Анаэробный дисбиоз что это
Анаэробный дисбиоз что это такое
Как много информации вы знаете о женских заболеваниях? Каждая современная женщина должна быть знакома с основными, чтобы по возможности предотвратить их, а также иметь возможность выявить на ранней стадии развития.
Дисбиоз влагалища у женщин — это проблема, с которой, к сожалению, столкнулись многие. Она в первую очередь связана с нарушением количественного состава нормальной микрофлоры.
В результате под влиянием целых групп вредоносных бактерий и развивается столь неприятное заболевание, бороться с которым следует незамедлительно.
В рамках данного материала мы обсудим особенности заболевания, причины его возникновения, а также основные и наиболее эффективные методы лечения. Искренне надеемся, что информация в статье ликвидирует все имеющиеся пробелы в знаниях современных женщин и будет невероятно полезна им.
Что это?
Нарушение микрофлоры влагалища — проблема, с которой сталкиваются многие женщины. А ведь именно с ним и связан дисбиоз. Подобное явление опасно тем что практически никак не проявляет себя, диагностика производится только в кабинете гинеколога. Многие женщины называют дисбиоз влагалища молочницей, что не совсем верно. Да, проявления схожие, но определенные отличия все же имеются.
В обычном состояние микрофлора женского влагалища преимущественно представлена лактобактериями, если быть точнее на 90%. Другие 10% составляют бифидобактерии с незначительными примесями патогенных микроорганизмов. Нормальная микрофлора обеспечивает поддержание, так называемого, баланса, в его формировании принимает активное участие и иммунная система женского организма.
Даже малейшие изменения способны нарушить баланс и привести к развитию патогенных организмов. Постепенно доля полезных бактерий и организмов снижается, вытесняясь возбудителями инфекции. С этого момента во влагалище начинается воспалительный процесс, в конечном итоге приводящий к дисбиозу влагалища.Возможны небольшие выделения, которым чаще всего не придают никакого внимания современные женщины.
Причины
Многие полагают, что возбудителями болезни являются определенные микроорганизмы. На самом же деле, это заблуждение. Причины дисбиоза влагалища связаны с резким снижением количества лактобактерий в составе микрофлоры. Это в свою очередь создает все условия для развития патогенной микрофлоры.
Недуг может развиваться несколькими сценариями. В первом случае женский организм бросит все силы на борьбу с воспалением и инфекцией, и уже через некоторое время она отступит.
Но есть и другой вариант, когда день ото дня инфекция будет прогрессировать, убивая всю полезную микрофлору влагалища.
В конечном итоге без должного внимания к проблеме и комплексного лечения можно полностью уничтожить лактобактерии.
На течении болезни сказываются различные факторы: возраст пациентки, гормональный фон, состояние иммунной системы, наличие половых инфекций.
Наличие хронических заболеваний, постоянные стрессы также могут ухудшить состояние и стать катализатором инфекции, приведя к необратимым последствиям.
Многие женщины, сами того не понимая, механически убивают всю микрофлору влагалища, прибегая к частым спринцеваниям и использованию гинекологических тампонов.Последние медицинские исследования показали, что дисбиоз влагалища в 50% случаев связан с проблемами кишечной микрофлоры. Прием противогрибковых препаратов и антибиотиков уничтожает полезные бактерии, что в итоге и приводит к дисбактериозу.
Первые симптомы
Воспаление опасно тем, что зачастую никак себя не проявляет на первой стадии.
Женщина узнает о наличии проблемы порой только при появлении обильных выделений с крайне неприятным запахом, избавиться от которых будет весьма проблематично.
Предельно важно более внимательно и требовательно относиться к своему организму, реагировать на малейшие изменения и нарушения в нем, именно тогда первые симптомы дисбиоза влагалища уж точно не останутся незамеченными.
Наличие выделений — первое, что должно смутить женщину. В норме выделения должны быть умеренными, прозрачными и не иметь запаха. В этом случае поводов для беспокойства просто не существует.
Как только количество выделений увеличивается, они становятся более густыми, приобретают серовато-желтоватый оттенок и начинают сопровождаться неприятным запахом — пора бить тревогу.
Не стоит затягивать с визитом к гинекологу, который по итогам проведенного осмотра на кресле и анализов поставит правильный диагноз и назначит адекватное лечение.
В запущенном случае воспаление поражает не только влагалище, но и шейку матки. Состояние опасно тем, что по мере уничтожения полезных бактерий особо опасные и вредные будут постепенно проникать в половые органы, крайне негативно воздействуя на них. Симптомы дисбиоза влагалища в этом случае дополняются неприятным запахом, болевыми ощущениями. Они уж точно не должны оставаться без внимания.
Именно в продолжении рода заключается главное жизненное предназначение женщины.
Специалисты всего мира настоятельно рекомендуют планировать беременность, предварительно сдавать все необходимые анализы, проходить все необходимые обследования обоим партнерам.
Только в этом случае удастся выносить крепкого и здорового малыша, а также обеспечить максимально комфортное и безболезненное течение беременности.
Но как быть в том случае, если дисбиоз при беременности стал вашей главной проблемой, приносящей массу дискомфорта и неудобств? Заболевание нарушает нормальную бактериальную микрофлору влагалища, что приводит к стремительному разрастанию патогенных микроорганизмов и вытеснению лактобактерий. Такое состояние опасно не только для здоровья будущей мамочки, но и развивающегося в ее утробе плода.
Ни для кого не секрет, что находясь в животе мамы, ребенок надежно защищен от негативного воздействия окружающей среды. Со своими первыми бактериями он сталкивается во время прохождения по родовым путям. Именно поэтому так важно планировать беременность, исключая все возможные риски.Многие полагают, что беременность является причиной дисбиоза влагалища. На самом деле это не так. Но развитие в женском организме новой жизни, безусловно, запускает определенные гормональные изменения. Именно они и создают благоприятную среду для развития патогенной микрофлоры.
Факторы риска
В последнее время участились случаи развития болезни на фоне гормональных изменений. Если предотвратить воспаление не удалось, следует обеспечить контроль за уровнем патогенных микроорганизмов.
Даже незначительное превышение их концентрации во влагалищной микрофлоре способно привести к внутриутробному инфицированию плода, что, в свою очередь, станет причиной отклонений в развитии и патологий.
Диагностика
Болезнь намного легче предотвратить, чем потом бороться с ней. Как выявить на начальной стадии дисбиоз влагалища? Анализа, как такового, просто не существует.
Диагностика в первую очередь усложняется многообразием микроорганизмов, насыщающих микрофлору. Более того, специалист должен отталкиваться от индивидуальных особенностей, принимать во внимание возрастные изменения.
Так, скажем, понятие микрофлоры в случае с юной девушкой и женщиной во время менопаузы разное.
Диагностика начинается с осмотра на гинекологическом кресле и изучения жалоб пациентки. Слизистая оболочка в большинстве случаев не имеет следов поражения, при этом женщины зачастую жалуются на обильность выделений, сопровождающихся крайне неприятным запахом тухлой рыбы, причиняющих массу неудобств.
Как же с высокой точностью выявить дисбиоз влагалища? Отзывы женщин, столкнувшихся с подобной проблемой, акцентируют внимание на измерении рН влагалищного секрета. Для этих целей используются специальные индикаторные полоски.
Аминовый тест — еще один метод диагностики дисбиоза. Суть его заключается в смешивании небольшого количества влагалищных выделений с щелочью.
Появление специфического «рыбного» запаха говорит о положительном результате, подтверждая проведенный на гинекологическом кресле осмотр.
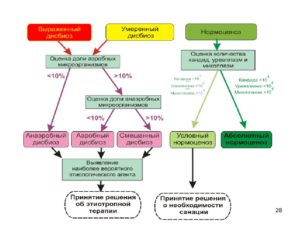
Умеренный дисбиоз влагалища, не сопровождающийся выраженными симптомами, можно определить в лабораторных условиях. Микроскопия влагалищного мазка — именно так называется этот метод. Таким образом, диагностика дисбиоза основывается на совокупности факторов:
- обильные влагалищные выделения, в ряде случаев сопровождающиеся неприятным запахом;
- повышение рН уровня;
- положительный аминовый тест;
- наличие ключевых клеток, выявленное лабораторным методом.
Источник: https://limto.ru/anajerobnyj-disbioz-chto-jeto-takoe/
Дисбиоз влагалища — основные симптомы и способы восстановления микрофлоры

Дисбиоз влагалища – нарушение микрофлоры, приводящее к росту патогенных бактерий. Заболевание сопровождается неприятными симптомами и патологическими выделениями.
В норме 90% из них составляют лактобактерии, 9% — бифидобактерии и только 1% — условно-патогенные микроорганизмы. В этом случае микрофлора самостоятельно справляются с различными возбудителями заболеваний. Если этот баланс нарушается, количество патогенных бактерий начинает расти, появляется дисбиоз.
Причины развития дисбиоза влагалища
Очень часто дисбиоз влагалища связан с половыми инфекциями. При заражении патогенные микроорганизмы начинают подавлять полезные. И наоборот, при изменении баланса микрофлоры, вероятность заразиться повышается.
Микрофлора влагалища выполняет важную защитную функцию, поэтому любые нарушения могут привести к неприятным последствиям.
Дисбиоз влагалища может появляться по следующим причинам:
| Причина | Особенности развития |
| Длительный прием антибиотиков | Как известно, антибактериальные препараты предназначены для лечения бактериальной инфекции. Однако эти лекарства не настолько выборочно действуют. Они уничтожают как патогенные, так и полезные микроорганизмы. Это может приводить к дисбактериозу влагалища и кишечника. По этой причине параллельно рекомендуют пить пробиотики. |
| Гормональный дисбаланс | Гормоны регулируют работу внутренних органов и желез. При гормональных сбоях происходят различные нарушения, в том числе дисбиоз влагалища. Привести к такому сбою могут аборты, заболевания щитовидной железы, оральные контрацептивы, беременность и климакс. |
| Воспаление органов малого таза | Инфекции как вирусные, так и бактериальные сказываются на всей половой системе, приводят к дисбактериозу влагалища и другим последствиям. |
| Стрессы | Считается, что нарушить микрофлору кишечника могут даже частые стрессы и эмоциональные перегрузки. Они сказываются и на иммунной системе. |
| Неправильная гигиена | Привести к дисбиозу влагалища может как недостаток гигиены, так и ее переизбыток. Если подмываться слишком часто и агрессивными средствами, можно нарушить микрофлору. |
Есть также факторы, которые могут спровоцировать дисбиоз влагалища. Так, в группу риска попадают женщины с лишним весом, сахарным диабетом, заболеваниями щитовидной железы.
Чтобы не провоцировать это заболевание, не стоит самостоятельно и бесконтрольно принимать различные препараты без рекомендации врача. В некоторых случаях дисбиоз влагалища является следствием или осложнением кишечного дисбактериоза.
Первые признаки и симптомы
На начальных стадиях заболевание может протекать бессимптомно. Сколько будет длиться этот период, зависит от организма. При возникновении сопутствующей инфекции признаки могут быть достаточно интенсивными.
Иногда симптомы настолько незначительны, что женщины не обращает на них внимания. Распространенными признаками дисбиоза влагалища являются:
- Изменение характера влагалищных выделений. В норме выделения у женщины присутствуют всегда, но они необильные, прозрачные, не имеют запаха. Если количество выделений увеличилось, они стали желтоватыми или зеленоватыми, появился неприятный запах, это говорит о быстром росте патогенной микрофлоры.
- Боли и рези внизу живота. Этот признак требует немедленной консультации врача. Боли в животе могут указывать на самые различные заболевания мочеполовой системы. Без диагностики определить причину их появления трудно.
- Зуд и жжение во влагалище. Любые неприятные ощущения требуют обращения к врачу. Нельзя расчесывать или самостоятельно подбирать мази от зуда. Это может привести к ухудшению состояния.
- Неприятные ощущения после полового акта. Стоит обратить внимание на возникновение дискомфорта или жжения после полового акта. Это может быть как аллергия на латекс и лубриканты, так и показатель дисбиоза. Если постоянно требуется смазка и есть ощущение сухости, это говорит о том, что собственного секрета недостаточно и микрофлора нарушена.
Стоит помнить, что дисбиоз нельзя запускать. Обратиться к врачу стоит при появлении первых симптомов.
Дисбиоз влагалища при беременности
В период беременности происходит гормональная перестройка, которая может спровоцировать дисбиоз. В это время особенно важно начать лечение как можно раньше. Дисбактериоз повышает вероятность присоединения инфекции, что может быть опасно для плода.
Инфекция попадает к плоду, нарушает его развитие, может привести к выкидышу или внутриутробной гибели.
Препараты во время беременности подбираются с учетом срока. В первом триместре большинство лекарств противопоказаны.
о дисбиозе влагалища:
Читайте: Белая слизь из влагалища: причины и симптомы, методы лечения
Чем опасен запущенный дисбиоз?
Если не лечить это заболевание, повышается риск возникновения воспалительных заболеваний матки и придатков.
Это может сопровождаться дополнительными признаками: кровомазанием, нарушением менструального цикла, появлением гноя в выделениях, резкого запаха тухлой рыбы.
Если инфекция сильная и быстро распространяется, это может вызвать повышение температуры тела.
Если упускать первые симптомы и не лечить заболевание, дисбактериоз влагалища может перейти в хроническую форму, сопровождаться постоянными рецидивами и ремиссиями.
Медикаментозная терапия
Перед началом лечения врач назначит диагностику, возьмет мазок, проведет осмотр влагалища. Если выявится рост патогенной микрофлоры, назначаются специальные препараты для устранения этого состояния.
При подозрении на присоединение инфекции назначается ПЦР-анализ. Он позволяет выявить всех возможных возбудителей ЗППП.
Лечение направлено как на устранение неприятных симптомов, так и на подавление роста патогенных бактерий.
Обычно терапия включает в себя:
| Препарат | Особенности применения |
| Трихопол | Этот препарат выпускается в виде таблеток для перорального приема. Он обладает выраженным антибактериальным действием. Его принимают по 0,5 г два раза в сутки в течение недели. Он быстро и эффективно борется с инфекциями, однако обладает рядом побочных эффектов, среди которым нарушение работы кишечника. Также может вызывать тошноту, рвоту, абдоминальные боли. |
| Гель Метронидазол | Этот местный препарат может заменять Трихопол при наличии противопоказаний для него. Состав одинаков, но отличается способ применения. Если инфекция не распространилась дальше влагалища, такого лечения будет достаточно. Гель вводится с помощью специальной насадки 1 раз в день, перед сном. Рекомендуется постоянно носить ежедневные прокладки, так как гель вытекает и пачкает белье. При усилении зуда и жжения нужно прекратить лечение и обратиться к врачу. |
| Клиндамицин | Это антибактериальный препарат, выпускается в виде капсул и вагинального крема. Крем вводят во влагалище 1 раз в сутки на протяжении 5 дней. Стоит учитывать, что препарат может провоцировать аллергические реакции. При появлении сильного зуда и жжения, покраснения, отека, нужно промыть пораженный участок и обратиться к врачу. |
| Лактобактерин | Пробиотик поможет восстановить микрофлору. Он продается в виде свечей или порошка. Порошок перед введением во влагалище разводят теплой водой. |
Лечение необходимо начинать как можно раньше, чтобы воспалительный процесс не перекинулся на другие органы и ткани. После окончания курса проводится повторная диагностика.
Не следует назначать себе препараты или менять дозировку самостоятельно. Неправильное лечение дисбиоза не только не приведет к улучшению, но и усугубит ситуацию.
Народные средства
На начальных этапах заболевания народные средства могут быть достаточно эффективными. Однако при серьезных осложнениях и тяжелом течении недуга они не всегда справляются. Чаще врачи рекомендуют сочетать медикаментозную терапию и народные рецепты.
Способы могут быть различные: прием отваров внутрь, ванночки, спринцевания и т.д. Перед использованием любого средства необходимо проконсультироваться с врачом.
Среди методов народного лечения дисбактериоза влагалища выделяют следующие:
| Метод | Особенности лечения |
| Спринцевание отварами лечебных трав | В качестве ингредиентов можно использовать любые противовоспалительные растения, например, зверобой или ромашку. Небольшое количество сухой травы заваривается в чашке. Затем настой процеживается и остужается до комнатной температуры. Резиновую спринцовку нужно промыть и прокипятить. Настой вводится во влагалище небольшой струей. |
| Щелочные ванны | Такие ванны помогают остановить воспаление и справиться с инфекцией половых путей. В теплую воду добавляют ложку соды и немного йода. Все это тщательно перемешивают и выливают в ванну. Такую процедуру проводится перед сном по 30 минут. |
| Спринцевание содой | Если на фоне дисбиоза развилась молочница, можно спринцеваться слабым раствором соды. Процедура быстро избавляет от зуда и обильных выделений. Количество соды должно быть небольшим (четверть чайной ложки на стакан), иначе можно спровоцировать сухость. |
| Тампоны с соком алоэ | В равной пропорции смешивается сок алоэ и растительное масло. Тампон пропитывается этим составом и вставляется во влагалище. Держать его можно несколько часов или всю ночь. Курс лечения длится 2 недели. |
| Облепиховое масло | Восстановить микрофлору влагалища и снять воспаление помогут также тампоны с облепиховым маслом. Тампон нужно удалять через несколько часов. |
Читайте: Рубцовый фимоз у детей: все о патологии
Стоит помнить, что некоторые растения могут вызывать аллергическую реакцию, поэтому лечение незнакомыми растениями лучше не начинать. Любые спринцевания проводятся только чуть теплой водой. Нельзя использовать горячую или холодную воду, так как это усугубит ситуацию и осложнит течение болезни.
Больше информации о заболевании можно узнать из видео:
Осложнения и последствия дисбиоза
В любом случае дисбактериоз влагалища нельзя считать безобидным. Микрофлора выполняет целый ряд функций.
Нарушение баланса ведет к различным последствиям:
| Осложнение | Особенности развития |
| Бесплодие | Хронический воспалительный процесс распространяется на другие ткани и приводит к проблемам с зачатием. В некоторых случаях этот процесс обратим, в других – возможность зачатия остается только с ЭКО. |
| Риск повреждений | Дисбиоз провоцирует сухость влагалища. Это повышает риск травм и разрывов при родах, а также микротрещин во время полового акта. |
| Эндометрит | При этом заболевании воспалительный процесс затрагивает эндометрий, один из слоев матки. Эндометрит проявляется болями внизу живота, выделениями из влагалища, болезненным мочеиспусканием. При хроническом эндометрите наблюдаются нарушения менструального цикла, кровянистые выделения. |
| Аднексит | Это воспаления яичников и маточных труб. У женщин с аднекситом может повышаться температура, появляется боль в животе и пояснице, менструации становятся более длительными и болезненными. |
| Половые инфекции | Нормальная микрофлора не всегда может защитить от ЗППП, но при дисбиозе риск столкнуться с инфекциями значительно повышается. Защитная функция влагалища снижается, поэтому даже минимума бактерий достаточно для развития заболеваний. |
Следует помнить, что при лечении дисбиоза нужно использовать барьерные методы контрацепции. Патогенные микроорганизмы могут оставаться на половых органах партнера. При следующем половом акте они снова попадают во влагалище, поэтому лечение может оказаться неэффективным.
Профилактика заболевания
Профилактические меры будут полезны не только тем, кто уже сталкивался с дисбиозом влагалища, но и всем девушкам.
Поддерживать микрофлору влагалища очень важно, именно она отвечает за защиту половых органов от инфекций.
Чтобы избежать дисбиоза, нужно придерживаться ряда правил:
- Использовать для подмывания только специальные мягкие средства для интимной гигиены. Нельзя применять кусковое мыло или шампуни.
- Избегать бесконтрольного приема препаратов. Антибиотики, оральные контрацептивы и другие медикаменты должны назначаться врачом. Не следует превышать срок лечения или подбирать себе лекарства самостоятельно.
- Правильно подбирать белье. Оно не должно натирать, сдавливать или причинять дискомфорт. Также желательно выбирать белье из дышащих материалов.
- Правильно питаться. По статистике, дисбиоз влагалища чаще развивается у сладкоежек. Необходимо снизить употребление сладкого и мучного, ввести в рацион больше свежих фруктов и овощей, кисломолочные продукты.
- Избегать переохлаждения. Чтобы не сталкиваться с инфекциями и дисбиозом, нужно одеваться по погоде, не сидеть на холодном, стараться не простужаться.
- Соблюдать режим питья. Считается, что для всего организма полезно пить больше воды (2 л в день). Но при этом не рекомендуется пить воду сразу после еды или во время приема пищи. Это усиливает бродильные процессы.
Также нужно помнить, что женщина должна раз в полгода посещать гинеколога для профилактического осмотра. Это поможет вовремя определить заболевания на начальной стадии и избежать осложнений. Если женщина уже сталкивалась с дисбиозом, профилактические осмотры проводятся раз в 3 месяца. После года без осложнений можно посещать гинеколога реже.
Выделите ее и нажмите Ctrl+Enter, чтобы сообщить нам.
Источник: http://DiagnozLab.com/analysis/infectious/urogenital/disbioz-vlagalishha-simptomy.html
Дисбиоз влагалища или гарднереллез: симптомы, лечение и диагностика
Гарднерелла — это бактерия, которая присутствует в незначительных количествах в составе влагалищной микрофлоры у 70% женщин.
Ее активное размножение является первым признаком дисбактериоза. Она сопутствует ряду неприятных инфекций таких, как молочница, дрожжевой кольпит.
Что такое гарднереллез и вагиноз?
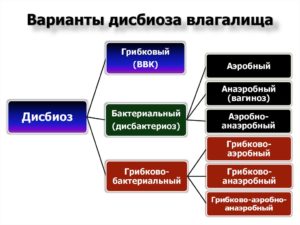
Бактериальный дисбиоз или вагиноз — это один из видов дисбактериоза, который развивается на фоне приема антибиотиков или снижения иммунитета.
Во влагалищной микрофлоре наряду с полезными микроорганизмами (лактобактериями) присутствует 5-10% непатогенных или условно патогенных микробов (в их число входит гарднерелла, отсюда другое название заболевания — урогенитальный гарднереллез).
Когда концентрация лактобактерий снижается, они начинают активно размножаться. Опасности из себя они не представляют, но могут стать причиной выделений и раздражения на стенках влагалища.
Гарднереллы представляют собой небольшие палочковидные бактерии. Они используют в качестве субстрата для питания сахара (глюкозу, крахмал). Выделяемый продукт — это смесь органических кислот (янтарной, уксусной, муравьиной). При повышении их числа во влагалище уменьшается количество необходимых для питания других бактерий (в том числе полезных) сахаров.
Получается замкнутый круг: незначительное уменьшение лактобактерий ведет к росту гарднерелл, которые потребляют много питательных веществ, их нехватка вызывает еще большее подавление роста лактобактерий.
Главной причиной дисбактериозов является прием антибиотиков. Они угнетают бактерий симбионтной микрофлоры и дают возможность для роста гарднереллы и дрожжеобразных грибков рода Кандида. Дополнительными факторами, провоцирующими дисбиоз, являются следующие:
- Сахарный диабет. В ходе заболевания сахар не усваивается клетками организма, это вызывает повышение его концентрации в крови и прочих биологических жидкостях. Слизистый секрет, который выделяется на поверхность влагалища, тоже содержит повышенное количество глюкозы. Она начинает быстро поглощаться гарднереллами, что вызывает их активный рост и размножение;
- Изменение гормонального фона. Оно может происходить из-за приема противозачаточных средств, беременности, полового созревания, менопаузы. Гормональный дисбаланс, в том числе временный, влияет на все биологические показатели: уровень кислотности, температуру тела, интенсивность работы желез и железистых клеток. Условия среды во влагалище подвергаются изменениям, к которым бактерии должны приспособиться. Если гарднереллы смогут адаптироваться быстрее, чем лактобактерии, это приведет к повышению их количества и дисбиозу;
- Снижение местного (локального) иммунитета. В норме в секрете, выстилающем слизистую влагалища, содержатся лейкоциты — клетки иммунитета человека. Их количество не должно превышать 10-15 единиц в мазке (в противном случае речь идет о воспалительном процессе). Они сдерживают рост всех представителей микрофлоры. Снижение иммунитета в результате инфекции, операции, стресса или недостатка витаминов приводит к недостаточной активности лейкоцитов и избыточному размножению бактерий.
Основные симптомы гарднереллеза у женщин
Клиническая картина заболевания характеризуется следующими показателями:
- пенистые выделения из влагалища. Амины, образующиеся микроорганизмами, придают им специфический резкий «рыбный» запах. Выделения обильны, их цвет может быть белым, желтоватым или серым;
- неприятные ощущения в области влагалища, чувство жжения, дискомфорта;
- во время полового акта снижается выработка смазывающего секрета. Это приводит к боли, рези, ощущению сухости;
- после полового акта или использования мыла при гигиенических процедурах симптомы усиливаются. Это происходит из-за того, что в процессе заболевания, снижается кислотность (pH) влагалища. При поступлении в среду жидкости с резко щелочной реакцией (сперма, мыльная вода) кислотность снижается еще сильнее, провоцируя развитие симптомов.
В ряде случаев гарднереллез протекает бессимптомно. Плановое посещение гинеколога поможет выявить дисбиоз и начать лечение.
Методы диагностирования
Постановка диагноза проводится по трем основным критериям: бактериоскопическому и бактериологическому исследованиям, клиническим признакам.
Бактериоскопический метод — это микроскопическое исследование клеточных структур в мазке, взятом из влагалища. Результат исследования носит название «цитограмма» (от латинского слова cytos — клетка), диагноз «бактериальный вагиноз» ставится по ряду характерных признаков:
- большое количество в мазке тонких палочек — бактерий гарднерелл;
- незначительное содержание лактобактерий. В норме они хорошо окрашиваются по Грамму в сиреневый или малиновый цвет. Если после проведения окраски препарата они не обнаруживаются, это является одним из симптомов гарднереллеза;
- клетки эпителия влагалища имеют зернистую структуру. Это наблюдается, когда палочковидные гарднереллы частично расщепляют ткань эпителия и приклеиваются к поверхности клетки;
- количество лейкоцитов в мазке не превышает норму (15 единиц).
Бактериологическое исследование (или посев) проводится следующим образом: биологический материал наносится на селективную среду. Это питательный субстрат, приготовленный специально для Gardnerella vaginalis. Образование колоний и их количество позволяет оценить наличие бактерий в мазке и уровень их активности.
Для оценки применяется понятие «колониеобразующая единица (КОЕ)». Верхней границей нормы принято считать 10³ КОЕ в 1 мл биологического материала.
Клинические признаки включают в себя жалобы пациентки, характерные для гарднереллеза, и следующие показатели:
- наличие в мазке аминов;
- pH мазка выше 4.5;
- резкий запах при добавлении к биологической жидкости 10% водного раствора KOH (сильная щелочь).
Гарднереллез при беременности: стоит ли опасаться?
Сами по себе гарднереллы редко приводят к осложнениям или воспалению. Они могут незначительно повреждать слизистую влагалища за счет выделяемого ими фермента нейромидазы. Но иногда они становятся дополнительным фактором при развитии определенных патологий.
Чем же грозит беременной женщине диагноз гарднереллез?
- Воспаление плацентарных оболочек (хориоамнионит). Наблюдается в 2 раза чаще у женщин с повышенным содержанием Gardnerella vaginalis в составе влагалищной микрофлоры. Заболевание приводит к преждевременным родам, раннему отходу вод, разрыву амниотических оболочек, гипоксии плода, рождению ребенка с низкой массой тела;
- Послеродовый эндометрит. Развивается в результате снижения иммунитета и проявляется в воспалительных процессах в теле матки. У женщин с диагнозом «гарднереллез» возникает в 10 раз чаще, чем у здоровых мам;
- Мастит. Представляет собой воспаление молочной железы. Чаще всего возникает в результате совместного действия двух факторов: дисбиоза влагалища и кесарева сечения под общим наркозом.
Вовремя начатое лечение ВИЧ-инфекции при беременности повысит шансы на рождение здорового ребенка, ведь современная медицина не стоит на месте.
Какие существуют методы диагностики аденомиоза матки? Читайте подробнее
Биопсия молочной железы – метод диагностики, при котором на микроскопическое исследование берется кусочек ткани или жидкость из образования в грудной железе. Стоит ли бояться процедуры? /biopsiya-molochnoy-zhelezi
Чем лечить гарднереллез у женщин и есть ли в этом необходимость?
Лечение гарднереллеза производится в обязательном порядке и складывается из двух составляющих: нормализация и восстановление симбионтной микрофлоры (лактобактерий), подавление активности Gardnerella vaginalis.
Для достижения этих целей применяются лекарства от бактериального вагиноза, обладающие избирательным действием: важно, чтобы они угнетали рост гарднерелл, но никак не влияли на жизнедеятельность полезных микроорганизмов. Для этого применяются следующие антибиотики:
- Метронидазол. Антибиотик активен в отношении облигатных (строгих) анаэробов, но не оказывает воздействие на факультативно-анаэробные бактерии, не образующие споры (к ним относятся лактобактерии). Схема лечения гарднереллеза у женщин при приеме оральных препаратов: разовая доза составляет 500 мг, интервал между приемами — 8 часов, длительность терапии устанавливается индивидуально. Метронидазол применяется для лечения гарднереллеза при беременности во II и III семестрах;Сопоставить потенциальные риски от приема лекарства во время вынашивания ребенка и потенциальную пользу может только врач.
- Клиндамицин. Применяется в виде геля, крема или свечей при лечении бактериального вагиноза. Одна суппозитория содержит 100 мг активного вещества. Курс приема составляет от 3 до 7 дней. Препарат активен в отношении бактерий, вызывающих вагинит, но не оказывает влияние на грибок Candida albicans, который часто сопутствует заболеванию. Исследования, проведенные в отношении приема клиндамицина во время беременности, не выявили каких-либо нарушений у матери или плода;
- Орнидазол. Суточная доза препарата составляет 1.5-3 грамма при оральном приеме и 1.5-2 грамма при местном. Длительность курса устанавливается врачом в индивидуальном порядке.
После завершения приема антибиотиков при гарднереллезе назначают пребиотики: ацилакт, лактобактерин, бифидобактерин.
Рекомендуется повысить потребление продуктов, содержащих полезные микроорганизмы: ряженку, кефир, ацидофилин. Это поможет восстановить нормальную микрофлору и избежать дисбиоза в будущем.
При гарднереллезе лечение народными средствами может привести к нарушению баланса во влагалищной микрофлоре или недостаточному эффекту для излечения.
Профилактика
Для снижения риска развития вагинального дисбиоза необходимо в первую очередь правильно, полноценно питаться, не допускать сильных стрессов, переутомлений, развития затяжных инфекций, подрывающих иммунитет.
Повышается вероятность передачи Gardnerella vaginalis при частой смене половых партнеров, случайных сексуальных контактах. В данных случаях рекомендуется использовать презерватив, антисептический крем.
Окончательно роль гарднерелл в развитии воспалительных заболеваний на сегодняшний день не выявлена. Но их повышенное содержание в мазке явно свидетельствует о дисбалансе, нарушениях, как во влагалищной микрофлоре, так и в работе организма в целом.
Лечение не представляет какой-либо сложности, но периодически возникающие дисбактериозы — серьезный повод для пересмотра режима питания и образа жизни.
Источник: https://ladyinform.com/gardnerellez
Дисбиоз влагалища
Дисбиоз влагалища – это количественное нарушение состава нормальной микрофлоры влагалищной среды. Специфического возбудителя дисбиоза влагалища не существует.
Патологический процесс формируется исключительно за счет внутренних ресурсов влагалищной микрофлоры и обусловлен количественным перераспределением микроорганизмов в ее составе.
Наибольшую роль в формировании дисбиоза влагалища играют не единичные микроорганизмы, а ассоциации различных бактерий.
Влагалищная среда выполняет защитную функцию благодаря постоянству своего состава и кислотности, ведущая роль в этом процессе отводится лактобактериям. В основе всех изменений микроэкологии влагалища лежит нарушение соотношения лактобактерий и всех остальных микроорганизмов.
Клинические проявления дисбиоза влагалища в подавляющем большинстве скудные или отсутствуют. Выраженные симптомы заболевания появляются на фоне снижения местного иммунитета и присоединения вторичного воспалительного процесса.
Дисбиоз влагалища может появляться и исчезать без медикаментозного вмешательства подобно любому физиологическому сдвигу в организме. Самостоятельного значения эпизоды дисбиоза влагалища не имеют и заслуживают внимание только в случае усугубления процесса и наличия активных жалоб у пациенток.
Дисбиоз влагалища может обнаруживаться у представительниц любых возрастных групп, он встречается и в пубертатном периоде (период полового созревания), и у женщин в менопаузе, находится в зависимости от состояния гормональной и иммунной систем.
Признаки дисбиоза влагалища у беременных женщин – явление нередкое. Так как нарушения нормального состава влагалищной микрофлоры у беременных пациенток могут привести к нежелательным последствиям, дисбиоз влагалища у будущих мам подлежит медикаментозной коррекции.Дисбиоз может присутствовать во влагалище в качестве самостоятельного патологического процесса, быть причиной или следствием другого заболевания. Правильнее рассматривать его как состояние или симптом.
Причины дисбиоза влагалища
Нормальная влагалищная микрофлора на 98% представлена преимущественно молочнокислыми бактериями (лактобактерии, палочки Дедерляйна). Наряду с лактобациллами, во влагалище находятся анаэробные кокки, эпидермальный стафилококк, коринебактерии, грибы и другие.
В очень незначительном количестве присутствуют условно-патогенные микроорганизмы – микоплазмы, уреаплазмы, гарднереллы и грибы. Наличие микробов во влагалищной среде не указывает на наличие заболевания, о патологии можно говорить, если количество «вредной» микрофлоры превышает норму.
Чтобы этого не случилось, микрофлора влагалища должна иметь постоянный количественный состав и кислотность (рН среды). Лактобактерии не только количественно подавляют размножение нежелательных микробов, они поддерживают постоянство рН влагалищного содержимого, участвуя в процессах синтеза молочной кислоты.
У здоровой женщины нормальные показатели рН влагалища составляют 3,8 – 4,5, а в составе микрофлоры доминируют лактобактерии. Постоянство влагалищной среды поддерживается иммунной и гормональной системой.
Существует зависимость между количеством эстрогенов в организме и нормальной микрофлорой влагалища – при эстрогенной недостаточности количество лактобактерий снижается. По этой причине у женщин в менопаузе появляются симптомы дисбиоза влагалища.
Дисбиоз влагалища не вызывается каким – либо одним микроорганизмом. Ведущая роль в его развитии принадлежит ассоциации бактерий, которые на конкурентной основе вытесняют из влагалища лактобациллы.
Единственной причиной развития дисбиоза влагалища является значительное снижение количества лактобактерий в составе его микрофлоры. В результате рН среды изменяется (становится выше 4,5), создаются благоприятные условия для размножения тех микробов, которые присутствовали во влагалище в меньшинстве, включая условно-патогенную флору.
Дальнейшее развитие событий зависит от многих факторов и может происходить по двум сценариям – организм может скомпенсировать это состояние, и явления дисбиоза пройдут сами, либо процесс начнет прогрессировать вплоть до полного исчезновения «хорошей» флоры во влагалище.
При выраженном дисбиозе влагалища лактобактерии в составе его микрофлоры могут вовсе отсутствовать.Финал эпизода дисбиоза может быть неоднозначным и зависит от многих факторов: возраста больной, состояния ее гормонального фона и местного иммунитета, наличия сопутствующей гинекологической и экстрагенитальной патологии. Немаловажную роль в развитии дисбиоза влагалища играют стрессовые ситуации, инфекционные заболевания.
Частые спринцевания и некорректное использование влагалищных тампонов ликвидируют нормальную микрофлору механическим путем и может спровоцировать начало дисбиоза. Более чем у 54% женщин, имеющих дисбиоз влагалища, выявляется дисбактериоз кишечника. Нередко дисбиоз влагалища развивается на фоне приема антибиотиков или противогрибковых препаратов.
Признаки данного состояния присутствуют у половины женщин с внутриматочной спиралью.
Дисбиоз влагалища не является воспалением. Воспалительный процесс во влагалище может появиться только в качестве осложнения.
Симптомы дисбиоза влагалища
При дисбиозе влагалища не бывает специфических симптомов. Обратиться к врачу женщину заставляют непривычные для нее выделения из половых путей, которые и являются единственным симптомом заболевания.
Если выделения появились недавно, они жидкие, белые или сероватые. Чем дольше продолжаются выделения, тем гуще они становятся и приобретают желтоватый оттенок.
Количество выделений может варьировать и зависит от индивидуальной оценки женщины.
Иногда больные могут указывать на неприятный запах патологических выделений, напоминающий запах рыбы.Выраженный дисбиоз влагалища иногда сопровождается ощущением дискомфорта, зудом и жжением.
Длительно существующий дисбиоз может стать основой для развития воспалительных процессов во влагалище и на шейке матки. В этом случае характер выделений будет зависеть от того, какими микроорганизмами вызвано данное воспаление.
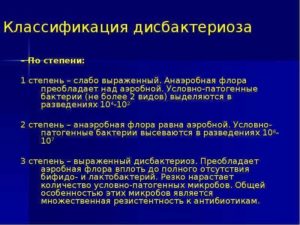
Классификации дисбиозов не существует. Условно можно выделить острый, вялотекущий (бессимптомный) и хронический дисбиоз.
Чем ярче выражены симптомы дисбиоза влагалища, тем быстрее женщина обращается в женскую консультацию. Бессимптомный процесс может протекать достаточно долго и переходить в хроническую форму.
Хронический дисбиоз отличается периодами обострения и ремиссий. В составе влагалищной микрофлоры постепенно исчезают лактобактерии, и начинает развиваться условно–патогенная микрофлора.
Нежелательные бактерии восходящим путем могут попасть в матку и придатки.
Трудности диагностики дисбиоза влагалища объясняются широким спектром микроорганизмов, образующих нормальную микрофлору. Само понятие нормы варьирует в зависимости от многих факторов. Например, «нормальная» микрофлора молодой женщины отличается от таковой у женщины в пременопаузе, следовательно, характер нарушений у них будет неодинаковый.
Диагностика дисбиоза влагалища начинается с изучения жалоб и гинекологического осмотра. Слизистая оболочка влагалища при дисбиозе не имеет признаков воспаления, влагалищные выделения обильные, однородные, могут иметь неприятный «рыбный» запах.
Измерение рН влагалищного содержимого имеет важное диагностическое значение. С этой целью используют специальные индикаторные полоски со шкалой деления. При дисбиозе влагалища рН находится в пределах 5,0 – 7,5.Вместе с рН – метрией в качестве анализа на дисбиоз влагалища рекомендуется проводить аминовый тест: влагалищные выделения смешиваются с раствором щелочи. В случае положительной реакции появляется специфический «рыбный» запах.
Лабораторный метод диагностики дисбиоза влагалища включает микроскопию влагалищного мазка и бактериологического исследования содержимого влагалища при наличии признаков инфицирования (проводится редко).
Анализ на дисбиоз влагалища, как таковой не существует. В каждом исследовании содержатся косвенные признаки заболевания, совокупность которых указывает на его наличие.
При микроскопии оценивают качественный и количественный состав микрофлоры влагалища.
Типичным признаком дисбиоза влагалища является наличие в мазке слущенных клеток эпителия, покрытых небольшими грамотрицательными палочками, такие клетки называются «ключевыми».
Таким образом, диагностика дисбиоза влагалища основывается на четырех (или трех) признаках:
— обильные выделения из влагалища (иногда со специфическим запахом);
— повышение рН;
— положительный аминовый тест;
— наличие ключевых клеток.
Многообразие причин развития дисбиоза влагалища, наличие бессимптомных форм и случаев самоизлечения указывают на то, что дисбиотические расстройства могут возникнуть у любой женщины, но к врачу обращаются только те, чей организм не смог сам справиться с возникшими нарушениями. Тщательное изучение и своевременная ликвидация фоновых заболеваний и сопутствующей генитальной патологии являются залогом успешного лечения дисбиотических процессов во влагалище.
Лечение дисбиоза влагалища
Основными этапами лечения дисбиоза влагалища являются устранение условно-патогенной или патогенной микрофлоры при помощи антибактериальной терапии и восстановление микробиоценоза влагалища.
Программа лечения составляется для каждой пациентки с учетом характера жалоб, данных осмотра и лабораторной диагностики. Важно учитывать наличие фоновых процессов и экстрагенитальной патологии.
Во время терапии больная должна соблюдать несколько условий: избегать употребления алкоголя, соблюдать половой покой, не принимать посторонние лекарственные средства.
Антибактериальная терапия включает в себя местные средства и препараты системного действия (таблетки). Местная терапия дисбиоза влагалища является методом выбора в большинстве случаев и обладает рядом преимуществ: возможностью введения лекарственного средства непосредственно в очаг заболевания, наименьшим количеством побочных эффектов, удобством использования.Параллельно с антибактериальными препаратами назначается местное применение молочной кислоты (в виде орошений или в составе свечей), чтобы восстановить кислотность влагалищной среды и остановить рост бактерий.
Симптоматическая терапия применяется в зависимости от клинической ситуации. Могут быть использованы местные обезболивающие препараты, противоаллергические средства, иммунокорректоры.
Иногда на фоне антибактериальной терапии во влагалище может активироваться грибковая микрофлора. Для профилактики кандидоза назначаются антимикотические средства.
Задачей второго этапа лечения дисбиоза влагалища является создание условий для количественного роста нормальной микрофлоры и восстановление местного иммунитета. С этой целью успешно справляются препараты группы эубиотиков и пробиотиков, имеющие в своем составе лактобактерин и бифидобактерин.
У беременных местная терапия является доминирующим методом. Для местного лечения дисбиоза влагалища чаще применяют свечи, мази, кремы и гели. Препаратами выбора являются свечи Гексикон, вагинальный крем или свечи Клиндамицин, Метронидазолгель.
Системные антибактериальные препараты применяются реже.
У беременных допустимо применение местного лечения, а со второй половины беременности по показаниям можно применять пероральные препараты. Чтобы избежать негативного влияния лекарственных средств на плод, дозы назначаемых препаратов снижаются.
Курс лечения вагинального дисбиоза обычно не превышает 10 дней. Оценить эффективность проведенной терапии достаточно дважды – по окончании лечения и через месяц.
Рецидивы дисбиоза влагалища не зависят от эффективности терапии в период обострения. Для полного устранения дисбиотических изменений в некоторых случаях необходима комплексная терапия всех причин и фоновых процессов заболевания.Источник: https://vlanamed.com/disbioz-vlagalishha/