Анализы на патологию при беременности
Скрининг генетических заболеваний во время беременности

| Пренатальный скрининг I триместра беременности (10-13 недель): ассоциированный с беременностью протеин A (PAPP-A), свободная субъединица бета-ХГЧ | 1 788 руб. |
| Пренатальный скрининг II триместра беременности (15-19 недель): альфа-фетопротеин (АФП), общий бета-ХГЧ, эстриол свободный | 1 920 руб. |
| УЗИ плода в 1-2 триместре беременности 3D/4D (трехмерное, в реальном времени, с оформлением результатов УЗИ исследования на лазерный диск (СD)) | 5 300 руб. |
Генетические заболевания порождаются случайными или опосредованными мутациями в генах.
К некоторым из них существует предрасположенность, другие же могут неожиданно проявиться у ребёнка, родители которого совершенно здоровы. Существует группа риска, для участников которой высок шанс появления потомства с генетическим заболеванием.
- В группу риска входят:
- Пары, где у одного или обоих партнёров есть случаи генетических заболеваний в семейной истории;
- Люди, подвергшиеся негативному воздействию извне (нездоровый экологический фон, радиация, контакт с химическими веществами и т.д.);
- Роженицы с неблагоприятным анамнезом (в прошлом были выкидыши, мертворождения, патологии беременности, тяжёлые инфекционные болезни);
- Пары, в которых возраст одного или обоих родителей превышает 35 лет.
Женщины, готовящиеся к рождению ребёнка, могут пройти обследование плода на выявление генетических отклонений, даже если они не относятся к группе риска. Так как генетические заболевания неизлечимы, в случае их обнаружения можно принять решение о прерывании беременности.
Виды скрининговых исследований и сроки их проведения
Скрининг – это комплексное обследование беременных, позволяющее выявить большинство наследственных заболеваний. Процедуры скрининга проводятся на сроках, когда ещё безопасно прервать беременность.
- Различают следующие виды скрининга:
- Ультразвуковой;
- Биохимический;
- Комбинированный.
Первый вид подразумевает исследование УЗИ. Второй вид включает анализ крови на ХГЧ, свободный эстриол, АФП. Комбинированный скрининг сочетает оба вида этих исследований в комплексе.
Цели скрининга
Ультразвуковая диагностика во время скрининга проводится троекратно. Она позволяет установить наличие грубых дефектов развития плода, хромосомные и нехромосомные патологии. Биохимический скрининг позволяет найти отклонения гормонального фона и поставить диагноз о наличии у плода некоторых распространённых генетических болезней.
Какие заболевания диагностируются на ранних сроках?
Скрининг позволяет диагностировать на ранних сроках наличие у плода распространённых генетических отклонений.
- К ним относятся:
- Синдром Дауна;
- Кистозный фиброз;
- Болезнь Тея-Сакса;
- Синдром Эдвардса;
- Талассемия;
- Дефекты нервной трубки;
- Наследственный порок сердца и пороки развития других органов и систем.
Как помогает современное УЗИ и лабораторное оборудование в ранней диагностике плода
Ультразвуковое исследование – самый важный метод, на который опирается скрининг. Использование качественного медицинского оборудования вкупе с профессионализмом врачей гарантирует, что ультразвуковой скрининг позволит выявить наследственные болезни со стопроцентной вероятностью. В клинике ВиТерра обследование УЗИ проводится на современной аппаратуре производства GE HealthCare и ESAOTE.
Что делать, если обнаружены серьезные заболевания
Если генетическое заболевание было обнаружено, не стоит паниковать и отчаиваться. Многие генетические отклонения могут корректироваться уже после рождения при помощи хирургического вмешательства и лекарственной терапии.
Некоторые допускают успешное развитие ребёнка и высокое качество жизни, поэтому каждая пара решает вопрос о прерывании или сохранении беременности самостоятельно.
Но если плод имеет тяжелейшие пороки без возможности нормального существования, с большой вероятностью мертворождения, беременность необходимо прервать. Это возможно, если болезнь обнаружена на сроке до 26-ти недель.
Каковы дальнейшие шаги беременной в случае обнаружения у плода патологии
В случае принятия решения о прерывании беременности следует помнить, что современные методы проведения этой операции гарантируют минимальный риск развития осложнений. Некоторые наследственные недуги имеют высокий риск повторения. Планировать следующее зачатие рекомендуется только после консультации врача-генетика.
Если же беременность сохранена, и матери, и ребёнку требуется находиться под наблюдением специалистов, чтобы пройти соответствующее лечение или оперативное вмешательство для минимизации проявлений генетической болезни.
Источник: http://viterramed.ru/departments/ginekologija-i-akusherstvo/prenatal-care/screening-for-genetic-diseases-during-pregnancy
Диагностика патологии плода при беременности. Анализы на патологию плода. Диагностика патологий плода

Совокупность пороговых анализов и процедур во время беременности называется пренатальным или дородовым скринингом.
Для того, чтобы выявить патологии в развитии малыша во время вынашивания, проводят биохимические анализы крови, а также ультразвуковые исследования (УЗИ).
Эти методы диагностики являются обязательными.
При наличии подозрений на патологии в самых крайних случаях могут проводить:
- биопсию хориона (для анализа берут клетки оболочки плодного яйца);
- плацентоцентез (для анализа берут клетки плаценты);
- амниоцентез (для анализа проводят забор околоплодной жидкости);
- кордоцентез (анализ пуповинной крови малыша).
На каком сроке проводится диагностика патологии плода?
Диагностику патологии плода проводят несколько раз на разных сроках. Первый скрининг совершают на 10-14 неделе, второй – на 15-20, и третий – на 20-30 неделе.
Причины патологий
Во-первых, различные генетические отклонения могут возникать из-за наследственности.
Если у вас или у папы малыша в роду есть наследственные болезни, случались выкидыши или замирание беременности, то об этом нужно сообщить врачу во время планирования беременности или же если вы только узнали о своем положении.
Также спровоцировать развитие патологий могут вредные привычки до или во время беременности: курение, прием алкоголя. Также причиной может быть наркотическая зависимость.
Кроме того, различные заболевания, перенесенные во время беременности, влияют на развития плода.
Это может быть как обычный грипп или краснуха, так и венерические заболевания.
Также важна среда, в которой вы находитесь. Если будущая мама работает с опасными химическими веществами или подвергается влиянию радиации, живет в районе больших промышленных заводов – это может повлиять на внутриутробное развитие ребенка.
Анализ крови на патологию плода
Среди анализов крови для выявления патологии плода:
- анализ на ХГЧ (хорионический гонадотропин человека);
- PAPP-A (плазменный протеин А);
- АФП (альфа-фетопротеин);
- неконъюгированный или свободный эстриол.
- УЗИ на патологию плода
При помощи УЗИ можно определить видимые патологии в развитии различных органов и систем организма крохи: проблемы с развитием ЦНС, патологии позвоночника, отсутствие частей тела, синдром Дауна и прочее.
Кому назначается исследование
Сдать анализ на хромосомные патологии плода в первом триместре может по желанию каждая будущая мама. Однако есть категории женщин, которым данная диагностика назначается без их желания. К таким группам лиц относятся следующие:
- женщины, чей возраст более 35 лет;
- если родители — кровные родственники;
- те будущие мамы, у которых уже были патологические беременности или преждевременные роды;
- женщины, у которых есть дети с различными генетическими патологиями;
- будущие мамы с долгой угрозой прерывания беременности или те, кому пришлось принимать запрещенные препараты.
Безусловно, вы можете оспорить решение врача и отказаться от таких исследований. Однако этого делать не рекомендуется. В протвном случае малыш может родиться с некоторыми отклонениями.
Многие беременные женщины избегают подобных анализов. Если вы уверены, что ни при каком исходе событий не будете прерывать беременность, то смело пишите отказ от диагностики.
Однако перед этим взвесьте все за и против.
Дополнительные методы диагностики
К основным диагностическим методам относят:
- биохимический анализ крови;
- ультразвуковую диагностику;
К дополнительным:
- забор крови из пуповины;
- взятие анализа околоплодных вод;
- УЗИ повышенной сложности;
- проведение амниотеста (на подтекание вод);
- биопсия, амниоцентез;
- дополнительное взятие биоматериала.
Любые дополнительные медицинские манипуляции могут вызвать преждевременные роды.
Что позволяет выявить исследование
Анализ на патологию плода (расшифровка будет представлена далее) позволяет выявить вероятность следующих заболеваний у малыша:
- Синдромы Эдвардса и Дауна.
- Синдром Патау и де Ланге.
- Нарушения в работе и строении сердечной системы.
- Различные дефекты нервной трубки.
Помните, что результат анализа не является окончательным диагнозом. Расшифровка должна быть проведена генетиком. Только после консультации со специалистом можно говорить о наличии или отсутствии вероятности патологии у младенца.
Источник: https://GolovaNeBoli.ru/ginekologiya/analizy-dlya-vyyavleniya-patologii-ploda.html
Анализы на уродства при беременности, показания, как сдавать

Генетическая поломка во время внутриутробного формирования малыша может произойти на любом этапе. Генетические и хромосомные изменения выявляются путем пренатального скрининга. Это лабораторное исследование крови на установление концентрации гормонов АПФ и ХГЧ. За возможные соматические и наследственные отклонения отвечает гормон альфа-фетопротеин.
Хромосомная патология плода устанавливается на ранних сроках гестации, при проведении первого «тройного теста». В него входят анализы крови и ультразвуковое исследование.
Оптимальное время для проведения скрининга 12 неделя гестации. В этом сроке ответственность за выработку АФП и ХГЧ берет на себя желтое тело.
Основную роль на выявление врожденных уродств берет на себя альфа-фетопротеин. Его концентрация увеличивается со сроком гестации, но чрезмерно завышенные показатели или их снижение свидетельствует о возможном хромосомном сбое.
Данные УЗД и иследование крови сопоставляют с помощью специальной программы, выдающей результаты в соотношении.
Некоторые соматические патологии можно обнаружить только при помощи УЗИ. Например недоразвитие конечностей или внутренних органов, отсутствие части тела или иные уродства, не связанные с хромосомной патологией.
В таком случае речь идет о нарушенном эмбриогенезе по ряду причин.
Тройной тест за беременность проводят несколько раз, но лишь при наличии оснований.
Так, например, сомнительные данные первого триместра проверяют на 18-20 неделе для подтверждения или опровержения полученных ранее результатов.На таком сроке четко видны очертания ребенка, органы и системы.
Когда сдавать
Пренатальный скрининг – обязательный вид исследования для женщин, ожидающих пополнение в семействе. Он проводится с целью предугадать дальнейшее развитие беременности.
Согласно статистике, плод с хромосомными аномалиями, выявленными на ранних сроках не жизнеспособен.
Анализу подвергается кровь беременной, в которой выявляется уровень гормонов, отвечающих за развитие плода. АФП отвечает за:
- транспорт полезных веществ;
- участвует в образовании сурфактатанта в легочных альвеолах;
- является источником полиненасыщенных жирных кислот;
- отвечает за уровень внутрисосудистого давления;
- защищает организм плода от негативного влияния материнских гормонов.
Кровь на скрининговый анализ сдается несколько раз за гестационный период:
- в первом триместре не позднее 12 недели гестации;
- во втором триместре, при условии негативных результатов после первого исследования;
- в завершении середины третьего триместра (редко).
Повтор необходим при следующих факторах:
- в случае кровного родства между супругами или близкими родственниками;
- мертворождения в анамнезе будущей матери;
- возраст более 35 лет;
- вредное воздействие ионизирующих излучений;
- рентгенография в первом триместре;
- генетические мутации в роду супруга;
- наследственные заболевания генетического характера со стороны матери.
О чем может сигнализировать афп
Тройной скрининговый тест включает в себя исследование уровня гормонов и данных ультразвукового исследования. За возможные хромосомные аномалии несет ответственность альфа-фетопротеин.
Концентрация гормона может быть увеличена, а может иметь заниженные данные. И в том и другом случае речь идет о патологическом течении гестации.
Повышение уровня АФП связано с:
- вынашиванием нескольких плодов одновременно. В таком случае УЗИ подтверждает или опровергает многоплодную беременность;
- аномалии развития нервной трубки;
- патологии внутренних органов: почек, печени, отсутствие передней брюшной стенки;
- некротические изменения печени;
- пороки ЖКТ;
- ВУИ;
- хромосомные мутации;
- отсутствие головного мозга.
Снижение данных АФП сигнализирует о:
Срок триместра и показатели АФП имеют существенные отличия, поэтому в комплексе проводится исследование при помощи ультразвука.
Специалист определяет рост, вес, размер воротникового пространства и носовой кости.
На мониторе ультразвука отчетливо видны органы и системы малыша. Определяются сердечные ритмы, мозговое вещество и конечности (вплоть до пальцев).
В более поздние сроки визуализируется внешность и иные детали. Сочетание УЗД и анализа крови показывает полную картину о вынашиваемом ребенке.
Как правильно сдать
Для получения достоверных результатов будущей маме следует отказаться от приема пищи в день забора крови, не принимать лекарственные препараты, а в случае приема предупредить медработника.
Избежать физических нагрузок и употребление жирной пищи накануне.
Собирается в первой половине дня. Ультразвуковое исследование проводится в этот же день или накануне, но не позже. Исследуемым материалом является венозная кровь.
Кто и как расшифровывает
Расшифровкой занимается специальная компьютерная программа, выдающая результат в процентном соотношении.
В дальнейшем данные рассматриваются врачом гинекологом и специалистом в области генетики.
Нормальные результаты скринингового анализа остаются без подтверждений. При получении негативных данных пациентка должна получить консультацию у генетика.
На приеме у генетика врач объясняет полученные данные и предоставляет рекомендации по поводу пролонгирования беременности.
Некоторые аномалии предполагают дальнейшую нежизнеспособность плода, поэтому сетом выступает прерывание беременности.Многие хромосомные аномалии можно подтвердить или опровергнуть исследую амниотическую жидкость: биопсия, кордоцентез и амниоцентез. Полученные данные стопроцентно подтверждают диагноз.
Существуют и иные методы диагностики крови, но их проводят в начале беременности.
Насколько правдивы результаты
Тройной пренатальный тест является одним из достоверных методов диагностики уродств в период утробной жизни. Однако и он может иметь некоторые погрешности.
Например, когда не соблюдены сроки сдачи анализа или пациентка пренебрежительно отнеслась к процессу сбора крови.
Скриниг повторяется несколько раз, что значительно снижает получение возможных ошибочных результатов, главное внимательно слушать врача и вовремя проводить все исследования.
В случае сомнений по поводу действий врача, беременная может сдать анализ повторно в независимой лаборатории.
Что делать при обнаружении патологии
Негативные данные усугубляют состояние беременной, однако впадать в панику не нужно. Скриниг является лишь фактором возможного генетического отклонения.
Современная медицина может помочь избавиться плоду от физических отклонений, устранить аномалии развития.
Хромосомные аномалии не поддаются лечению, и перед беременной стоит выбор родить малыша с отклонениями в развитии, либо прервать беременность.Врачи в этом случае лучшие советники. Важно учесть, что существуют такие патологии, при которых плод не сможет выжить.
: анализы на уродства или скриниг во время беременности
Источник: https://kakrodit.ru/analizy-na-urodstva-pri-beremennosti/
Анализ на патологию плода
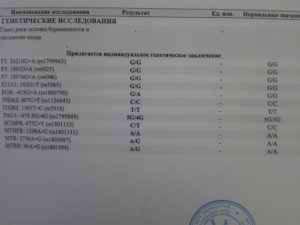
На фоне беременности часто выявляются различные патологии и отклонения (заболевания, осложнения, дефицит полезных веществ, витаминов и минералов).
В период вынашивания ребенка женщина вынуждена сдать большое количество тестов и анализов крови на патологию плода, от степени серьезности ее отношения к изменившемуся положению и рекомендациям врача часто зависит здоровье будущего ребенка.
Важно также учитывать, что вероятность рождения детей с физическими или генетическими нарушениями сохраняется даже в у здоровых и молодых родителей.
Сегодня примерно 5% от общего количества новорожденных имеют врожденные или генетические отклонения, причины могут быть хромосомные, генетические, многофакторные. Диагностировать все нарушения на ранних стадиях поможет специальный анализ на патологию плода (скрининг). Для новорожденных применяется анализ «скрининг пяточка».
Причины врожденных заболеваний
Вероятность рождения больного ребенка повышается при следующих факторах:
- плохая экологическая обстановка;
- воздействие медикаментов, облучения, химических и токсических веществ;
- злоупотребление вредными привычками, наркомания;
- передача отклонений к ребенку от родителя (генетические заболевания); браки между родственниками;
- работа на вредных производствах;
- случаи неудачно перенесенных ранее беременностями, в т.ч. мертворожденные дети, повторные выкидыши, бесплодие неустановленной природы;
- возраст до 18 лет и старше 35 лет;
- болезни инфекционной природы у будущей матери, нарушения иммунитета и эндокринной системы.
Разновидности генетических нарушений у детей
Генетические отклонения бывают врожденные и приобретенные, первые распространены чаще всего, самым известным считается синдром Дауна.
Другие патологии:
- синдром Эдварда и Патау — малыш погибает в первый год жизни;
- синдром Тричера Коллинза — ребенок рождается с грубыми деформациями лица, нарушениями слуха, отсутствием/искривлением ушных раковин, патологиями дыхательных путей, нарушениями глотания и приема пищи;
- синдром Ангельмана — не отличается широкой распространенностью, сопровождается эпилептическими припадками, задержками развития.
Анализ на патологию плода
Что это такое
Каждая беременная женщина должна пройти определенные процедуры, что позволяет выявит аномалии развития плода. Многие роженицы не знают, как называется анализ на патологии при беременности.
На медицинском языке совокупность тестов принято называть пренатальный скрининг, он состоит из двух частей: анализ крови на маркеры и УЗИ.
Виды анализов:
- анализ крови на маркеры — процедура позволяет выявить маркеры хромосомных отклонений плода, установить уровень ХГЧ, альфа-фетопротеин, плазменный протеин А, эстриол;
- УЗИ — отражает физические аномалии развития эмбриона, проводится на более поздних сроках 3 раза (каждый триместр).
Забор материала
В период беременности в женский организм поступают вещества, которые проникает в ее кровеносную систему от плода или плаценты. Взятый из вены биохимический анализ крови на уродство плода позволяет установить концентрацию этих веществ. На основании полученных данных специалист может сделать вывод о течении беременности, развитии эмбриона.
Когда сдавать анализы
Стандартный скрининг проводится на 10-16 неделе в 1 триместре беременности, комбинированный анализ выявляет β-ХГЧ и РАРР-а. Таким же образом проводится УЗИ, обследование направлено на измерение воротникового пространства плода.
На каком сроке показан анализ на уродство плода? Анализ на ТОРЧ-инфекции показан на 15-20 неделе 2 триместра, повторный анализ на уродство плода проводится с целью исследования биохимических маркеров.
Женщина сдает кровь, специалист делает тройной тест (по количеству анализов), в рамках его проведения исследуется уровень ХГЧ, свободного эстриола и α-фетопротеина. Процедура абсолютно безопасна, она позволяет выявить отклонения на ранних стадиях развития эмбриона, все анализы следует сдавать на пустой желудок.
Расшифровка
Расшифровкой занимается генетик, важную роль играет оценка факторов риска. Стоит отметить, что соотношение содержания изучаемых биохимических маркеров изменяется. В 1 триместре при синдроме Дауна концентрация РАРР-а по сравнению с нормой значительно снижена, β-ХГЧ – повышена.
В целях адекватной расшифровки результатов анализа на патологию плода и максимально точного определения вероятности наследственной патологии обязательно учитываются результаты анализов, полученных при первом обследовании.
Для расшифровки анализа крови на патологию плода в 12 недель производится инвазивная диагностика, она включает следующие процедуры:
- хорионбиопсия — изучение клеток плаценты, содержащих аналогичный эмбриональному генетический материал (11-12 нед.);
- амниоцентез – исследование околоплодных вод, проводится методом пункции амниотической оболочки (15-16 нед.);
- кордоцентез — анализ взятой из пуповины крови (после 20 нед.);
- плацентоцентез— исследование плаценты (12-22 нед.).
Проведение перечисленных исследований позволяют собрать воедино точную генетическую информацию об эмбрионе и его состоянии. УЗИ на 2 триместре (20-22 нед.) — наиболее точный анализ на уродство при беременности, он позволяет диагностировать любые нарушения развития ребенка.
Точность анализов
Часто возникает вопрос, как называется анализ на уродство при беременности, насколько точен анализ при беременности на патологии. Проводимые на 12-16 неделе анализы на патологию плода при беременности позволяет обнаружить нарушения развития плода с вероятностью до 90 %.
Ложноположительные результаты фиксируются только в 6% случаев, при проведении тройного теста точность составляет 85-90 % к 5%. Биохимический анализ крови на хромосомные патологии при беременности позволяет выявить вероятность возникновения отклонений хромосомного развития.
Более детальное исследование генетического материала показано только при условии, что последующие анализы отражают аналогичные результаты.
Если анализы для беременных на выявление уродств имеют расхождения, проводится перепроверка. Отрицательный результат УЗИ в сочетании с положительным скрининга свидетельствует о 5-6% тех самых ложноположительных случаев.
Важно также учитывать, что ультразвуковое обследование может быть сделано неправильно, в таких случаях УЗИ проводится в другом медицинском учреждении.
Родители должны также учитывать, что результаты анализа крови беременной на патологию плода не заменяют диагноз, они лишь предупреждают о риске возникновения нарушений развития плода. При повышенном риске рекомендована в целом безопасная инвазивная диагностика, риск осложнения после ее проведения составляет 1-2%.
Что делать при диагностике патологии у плода
При подтверждении несовместимых с жизнью аномалий рекомендовано прерывание беременности, в остальных случаях решение принимает женщина.
Благодаря современных достижениям медицины большинство внутриутробных патологий поддаются коррекции, сложные пороки сердца, например, устраняются практически сразу после рождения ребенка, наука бессильна пока только перед наследственными заболеваниями.
Источник: https://1analiz.ru/analiz-na-patologiyu-ploda.html
Анализы при беременности по триместрам

Автор статьи — Созинова А.В., практикующий врач акушер-гинеколог. Стаж по специальности с 2001 года.
При постановке на учет по беременности за женщиной ведется тщательное наблюдение, во время которого оценивается течение беременности, риск возможных осложнений и вероятность их появления, рост и развитие плода, и, безусловно, состояние самой будущей мамы. Для этого беременная проходит обязательное обследование, которое включает достаточно широкий список лабораторных исследований.
Список анализов по триместрам беременности
Согласно приказу Минздрава РФ № 572 от 1 ноября 2012 года, базовый спектр обследования беременных женщин включает:
1 триместр (с момента оплодотворения до 14 недель)
- общий анализ мочи и крови;
- группа крови и резус-фактор (при отрицательном резусе кровь на группу и резус-фактор сдает и муж);
- биохимический анализ крови (общий белок, мочевина, креатинин, глюкоза, печеночные ферменты (АСТ, АЛТ), общий билирубин, прямой билирубин, общий холестерин);
- коагулограмма или свертываемость крови (фибриноген, тромбоциты, агрегация тромбоцитов, время свертываемости, время кровотечения, протромбиновый индекс, АЧТВ – активированное частичное тромбопластиновое время);
- кровь на сифилис (реакция RW);
- кровь на ВИЧ-инфекцию и вирусные гепатиты (В и С);
- мазок из влагалища и с шейки матки на микрофлору (грибы и гонококки) и цитологическое исследование;
- обследование на половые инфекции (по показаниям): хламидиоз, уреаплазмоз и прочие;
- двойной тест (в сроке 11-14 недель): определение плазменного протеина А (РАРР-А) и бета-ХГЧ для исключения тяжелых пороков развития (синдром Дауна, синдром Эдвардса);
- кровь на краснуху и токсоплазмоз (выявление антител типа М и G).
2 триместр (с 14 по 28 неделю)
- общий анализ мочи при каждой явке;
- общий анализ крови перед выходом в декрет (30 недель);
- коагулограмма по показаниям;
- биохимический анализ крови перед декретом;
- мазок из влагалища и с шейки матки на микрофлору (грибы и гонококк), цитологический мазок по показаниям;
- кровь на ВИЧ-инфекцию и вирусные гепатиты, сифилис перед декретом;
- кровь на антитела, ПЦР мочи, отделяемого влагалища на краснуху, цитомегаловирус и токсоплазмоз;
- тройной тест: бета-ХГ, эстриол и альфафетопротеини (АФП) в 16-18 недель.
3 триместр
Необходимость лабораторных исследований
Общий анализ крови и мочи (ОАК и ОАМ)
В общем анализе крови определяется количество эритроцитов и гемоглобин, которые необходимы для переноса кислорода. Также в ОАК изучается количество лейкоцитов и СОЭ, что в норме при беременности несколько повышено. Тромбоциты участвуют в свертывании крови, их определение при беременности также необходимо.
В ОАМ изучается содержание лейкоцитов, наличие/отсутствие белка, плотность и реакция мочи и присутствие патологических структур и веществ (цилиндры, бактерии, глюкоза и прочие). ОАМ — чаще всего сдаваемый анализ, который помогает заподозрить или определить патологию беременности (сдается при каждой явке на прием).
Группа крови и резус-фактор
Группа крови и резус-фактор необходимы в случае экстренной гемотрансфузии при кровотечении (например, предлежание плаценты), при отрицательном резусе необходим анализ крови на группу и резус-фактор для исключения или лечения резус-конфликта.
Биохимический анализ крови
Учитывая повышенную нагрузку во время гестации на все органы беременной, сдается БАК дважды за всю беременность (по показаниям чаще), который позволяет оценить работу внутренних органов.
Кровь на сифилис, вирусные гепатиты и ВИЧ-инфекцию
Исследование проводится трижды за беременность и позволяет выявить перечисленные инфекции, наличие которых неблагоприятно сказывается на развитии плода, а также на состоянии женщины во время беременности.Мазок на микрофлору и цитологию с шейки матки и влагалища
Мазки на микрофлору сдаются трижды за период беременности и позволяют выявить кольпиты, цервициты, которые способны спровоцировать инфицирование плодных оболочек и плода. Цитологическое исследование исключает предраковые и раковые процессы шейки матки.
Кровь на краснуху, токсоплазмоз и цитомегаловирус
Определяются антитела класса IgМ и IgG к перечисленным инфекциям и позволяют выявить приобретенный иммунитет или его отсутствие, а также острый процесс, наличие которого неблагоприятно для плода.
Коагулограмма
Показатели свертывающей системы крови при беременности несколько повышены, анализ на коагулограмму позволяет выявить угрозу тромбозов у женщины, прерывания беременности и преждевременных родов. Также исследование свертываемости крови необходимо для подтверждения гестоза и его лечения.
Двойной и тройной тест
Проводится для определения степени риска врожденной патологии плода и хромосомных нарушений.
Отклонения от нормы
ОАК
- в случае низкого гемоглобина и эритроцитов в ОАК говорят об анемии,
- при значительном повышении лейкоцитов и СОЭ подозревают воспалительный процесс в организме беременной,
- увеличение эозинофилов – аллергию или глистную инвазию,
- при снижении или увеличении тромбоцитов – нарушение свертывающей системы крови или гестоз.
ОАМ
- обнаружение в ОАМ лейкоцитов, бактерий цилиндров свидетельствует о воспалении мочевыделительной системы,
- наличие белка заставляет думать, в первую очередь, о гестозе.
Подробнее об анализе мочи при беременности — в нашей отдельной статье.
Группа крови и резус-фактор
Если у беременной определен отрицательный резус-фактор, а у ее супруга – положительный, то она ежемесячно, а после 30 недель каждые 14 дней сдает кровь на титр антирезусных антител. Появление их, и, тем более, увеличение в динамике свидетельствует о резус-конфликте.
Биохимический анализ крови
- увеличение печеночных ферментов, билирубина общего и прямого говорит о патологии печени и/или гестозе,
- возрастание глюкозы крови может свидетельствовать о развитии гестационного сахарного диабета,
- увеличение мочевины и креатинина – о нарушении органов мочевыделительной системы или гестозе.
Коагулограмма
Увеличение показателей свертываемости крови и снижение времени кровотечения говорит о нарушении свертывающей системы, которое наблюдается при аутоиммунных заболеваниях, антифосфолипидном синдроме и гестозе и грозит развитиемКоагулограмма
тромбозов и прерыванием беременности.
Реакция Вассермана (RW), кровь на ВИЧ-инфекцию и гепатиты
Положительные анализы на ВИЧ-инфекцию и сифилис, а также обнаружение антигенов к вирусным гепатитам (Нвs-антиген) свидетельствует об инфицировании беременной и угрожает состоянию плода (назначаются профилактические курсы лечения фетоплацентарной недостаточности).
Мазок на микрофлору влагалища и шейки матки
Обнаружение патогенной или условно-патогенной микрофлоры (в значительном количестве) свидетельствует о кольпите, что чревато воспалением амниотических оболочек, развитием хориоамнионита и внутриутробным инфицированием эмбриона/плода.
По показаниям назначаются дополнительные анализы на выявление инфекций, передающихся половым путем.Кровь на краснуху, токсоплазмоз и цитомегаловирус
- при обнаружении антител классКоагулограммаа G и отсутствии антител класса М к перечисленным инфекциям говорит о перенесенной ранее инфекции и наличии иммунитета,
- обнаружение иммуноглобулинов класса М – признак острого процесса,
- отсутствие антител и того, и другого класса обозначает, что беременная не встречалась с возбудителями данных инфекционных заболеваний и иммунитет к ним отсутствует.
Двойной и тройной тест
Возрастание показателей двойного и тройного теста говорит о высоком риске хромосомных заболеваний у плода (в частности, синдром Дауна) и внутриутробных пороках развития плода. Но не исключается повышение/снижение показателей при различных состояниях беременной (многоплодие, острое инфекционное заболевание, гормональные нарушения, низкий или избыточный вес и прочие).
При подозрении на хромосомные патологии и врожденные пороки развития плода беременной назначают дальнейшую пренатальную диагностику (тщательное УЗИ, амниоцентез и кордоцентез, консультация генетика).
Некоторые исследования при беременности
Источник: https://www.diagnos.ru/procedures/analysis/analiz-berem
Пренатальная диагностика

Пренатальная диагностика – это комплекс диагностических мероприятий, направленных на выявление патологии у плода внутриутробно.
Иногда дети рождаются с генетическими, хромосомными аномалиями, пороками развития. Это можно предотвратить, вовремя обнаружив патологию на ранних сроках.
Пренатальная диагностика плода может быть неинвазивной (по крови матери) или инвазивной (проникающая в организм). Инвазивные методы несут в себе риски и для матери и для плода, а потому проводятся только по показаниям.
Используемые процедуры:
- кордоцентез – забор пуповинной крови плода;
- амниоцентез – забор околоплодной жидкости;
- биопсия хориона – взятие на анализ клеток наружной зародышевой оболочки.
Полученный таким образом биоматериал (кровь, околоплодные воды или ворсины хориона) подлежит изучению в генетической лаборатории.
Благодаря появлению новых, достоверных методов определения патологии плода по крови матери, можно не прибегать к инвазивным методам при малейших подозрениях у врача по УЗИ. Сегодня инвазивные методы применяются только, если угроза обнаружения пороков развития выше, чем риск осложнений (инфицирование, выкидыши и др.) после такой диагностики.
Пренатальная диагностика во время беременности
Во время беременности некоторые неинвазивные методы пренатальной диагностики назначаются всем женщинам, другие выполняются при наличии показаний или желания пары.
1. Скрининг, который выполняется всем беременным женщинам согласно приказа Минздрава РФ включает в себя:
— УЗИ. Ультразвуковое исследование позволяет выявить многие аномалии на сроке беременности от 12 недель. Врач может визуализировать нарушение анатомической структуры органов и частей тела плода (головы, конечностей), а также заподозрить пороки развития по косвенным признакам: состоянию околоплодных вод, расположению плаценты, сердцебиению плода.
— Анализ крови на сывороточные факторы. У матери берут кровь из вены. В ней измеряют концентрацию в-ХГЧ, альфа-фетопротеина, свободного эстриола.
Таким образом могут ппределяться многие заболевания (синдромы Дауна и Эдвардса, дефекты развития нервной трубки, дефекты заращения передней брюшной стенки, аномалии почек плода) на сроке 16-20 недель, однако существует достаточно высокая вероятность как ложноположительных, так и ложноотрицательных результатов. Поэтому положительные результаты перепроверяются с помощью других методов диагностики.
Цель скрининга в время беременности — выявить группу риска беременных женщин с возможными пороками развития плода.
До недавнего времени существовало 2 обязательных скрининга — в 9-13 недель и в 16-20 недель. В настоящее время в России только второй скриниг входит в обязательное обследование во время беременности.
2. Неинвазивный пренатальный генетический тест (НИПТ).
Является альтернативой инвазивным методам пренатальной диагностики, но не несёт в себе никаких рисков. Кровь берут у матери, а затем в ней исследуют ДНК плода.
У пациентов «ВитроКлиник» есть возможность проведения неинвазивного пренатального теста.. Кровь на анализ у вас возьмут в Москве, а затем доставят на анализ в лабораторию компании Natera, в шт. Калифорния, США.
Информативность такого исследования очень высокая, поэтому его цена выше, чем у других неинвазивных методов пренатальной диагностики.
С его помощью можно обнаружить:
- синдром Дауна;
- синдром Шерешевского-Тернера;
- синдром Эдвардса;
- синдром Кляйнфельтера;
- синдром Патау;
- полиХ-синдром;
- XXYY-синдром;
- полиY-синдром;
- делеция 22q11.2 и 1р36;
- материнская делеция 5q11.2;
- синдрома Прадера-Вилли;
- синдром кошачьего крика.
Все эти синдромы и хромосомные аномалии достаточно сильно ухудшают качество жизни детей и не поддаются лечению. Они не зависит от возраста пары и встречаются по всему миру.
Диагностику методом НИПТ можно проводить уже с 9 недели беременности. Подходит также при двойнях, донорских программах и суррогатном материнстве.
Кому показана пренатальная диагностика?
УЗИ и анализ крови на сывороточные факторы – это скрининговые исследования, которые показаны всем без исключения беременным женщинам.
Неинвазивный пренатальный генетический тест проводится либо по показаниям, либо по желанию женщины, которая желает быть уверенной в хорошем состоянии здоровья своего ребёнка.
Показания к проведению исследования:
- подозрение на хромосомные аномалии (по результатам скрининговых исследований);
- наличие в анамнезе случаев рождения детей с хромосомными аномалиями или пороками развития (у кого-то из супругов, либо их родственников);
- мертворождения в анамнезе;
- привычное невынашивание.
Есть также ряд ситуаций, не являющихся прямыми показаниями, но при которых женщине рекомендуют сделать это исследование:
- возраст после 35 лет;
- наступление беременности с помощью ЭКО;
- бесплодие в анамнезе.
Перед сдачей крови на НИПТ необходима консультация акушера-гинеколога для подтверждения наличия прогрессирующей беременности и свежий результат УЗИ.
Уже на этапе планирования беременности можно предположить вероятность возникновения у плода хромосомных аномалий.
Для этой цели выполняется генетическая диагностика супругов. Используются цитогенетические (исследование кариотипа – количества и качества хромосом) и молекулярно-генетические (для определения генных мутаций) методы исследования.
Выполнение генетической диагностики на этапе планирования беременности показано супругам, которые имеют:
- генетические заболевания;
- возраст после 35 лет;
- случаи невынашивания, бесплодия, мертворождения в анамнезе;
- родственников с генетической патологией.
В «ВитроКлиник» у вас есть возможность обезопасить себя от негативных последствий рождения детей с пороками развития.
У нас в клинике можно сделать:
- На этапе подготовки к беременности – анализ на кариотип и молекулярно-генетические исследования для оценки риска генетической патологии у ребёнка.
- В рамках программы ЭКО с ПГД (диагностическая процедура, позволяющая исследовать генетический материал эмбриона до его помещения в матку женщины).
- Во время беременности – скрининговые исследования (биохимический тест, УЗИ) и неинвазивный пренатальный тест ДНК.
Стоимость услуг
Все услуги
| УЗИ при многоплодной беременности до 12 недель | 3 300 руб. |
| Неинвазивный Пренатальный Тест (Panorama тест) (СПЕЦЗАБОР, срок дни — до 12 раб. дн.) | 36 750 руб. |
| Неинвазивный Пренатальный Тест (Panorama тест) (расширенный с микроделециями) (СПЕЦЗАБОР, срок дни — до 12 раб. дн.) | 50 000 руб. |
| УЗИ при многоплодной беременности после 12 недель | 4 300 руб. |
| Неинвазивный Пренатальный Тест (Prenetix-тест) (СПЕЦЗАБОР, срок дни — до 12 раб. дн.) | 42 000 руб. |
| Консультация врача акушера-гинеколога по неинвазивному пренатальному генетическому тесту (без УЗИ) | 1 300 руб. |
| Консультация врача-генетика | 2 100 руб. |
| Пренатальный скрининг 1-го триместра беременности (9-13 неделя)по свободному бета-ХГЧ и ПАПП-А белка с расчетом риска трисомий-18, 21 и дефекта невральной трубки (PRISСA) (кровь(сыворотка), срок дни — до 3) | 1 370 руб. |
| Пренатальный скрининг 2-го триместра беременности (14-21неделя) по ХГЧ, АФП и своб.эстриолу с расчетом риска трисомий-18, 21 и дефекта невральной трубки (PRISСA) (кровь(сыворотка), срок дни — до 3) | 1 470 руб. |
| УЗИ матки и плода на сроке 13-40 недель (двухмерное) | 3 200 руб. |
| Забор крови из вены | 300 руб. |
Источник: https://www.VitroClinic.ru/vedenie-beremennosti/prenatalnaya-diagnostika/


