Когда матка поднимается в брюшную полость при беременности
Клинический случай: брюшная беременность с живым новорожденным
Случай оперативного вмешательства при поздней диагностике брюшной беременности с живым новорожденным
35‑летняя замужняя женщина поступила в стационар с жалобами на разлитые боли в животе и рецидивирующие мажущие кровянистые выделения из половых путей, сопровождающиеся тошнотой, потерей аппетита и эпизодической рвотой.
Указанные симптомы беспокоили в течение 4 месяцев. Со дня последней менструации прошло около 9 месяцев, в последние 2 месяца пациентка отмечала болезненность при движениях плода. На медицинском учете по беременности не состояла.
В анамнезе — 2 беременности, окончившиеся мертворождениями.
Публикация клинического случая осуществлялась с одобрения пациентки. Копия подписанного информированного согласия находится у главного редактора журнала «Journal of medical case reports».
При физикальном обследовании: кожа и видимые слизистые оболочки бледные, показатели дыхания и гемодинамики стабильны. Живот увеличен, при пальпации мягкий, умеренно болезненный, без защитного напряжения мышц.
Пальпаторно легко определялись части тела плода, расположенного в поперечном положении. Признаков свободной жидкости в брюшной полости не было. Шейка матки твердая, гладкая, полностью закрытая.
При аускультации прослушивалось сердцебиение плода.
%BANNER2%
Между передней брюшной стенкой и частями плода не визуализировалось каких‑либо тканей (рис. 1). В области правого придатка матки выявлено образование 12 × 10 см с интенсивным кровотоком при допплерометрии.
Признаков амниотической жидкости не обнаружено, однако в левом околоободочном кармане описано небольшое количество перитонеальной жидкости.
Выставлен диагноз: прогрессирующая брюшная беременность на позднем сроке.
Врачи получили информированное согласие пациентки на оперативное вмешательство.
Доступ осуществлен через срединный подпупочный разрез, в ходе операции беспрепятственно извлечен из брюшной полости живой окрашенный меконием плод мужского пола.
Вес новорожденного составил 2600 г, оценка по шкале Апгар — 7–9 баллов, грубых врожденных аномалий при осмотре не выявлено. На видео, доступном по ссылке, представлен момент извлечения плода.
Доступ в тазовую полость был ограничен спайками между тканями плаценты, сальником и частью подвздошной кишки.
После рассечения спаек на правом придатке матки была визуализирована тонкая хрупкая плацента с сетью переполненных кровью сосудов, соединенных с сосудами яичника, маточной трубы и широкой связки. Фимбриальный отдел правой трубы был загнут и вплетен в основание плаценты (рис. 2).
Матка была увеличена, но в процесс не вовлечена, внешних патологических изменений не обнаружено (рис. 3). Оба яичника и левая маточная труба также были нормальными. Была проведена правосторонняя сальпингэктомия с перевязкой сосудов у основания плаценты.Плацента была полностью успешно удалена без значительной кровопотери. Оставлен абдоминальный дренаж. Пациентке проведена трансфузия 2 единиц (1 л) цельной крови. Послеоперационный период у женщины и ребенка протекал без осложнений, они были выписаны на пятый день.
Обсуждение
Внематочная беременность развивается в 1–2 % случаев от всех беременностей [1]. Более 90 % составляет трубная беременность, оставшиеся приходятся на долю яичниковой, брюшной, шеечной беременности, а также беременности, развившейся в послеоперационном рубце на матке [1].
Брюшная локализация встречается примерно в 1,4 % случаев внематочной беременности [1, 2]. Большинство из них вторичны: жизнеспособный эмбрион попадает в брюшную полость после трубного аборта или разрыва трубы [2].
В описанном случае, вероятнее всего, имел место трубный аборт, учитывая искривление правой трубы и вовлечение ее латеральной части в основание плаценты.
Клинические проявления брюшной беременности разнообразны, зависят от локализации и срока гестации [1].
Как и в ранее описанных случаях обнаружения брюшной беременности на поздних сроках, у представленной пациентки симптомы были неспецифичны и включали болезненность при шевелениях плода, боли в животе, легко пальпируемые части тела плода и его поперечное предлежание [2, 3–5].
Рецидивирующие маточные кровотечения могли быть связаны с ответом эндометрия на повышение уровня эстрогенов при беременности [1]. Описаны отдельные случаи брюшной беременности, манифестировавшей с картины острого живота и геморрагического шока [1, 2].
В обнаружении и верификации брюшной беременности поздних сроков имеет огромное значение настороженность врача и направленный диагностический поиск. Классическая находка при УЗИ — отсутствие эхо-признаков миометрия между материнским мочевым пузырем и плодом, имевшая место у описанной пациентки.
Дополнительные признаки: плохая визуализация плаценты, маловодие и поперечное предлежание [1, 6]. Без тщательной оценки перечисленных признаков брюшная беременность может остаться незамеченной даже после серии УЗИ.
Для подтверждения диагноза могут быть полезны КТ и МРТ, позволяющие различить анатомические структуры, место прикрепления плаценты и вовлеченные сосудистые соединения [7].
Выявление брюшной беременности на поздних сроках при живом плоде требует немедленного оперативного вмешательства, однако отношение врачей к отделению плаценты остается противоречивым.
В представленном случае отделение плаценты и перевязка питающих ее сосудов не представляли сложностей.Если плацента имплантирована в стенку органов брюшной полости или крупные сосуды, большинство авторов предлагает перевязку пуповины с последующим системным введением метотрексата либо без него [2, 6, 8].
Описаны редкие случаи успешной выжидательной тактики при брюшной беременности до достижения плодом срока жизнеспособности [9].
Прогноз для матери и плода при брюшной беременности обычно серьезный. Материнская смертность, обычно в результате неконтролируемого кровотечения, достигает 20 % [1]. Перинатальная смертность составляет 40–95 %, врожденные аномалии развития или деформации наблюдаются у 21,4 % плодов [10].
В описанном случае исход был благоприятным и для матери, и для ребенка. У женщины не было значительной интраоперационной кровопотери благодаря плаценте, легко доступной для удаления. Несмотря на отсутствие амниона, у новорожденного не было каких‑либо аномалий развития или деформаций.
В данном случае выживание и развитие плода до достаточного срока стало возможным благодаря достаточной плацентарной поддержке, обеспеченной сосудами яичника, маточной трубы и широкой связки матки.
Большую роль в благоприятном исходе сыграли также быстрая диагностика и своевременное оперативное вмешательство.
Заключение
Диагностированная на поздних сроках брюшная беременность — угрожающее жизни состояние, редко заканчивающееся рождением жизнеспособного ребенка.
Врачебная настороженность, тщательная оценка клинических данных и не допускающее разночтений ультразвуковое исследование способствуют раннему выявлению данной патологии, особенно в отсутствие современных инструментальных методов визуализации.
Своевременное хирургическое вмешательство способно предотвратить серьезные осложнения у матери и плода.
Библиография
- Molinaro TA, Barnhart KT. Abdominal pregnancy, cesarean scar pregnancy, and heterotopic pregnancy. UpToDate [last updated 16 January 2014]. http:// www. uptodate. com/ contents/ abdominal-pregnancy-cesarean-scar-pregnancy-and-heterotopic-pregnancy
- Nkusu Nunyalulendho D., Einterz E. M.
(2008) Advanced abdominal pregnancy: case report and review of 163 cases reported since 1946. Rural Remote Health 8 (4):1087.
- Isah A. Y., et al. (2008) Abdominal pregnancy with a full term live fetus: case report. Ann Afr Med 7:198–9.
- Masukume G., et al.
(2013) Full-term abdominal extrauterine pregnancy complicated by post-operative ascites with successful outcome: a case report. J Med Case Rep 7:10.
- Dahab A. A., et al. (2011) Full-term extrauterine abdominal pregnancy: a case report. J Med Case Rep 5:531.
- Beddock R., et al.
(2004) [Diagnosis and current concepts of management of advanced abdominal pregnancy]. Gynecol Obstet Fertil 32:55–61. French.
- Ngene N. C., et al. (2014) Antepartum uterine rupture in a twin gestation presenting as an advanced extrauterine pregnancy in a patient with a previous lower segment caesarean section.
Trop Doct 44:176–8.
- Oneko O., et al. (2010) Management of the placenta in advanced abdominal pregnancies at an East African tertiary referral center. J Womens Health (Larchmt) 19:1369–75.
- Rahaman J., et al. (2004) Minimally invasive management of an advanced abdominal pregnancy. Obstet Gynecol 103:1064–8.
- Stevens C. A. Malformations and deformations in abdominal pregnancy. (1993) Am J Med Genet 47:1189–95.
Источник: https://www.katrenstyle.ru/articles/journal/medicine/case/klinicheskiy_sluchay_bryushnaya_beremennost_szhivyim_novorozhdennyim
Матка при беременности
На протяжении девяти месяцев малыш растет ежедневно, а вместе с ним увеличивается и матка. После зачатия в половых органах происходят некоторые изменения. Слизистая влагалища и зева матки приобретают темный оттенок. К середине беременности он исчезает.
Цвет меняется из-за того, что усиливается циркуляция крови. По причине снижения иммунитета может развиваться молочница — для нее характерны зуд, белого цвета выделения, болевые ощущения при мочеиспускании. Могут усилиться естественные выделения.
Пугаться этого ненужно, со временем все нормализуется. Стоит насторожиться, если поменялся характер выделений — появился очень неприятный запах, цвет выделений стал ярко выраженным — зеленоватым, желтым, коричневым, кровяным.
При кровяных выделениях нужно без промедления обратиться к врачу, особенно если они сопровождаются болью.
Коротко о матке и развитии плода
После оплодотворения яйцеклетки, она должна закрепиться в матке. Далее начинается рост и развитие плода. Поскольку это происходит внутри матки, она вынуждена увеличиваться в размерах. Больше всего поддается изменениям матка. Ведь внутри развивается ребенок, поэтому неизбежно она будет увеличиваться в размерах.
Под действием гормонов, ткани данного органа растягиваются. За время беременности, матка увеличивается в 200 раз. Имеет грушевидную форму. Основное тело округлой формы, а шейка — продолговатой.
До беременности имеет весьма скромные размеры — до 7 см в длину, до 4 в ширину. Толщина стенок — до 5 см.
Если у женщины нет детей, то вес матки колеблется до 60 граммов, после родов — 80.
Слои матки (описание)
Состоит главный женский орган из:
- Периметрия — внешняя плотная оболочка.
- Миометрия — мышечная ткань в три слоя.
- Наружного продольного — находится под периметрием и плотно с ним срощен.
- Среднего кругового — сосудистый слой, снабжается кровью.
- Внутреннего продольного — под слизистой оболочкой находится, считается самым тонким.
- Эндометрия — слизистая внутренняя оболочка.
Матка растет благодаря среднему слою – миометрию, основу которого составляют мышечные волокна (также орган имеет внутренний слой – эндометрий, и внешний слой – периметрий). Они могут удлиняться в 10-12 раз, а также утолщаться в 4-5 раз.
До 20 недели происходит одновременно и удлинение, и утолщение, а после 20 недели – только удлинение, что приводит к истончению стенок матки.
После родов на протяжении 6-8 недель матка сокращается и приходит к своим «предродовым» показателям.
Размеры матки во время беременности по неделям
Матка начинает понемногу расти с третьего месяца, но поначалу ее рост не так заметен.
А уже к 8 неделям ее размер удваивается, к 10 неделям – увеличивается втрое, а к 12 – вчетверо, а после 13 недели ее дно выпирает за пределы малого таза, после чего увеличение органа диагностируется с помощью измерения высоты дна матки (ВДМ) — дистанция между верхней точкой матки и верхним краем лонного сочленения.
Так, ВДМ составляет:
- 10-11 см – на 12-13 неделе;
- 12-13 см – на 14-15 неделе;
- 14-19 см – на 16-17 неделе;
- 16-21 см – на 18-19 неделе;
- 18-24 см – на 20-21 неделе;
- 21-25 см – на 22-23 неделе;
- 23-27 см – на 24-25 неделе;
- 25-28 см – на 26-27 неделе;
- 26-31 см – на 28-29 неделе;
- 29-32 см – на 30-31 неделе;
- 31-33 см – на 32-33 неделе;
- 32-33 см – на 34-35 неделе;
- 32-37 см – на 35-36 неделе;
- 38 см – до 40-41 недели.
Эти показатели средние, допускается отклонение от них в пределах нескольких см, что не будет признаком никаких нарушений. До беременности среднестатистические характеристики размеров матки выглядят так: длинна – 7-8 см, толщина – 4-5 см, ширина – 4-6 см, вес – приблизительно 50 грамм (если женщина уже рожала – около 100 грамм). Когда срок вынашивания малыша приближается к завершению, длинна матки составляет около 37-38 см, толщина – около 24 см, ширина – около 25-26 см, вес – 1-1,2 кг.
Чувствует ли женщина процесс увеличения матки
В большинстве случаев женщина не обращает внимание на подобные вещи. Разве что во втором и третьем триместре, когда ребенок интенсивно растет, возможно могут ощущаться тянущие боли, но они незначительные и этому мало кто придает значение.
Как оценивают состояние матки?
В первом триместре, когда ВДМ (высота дна матки) еще не измеряют, врач проводит двуручное исследование матки, при котором два пальца одной руки гинеколог должен ввести во влагалище, а другой легонько прижать брюшную стенку.
С четвертого месяца измерение ВДМ (высота дна матки) выполняется путем проведения исследований снаружи живота. Для этого может использоваться обычная сантиметровая лента или тазометр.
Также доктор для определения того, в какую сторону повернут малыш, проводит пальпацию при помощи аккуратного надавливания ладонями в разных частях живота.
Отклонения от нормы
Если уровень ВДМ значительно ниже нормы, это может быть признаком:
- недостаточного объема амниотической жидкости;
- задержки в развитии малыша;
- неправильно определенного срока беременности.
Также причиной низкого уровня ВДМ может быть физиологическая особенность строения тела – широкий таз.
Если же ВДМ значительно превышаетнорму, это может свидетельствовать о:
- слишком большом объеме околоплодных вод;
- многоплодной беременности;
- достаточно крупном размере малыша.
Также как и в предыдущем случае возможна анатомическая причина превышения нормы ВДМ – узкий таз.
Боли в матке при беременности- норма и отклонения
В норме незначительные болевые ощущения проявляются на разных стадиях развития малыша. В первом триместре при трансплантации плодного яйца в матку. На втором возможны незначительные тянущие боли, вызванные увеличением матки и притоком крови к данному органу.
На третьем триместре возможны боли из-за ложных схваток. Боль напоминает настоящие схватки, но не такая сильная и не нарастает, а наоборот, пропадает. Отклонением является резкая боль в животе на любом триместре, при этом появление крови должно насторожить.
В таком случае нужно вызвать скорую помощь, если кровотечение сильное.
Что делать при болях в матке
Зависит от характера болевых ощущений. Резкую острую боль в любом случае нельзя терпеть. Она предвестник выкидыша или патологий беременности. Если боли небольшие, но периодически возникают, нужно лечь, лучше на бок, успокоится. Когда тело находится в покое, то боли не должны беспокоить.
Схватки Брекстона-Хикса
Их еще называют тренировочными. Возникают на третьем триместре. Так же, как и при настоящих появляются боли. Отличаются тем, что эти боли проходят, а схватки исчезают. Длятся недолго. Могут возникать по-разному — несколько раз за час или периодически на протяжении всего дня.
Что происходит с маткой после родов
Источник: https://40-nedel.ru/664-Kak-rastet-matka-vo-vremya-beremennosti.html
Когда матка поднимается в брюшную полость при беременности
Как только женщина узнает о том, что наступила беременность, живот становится объектом самого пристального внимания.
И, хотя только после 12-недельного срока беременности матка выходит за пределы лонного сочленения, многие женщины, в силу анатомических особенностей, замечают округление живота и на меньших сроках. Увеличение живота во время беременности происходит, главным образом, за счет матки.
За время беременности этот орган претерпевает значительные перемены: в небеременном состоянии матка схожа по размерам с куриным яйцом и весит не более ста грамм, а концу срока беременности ее объем увеличивается приблизительно в 500 раз и вес достигает одного килограмма.
Увеличение размеров матки обусловлено ростом находящегося в ее полости плода и постепенным увеличением количества околоплодных вод.
Величину матки в сроке до 12 недель можно определить только при гинекологическом осмотре или с помощью УЗИ.
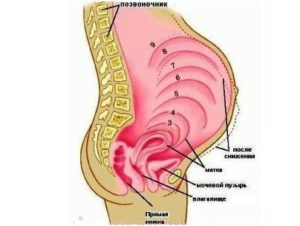
После 12 недель матка поднимается выше верхнего края лонного сочленения и ее можно прощупать через переднюю брюшную стенку. Всю беременность живот растет постепенно, резких скачков быть не должно. К 20 неделям дно матки поднимается до уровня пупка
При каждом посещении врача проводится измерение окружности живота и высоты стояния дна матки. Эти данные помогают ориентироваться в течении беременности и, приблизительно, определять соответствие размеров живота срокам беременности.
Высота стояния дна матки над лоном в сантиметрах примерно равна сроку беременности в неделях. В сроке беременности 37-38 недель матка занимает максимально высокое положение: ее дно располагается непосредственно под грудной клеткой.В доношенную до такого срока беременность живот доставляет женщине наибольший дискомфорт. Матка занимает практически всю брюшную полость, смещая находящиеся там органы. Кроме этого, за счет перемещения органов живота, происходит «поддавливание» легких, что ощущается женщиной как затруднение дыхания.
В оставшиеся до родов 2 недели матка несколько опускается за счет перемещения предлежащей части плода в малый таз – так начинается подготовка к родам.
Матка при беременности
Матка – это полый непарный орган репродуктивной системы женщины, состоящий из мышц гладкой мускулатуры и устланный изнутри эндометрием. Именно в полость матки, в эндометрий, имплантируется плодное яйцо, где и развивается до самых родов.
Размеры матки при беременности
За счёт деления миоцитов (клеток мышечного слоя матки), удлинения и гипертрофии (утолщения) мышц матки происходит её увеличение примерно в 4-5 раз в течение всей беременности от первоначальных размеров.
К 20–22-ой неделе толщина мышечного слоя матки увеличивается вдвое. После этого матка растёт только за счёт удлинения. Изначальные размеры матки: длина – 7-8 см, ширина – 4–6см, толщина 4-5 см.
Длина матки при беременности увеличивается и к концу достигает 37-38 см, толщина – до 24 см, а ширина – 25-26 см. Вес матки до беременности у нерожавшей женщины составляет 50 г, а у рожавшей – до 100 г.
К концу беременности матка без плодных оболочек и плода весит 1000-1200 г. После родов происходит инволюция матки (обратное развитие). Этот процесс продолжается около двух месяцев.
Интересное: На какой день можно сдать хгч после овуляции
Шейка матки при беременности
С момента имплантации плодного яйца в матку стенки цервикального канала приобретают синюшный цвет за счёт увеличения сосудистой сети кровоснабжения. Железы расширяются и становятся разветвлёнными. Секрет желёз становится более плотным и вязким. Так образуется пробка, которая отходит непосредственно перед родами.
К концу беременности ткани шейки матки размягчаются, что говорит о готовности организма к родам. Перед родами длина цервикального канала сокращается до 15–10 мм, а зев открывается на 5–10 мм и располагается по центру малого таза. Наступление регулярных схваткообразных болей говорит о начале родовой деятельности. После родов шейка матки постепенно возвращается к своим прежним размерам.
Брюшная беременность
Брюшная беременность – беременность, при которой плодное яйцо имплантируется не в матке, а в брюшной полости. Факторами риска являются воспалительные заболевания придатков, операции на репродуктивных органах, длительное использование ВМС, генитальный инфантилизм, опухоли малого таза, эндокринные нарушения и стрессы.
По своим проявлениям до возникновения осложнений брюшная беременность напоминает обычную гестацию. Существует высокая вероятность развития внутреннего кровотечения и повреждения органов брюшной полости. Диагноз выставляют на основании жалоб, анамнеза, данных общего и гинекологического осмотра и результатов инструментальных исследований.
Лечение оперативное.
Причины брюшной беременности
Сперматозоид проникает в яйцеклетку в ампулярном отделе фаллопиевой трубы. В результате внедрения формируется зигота, покрытая блестящей оболочкой яйцеклетки. Затем зигота начинает делиться и одновременно продвигается по маточной трубе под влиянием перистальтических сокращений и колебаний ресничек трубного эпителия.
При этом недифференцированные клетки эмбриона удерживаются общей блестящей оболочкой. Затем клетки разделяются на два слоя: внутренний (эмбриобласт) и наружный (трофобласт). Эмбрион вступает в стадию бластоцисты, попадает в полость матки и «сбрасывает» блестящую оболочку.
Ворсины трофобласта глубоко погружаются в эндометрий — происходит имплантация.
Брюшная беременность возникает в двух случаях. Первый – если плодное яйцо на момент имплантации находится в брюшной полости (первичная брюшная беременность).
Второй – если зародыш вначале имплантируется в маточной трубе, затем отторгается по типу трубного аборта, попадает в брюшную полость и повторно имплантируется на поверхности брюшины, сальника, печени, яичника, матки, кишечника или селезенки (вторичная брюшная беременность).
Различить первичную и вторичную форму зачастую не представляется возможным, поскольку на месте первичной имплантации после отторжения зародыша образуется рубчик, не обнаруживающийся при проведении стандартных исследований.
Факторами риска развития брюшной беременности являются воспалительные заболевания яичников и маточных труб, спайки и нарушения сократительной способности труб в результате хирургических вмешательств, удлинение труб и замедление трубной перистальтики при генитальном инфантилизме, механическое сдавление труб опухолями, эндометриоз маточных труб, ЭКО и длительное использование внутриматочной спирали. Кроме того, вероятность возникновения брюшной беременности увеличивается заболеваниях надпочечников и щитовидной железы и при повышении уровня прогестерона, замедляющего трубную перистальтику. Некоторые авторы указывают на возможную связь брюшной беременности с преждевременной активизацией трофобласта.У курящих женщин риск возникновения брюшной беременности в 1,5-3,5 раза выше, чем у некурящих. Это объясняется снижением иммунитета, нарушениями перистальтических движений маточных труб и отсроченной овуляцией.
Некоторые исследователи указывают на связь между брюшной беременностью и стрессом.
Стрессовые ситуации негативно влияют на сократительную активность фаллопиевых труб, вызывая антиперистальтические сокращения, в результате которых зародыш задерживается в трубе, прикрепляется на ее стенке, а затем после трубного аборта повторно имплантируется в брюшной полости.
Интересное: Таблетки левомицетин при беременности
В последние десятилетия все более актуальной становится проблема внематочной беременности (в том числе – брюшной беременности) у женщин, находящихся в позднем репродуктивном возрасте.
Потребность построить карьеру, улучшить свое социальное и материальное положение побуждает женщин откладывать рождение ребенка. Между тем, с возрастом меняется гормональный фон, перистальтика труб становится менее активной, возникают различные нейровегетативные нарушения.
У женщин старше 35 лет риск развития брюшной беременности в 3-4 раза выше, чем у женщин, не достигших возраста 24-25 лет.
Течение брюшной беременности зависит от особенностей места прикрепления зародыша. При имплантации в области со скудным кровоснабжением плод погибает. При прикреплении в месте с разветвленной сетью мелких сосудов зародыш может продолжать развиваться, как при обычной гестации.
При этом вероятность появления врожденных пороков развития при брюшной беременности гораздо выше, чем при нормальной гестации, поскольку плод не защищен стенкой матки. Брюшная беременность крайне редко донашивается до положенного срока. При прорастании крупных сосудов ворсинами хориона возникают массивные внутренние кровотечения.Инвазия плаценты в ткань паренхиматозных и полых органов становится причиной повреждений этих органов.
Симптомы брюшной беременности
До возникновения осложнений при брюшной беременности выявляются те же симптомы, что и при обычной гестации. На ранних сроках наблюдаются тошнота, слабость, сонливость, изменение вкусовых и обонятельных ощущений, отсутствие менструаций и нагрубание молочных желез.
При гинекологическом осмотре иногда удается обнаружить, что плод находится не в матке, а сама матка увеличена незначительно и не соответствует сроку гестации.
В некоторых случаях клиническую картину брюшной беременности не распознают, а истолковывают, как многоплодную беременность, беременность при миоматозном узле или врожденных аномалиях развития матки.
В последующем пациентка с брюшной беременностью может предъявлять жалобы на боли в нижней части живота. При повреждении мелких сосудов наблюдается нарастающая анемия. Клинические проявления при повреждении внутренних органов отличаются большой вариабельностью.
Иногда подобные осложнения при брюшной беременности принимают за угрозу разрыва матки, преждевременную отслойку плаценты или угрозу прерывания гестации.
Выраженная слабость, головокружение, предобморочные состояния, потеря сознания, потемнение в глазах, повышенная потливость, боли в нижней части живота, бледность кожи и слизистых свидетельствуют о развитии внутреннего кровотечения – экстренной патологии, представляющей непосредственную опасность для жизни беременной.
Диагностика и лечение брюшной беременности
Ранняя диагностика брюшной беременности чрезвычайно важна, поскольку позволяет избежать развития опасных осложнений, устранить угрозу для жизни и здоровья пациентки. Диагноз устанавливается на основании данных гинекологического осмотра и результатов ультразвукового исследования.
Чтобы избежать диагностических ошибок, исследование начинают с идентификации шейки матки, затем визуализируют «пустую» матку и плодное яйцо, расположенное в стороне от матки. При проведении УЗИ на поздних сроках брюшной беременности обнаруживают необычную локализацию плаценты.
Плод и плацента не окружены стенками матки.
В сомнительных случаях осуществляют лапароскопию – малоинвазивное лечебно-диагностическое вмешательство, позволяющее достоверно подтвердить брюшную беременность и в ряде случаев (на ранних сроках гестации) удалить плодное яйцо без проведения объемной операции.
На поздних сроках, при прорастании ворсин плаценты в органы брюшной полости, требуется лапаротомия. Объем хирургического вмешательства при брюшной беременности определяется локализацией плаценты.
Может потребоваться ушивание или резекция органа, наложение кишечного анастомоза и т. д.
Прогноз для матери при раннем выявлении и своевременном оперативном лечении брюшной беременности обычно благоприятный. При поздней диагностике и развитии осложнений существует очень высокий риск неблагоприятного исхода (смерти в результате кровотечения, тяжелого повреждения внутренних органов).
Вероятность благополучного донашивания брюшной беременности крайне мала. В литературе описаны единичные случаи успешного оперативного родоразрешения на поздних сроках гестации, однако подобный исход рассматривается как казуистический.
Отмечается, что младенцы, появившиеся на свет в результате брюшной беременности, часто имеют аномалии развития.
Источники: http://www.baby.ru/sp/67182/blog/post/1219601/http://www.happy-giraffe.ru/community/2/forum/post/12414/http://www.krasotaimedicina.ru/diseases/zabolevanija_gynaecology/abdominal-pregnancy
Источник: https://rojaismelo.ru/privivki-rebenku/kogda-matka-podnimaetsya-v-bryushnuyu-polost-pri-beremennosti
Матка при беременности на ранних сроках
Начнем с того, что уже с первых дней зачатия крохи организм женщины переживает революционные изменения. Однако сама матка на ранних сроках беременности остается без особых видоизменений, чего не скажешь о ее шейке. Как правило, именно в этом месте раньше всего происходят значительные перестройки.
Так, сразу после оплодотворения маточная шейка меняет свой оттенок. Если до беременности она имела преимущественно светло-розовый цвет, то после зарождения новой жизни шейка матки становится темнее, приобретая лиловатую цветовую гамму. Объясняется это тем, что после зачатия усиливается кровоток в главном репродуктивном органе женского тела, мелкие сосуды расширяются, видоизменяя цвет шейки.
Еще одним признаком беременности на ранних сроках является размягчение эпителия шейки. Уже с первых дней после зачатия цервикальный канал становится более эластичным, так как спустя девять месяцев (при родах) ему придется увеличиться в сотни раз.
В обычном состоянии шейка матки немного приподнята, а цервикальный канал во время овуляции открыт. После зачатия ее положение меняется, она немного опускается вниз.
Интересный момент: исследуя форму маточного канала, гинеколог может легко определить не только нынешнюю, но и предыдущие беременности. У женщин, ранее имевших опыт родов, шейка имеет форму конуса, тогда как у первородящих она более широкая и по форме напоминает цилиндр.
На ранних сроках вынашивания, когда беременность не покажет даже ультразвуковая диагностика, доктор может сделать вывод о наступлении зачатия по внешним характеристикам матки и по ее расположению.
Как увеличивается матка при беременности?
Ее размеры в период вынашивания крохи, безусловно, меняются. Вначале разрастаются стенки органа — они становятся толще, наращивают слизистую оболочку, к которой впоследствии будет крепиться плодное яйцо, покинувшее фаллопиеву трубу.
Кроме слизистого слоя в размерах также увеличиваются и мышечные ткани органа, поскольку им необходимо вместить в себя растущего ребенка. К концу беременности матка увеличивается примерно в 500 раз относительно первоначального вида.
Именно поэтому опытный гинеколог с легкостью устанавливает приблизительный срок «интересного положения» женщины, исследуя размеры детородного органа.
Следует отметить, что в период беременности изменения происходят и во влагалище — малые половые губы женщины становятся несколько темнее, чем были раньше.К концу пятой недели меняется форма матки: из грушеобразной она преобразуется в округлую. А уже на восьмой неделе беременности орган по размеру может сравниться с женским кулаком.
На двенадцатой неделе он вырастает еще больше. В это время маточное дно располагается на уровне лобка.
Как поднимается матка при беременности?
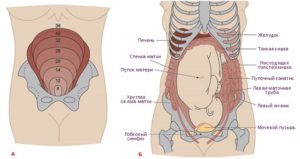
При беременности матка растягивается и непрерывно увеличивается соответственно росту в ней плода. Кроме того, она постепенно смещается.
Если приблизительно первые три месяца орган размещен в брюшной полости, то уже к четвертому месяцу его дно опускается и находится между пупком и лобком.
К пятому месяцу маточное дно находится на уровне пупка, а на шестом, седьмом, восьмом, девятом и десятом — достигает нижнего края груди.
К концу беременности матка настолько высоко поднята, что оказывает давление на диафрагму, затрудняя дыхание. Также она давит на органы в области живота: сдавливает мочевой пузырь, кишечник и желудок. Именно поэтому при появившемся округлом животике наблюдаются частые мочеиспускания, некоторые разлады в пищеварении у будущих мам.
Матка при беременности на ощупь
Через три месяца беременности матку можно не только рассмотреть с помощью ультразвуковой диагностики, но и прощупать через живот методом пальпации.
На данном этапе вынашивания срок беременности можно установить по тому, как высоко располагается маточное дно. Его уровень измеряют с помощью обыкновенной сантиметровой ленты, крайний конец которой прикладывают к лобку.
Давайте рассмотрим детально, как поднимается матка по неделям беременности:
- На шестнадцатой неделе срока маточное дно располагается на 6 см выше лобка. В это время верхняя часть органа прощупывается примерно посредине между пупком и лобковой костью.
- Уже к двадцатой неделе матка увеличивается настолько, что ее дно находится на уровне 12 см выше лобка.
- К двадцать четвертой неделе беременности маточное дно располагается на 20 см выше уровня лобковой кости, а нижняя часть размещается примерно возле пупка.
- В двадцать восемь недель детородный орган прощупывается уже достаточно высоко, поскольку дно его находится на уровне 24 см над лобком.
- К концу тридцать второй недели дно матки располагается на 30 см выше уровня лобковой кости, то есть верхняя часть органа размещается посередине между пупком и грудиной.
- На тридцать шестой неделе маточное дно находится на 34-36 см от уровня лобковой кости.
- К концу беременности, на сороковой неделе срока, дно матки снова опускается, ее можно нащупать на уровне 30 см над лобком.
Следует подчеркнуть, что нормы размеров матки при беременности приводятся приблизительно, поскольку эти параметры напрямую зависят от каждого конкретного организма.
Если болит матка при беременности
Болевые ощущения в детородном органе могут беспокоить женщину на любом сроке беременности. Связаны они с ростом и сокращением маточных мышц.
Так, на ранних сроках беременности женщина может чувствовать несильное покалывание, когда эмбрион осаживается на стенку матки.
Ощущения при этом доставляют незначительный дискомфорт, поэтому не стоит волноваться, если вы почувствовали небольшую боль внизу живота, которая вскоре исчезла.
Во время роста матки будущая мама может почувствовать тянущую боль по обе стороны живота. Женский детородный орган имеет хорошую эластичность и способность расширяться. Когда матка увеличивается в размерах, может возникать неинтенсивная и быстро проходящая боль. Причем такие процессы нередко продолжаются до родов.
Расслабление матки происходит за счет гормона прогестерона, который препятствует ее сокращению.
При недостатке этого гормона может возникнуть тонус матки при беременности — патология, вызванная маточными сокращениями. Такое состояние может стать причиной самопроизвольного выкидыша.
При гипертонусе возникает сильная ноющая боль. В такой ситуации необходимо немедленно обратиться за помощью к врачу.Отметим, что сокращения матки возможны также в том случае, когда у женщины полный мочевой пузырь. Облегчить сильную боль при тонусе матки поможет грелка, которая не должна быть слишком теплой.
Также будущей маме обязательно необходимо контролировать пищеварение и избегать запоров, поскольку они также способны негативно сказываться на состоянии. Помните, что любые боли в матке при беременности могут быть слабыми и не должны вас беспокоить.
Если они начали обостряться — обязательно обратитесь к своему врачу.
Если матка при беременности смещена влево или вправо
Патологическое отклонение тела матки вправо или влево называется латероверзией. Такая аномалия чаще всего возникает в результате протекающих в яичниках и трубах воспалений, провоцирующих появление спаек.
Матка, вовлеченная в спаечный процесс, оказывается подтянутой в сторону очага болезни. Другой причиной смещения детородного органа могут быть различные односторонние опухоли (миомы, фибромиомы), а также кисты яичника, рост которых оказывает давление на матку, смещая ее в сторону.
Но все эти патологические состояния зачастую диагностируют до наступления беременности.
Если загиб или смещение матки обнаружили уже в «интересном положении», то будущая мама нуждается в пристальном внимании гинекологов.
Дело в том, что неправильная позиция растущего вместе с плодом органа может стать причиной довольно опасных осложнений. Хотя зачастую увеличивающаяся в размерах матка со временем занимает нормальное положение.
Словом, определить первопричину аномального положения органа и назначить адекватное лечение такой патологии способен только опытный гинеколог.
Матка при внематочной и замершей беременности
Явление, когда плод прекращает развиваться и гибнет внутри матки, называют замершей беременностью. Причинами такой патологии чаще всего становятся генетические нарушения у эмбриона, инфекционные заболевания и вредные привычки матери, нарушение гормонального фона беременной, повлекшие за собой недостаток выработки гормона прогестерона.
На ранних сроках вынашивания ребенка при гинекологическом осмотре можно обнаружить недостаточный рост матки. Чтобы подтвердить или опровергнуть подозрения о замершей беременности, доктор назначает ультразвуковую диагностику матки.
Кровяные выделения, как правило, появляются спустя 2-4 недели после замирания эмбриона.
Тянущие боли внизу живота, повышение температуры тела, прекращение проявлений токсикоза, набухание молочных желез — это тревожные симптомы, которые должны послужить поводом для обращения к врачу.Состояние внематочной беременности возникает вследствие того, что оплодотворенная яйцеклетка закрепляется вне матки, продолжая развиваться. В зависимости от места, в котором прикрепится яйцеклетка, различают трубную, яичниковую, брюшную внематочную беременность. Развитие яйцеклетки можно обнаружить в рудиментарном роге матки.
При возникновении такой патологии женщина ощущает боли в пояснице или внизу живота, усиливающиеся при ходьбе, изменении положения тела, а также при повороте туловища. При этом болевые ощущения могут возникать в зависимости от места, в котором закрепилась яйцеклетка.
По мере роста яйцеклетки боли усиливаются, и, как правило, именно они позволяют определить наличие патологической беременности у женщины. Например, в тех случаях, когда яйцеклетка прикрепилась в ампульной части маточной трубы, боли появляются приблизительно на восьмой неделе беременности.
При закреплении плода в перешейке женщина может начать ощущать боль уже с шестой недели. При яичниковой или брюшной внематочной беременности в течение первого месяца симптоматика патологии отсутствует.
При возникновении шеечной беременности, когда яйцеклетка прикрепляется в шейке матки, болевые ощущения беспокоят крайне редко, в результате чего внематочное развитие эмбриона часто остается незамеченным. Именно поэтому при задержке месячных очень важно не только сделать тест на беременность, но и обследоваться у гинеколога.
Теперь вы знаете, каким изменениям подвергается главный репродуктивный орган женщины в период беременности. Надеемся, что наша информация станет полезной для вас. И напоследок хотим пожелать вам счастливой беременности и легких родов.
Специально для nashidetki.net- Надежда Витвицкая
Источник: https://nashidetki.net/planirovanie-beremennosti/matka-pri-beremennosti.html


