На какой неделе плодное яйцо опускается в матку
2 неделя беременности: что происходит с плодным яйцом, признаки правильного развития эмбриона, ощущения женщины + отзывы
Для определения сроков беременности гинекологи руководствуются первым днем последних месячных. Соответственно, день овуляции — это уже якобы 2 акушерские недели беременности. А две недели с момента зачатия — это уже четыре акушерские. Схематично основные параметры этого периода отражены в следующей таблице.
Таблица — Интересные факты
| Срок с зачатия | 2 неделя |
| Срок по месячным | 4-5 недель |
| Сколько месяцев | 1 |
| Размеры эмбриона | Около 0,5 см |
| Размеры матки | Нормальные |
| Вес беременной | Обычный |
Как формируется эмбрион
К 7-14 дню после зачатия зародыш в плодном пузырьке уже должен опуститься в полость матки. К этому моменту заканчивается дробление клеток оплодотворенной яйцеклетки. «Запас» материала уже создан, начинается процесс имплантации — внедрения плодного пузырька в заранее подготовленную стенку матки. Параллельно продолжается развитие самого эмбриона.
Имплантация представляет собой «погружение» плодного пузырька в функциональную часть эндометрия. Занимает это около недели, после чего происходит восстановление слизистой оболочки над плодным пузырьком.
Для простоты понимания можно сравнить процесс с камнем, падающим в воду. Сначала происходит его соприкосновение с поверхностью, затем он пропадает в водной глади, а через минуту нельзя определить место его падения.
Приблизительно так и плодное яйцо.
По мере внедрения пузырька с зародышем в эндометрий железы внутреннего слоя матки утолщаются, начинают вырабатывать особый секрет. Впоследствии они формируют децидуальную оболочку — она располагается между эмбрионом, плодным мешком и телом матки изнутри.Параллельно с развитием наружных оболочек эмбриона, трансформируются клетки внутри. К 7-14 дню от общей массы отделяется ткань, из которой в последующем формируются все зачатки органов. Из меньшей группы формируется желточный мешок, который играет важную роль до семи-восьми акушерских недель беременности.
С плодом на 2 неделе беременности происходит следующее:
- плодное яйцо опускается в матку;
- происходит внедрение его в эндометрий;
- формируется желточный мешок и часть клеток самого эмбриона.
Все эти изменения можно отследить по УЗИ с использованием вагинального датчика. Обнаружение плодного яйца в полости — это уже прямое свидетельство того, что прошло больше недели с момента оплодотворения.
Но необходимо понимать, что овуляция и зачатие у большинства женщин происходит «не по правилам» 14 дня, особенно если цикл длинный, короткий или нерегулярный.
Поэтому у одних описанная выше картина видна еще до задержки, а у других — только через две недели от даты предполагаемого начала новых менструаций.
Именно первые четыре недели развития являются критическими — в это время происходит закладка основных клеток, из которых в дальнейшем формируются органы.
Воздействие неблагоприятных факторов в этот период приводит к «глобальным» аномалиям. Например, отсутствию конечности, головного мозга, к большим грыжам живота.
Поэтому важно оградить женщину на этапе планирования от негативного влияния, так как предугадать, когда же будет зачатие, невозможно.
Произошедшее зачатие дает явные симптомы на 2 неделе беременности (это три-четыре акушерских). Есть выражение «играют гормоны». Для состояния беременной женщины оно как нельзя кстати. Главенство гестагенов (прогестерона) обуславливает большую часть признаков, связанных с зачатием новой жизни.На сроке две недели с момента зачатия женщина уже может отмечать задержку месячных. Именно это чаще всего является поводом для анализа ситуации. Задержки может не быть при длинном и нерегулярном цикле.
Гестагены-виновники
Прогестерон на второй неделе беременности вырабатывается клетками желтого тела, которое сформировалось на месте овуляции. При УЗИ-исследовании оно четко видно, иногда на его месте формируются кисты, которые самостоятельно проходят до 16 недели в большинстве случаев. Прогестерон обеспечивает следующее:
- усталость, слабость, вялость, сонливость;
- плаксивость, раздражительность;
- задержку жидкости в организме;
- увеличение массы тела на 1-3 кг;
- увеличение, набухание молочных желез;
- повышение чувствительности зоны сосков, потемнение ареолы.
Перестройка нервной системы
Параллельно с этим в центральной нервной системе начинает формироваться доминанта беременности. Она должна обеспечивать «пренебрежительное и где-то несерьезное» отношение практически ко всему.
Часто женщины отмечают, что стали не так сильно переживать по поводу работы, их не так уже беспокоят семейные проблемы, все кажется не имеющим значения на данный момент, не хочется обращать ни на что внимание.
Это своеобразная защитная реакция организма, «расслабление контроля над чувствами и эмоциями», которое помогает отвлечься от ежедневной суеты и «погрузиться» в процесс вынашивания. Формирование доминанты беременности — хороший прогностический признак. Проявляется процесс в следующем:
- плаксивость, частая смена настроения;
- отсутствие мотивации перегружать себя рабочими делами;
- постоянное желание поспать, прилечь, отдохнуть.
Природа «подсказывает» организму, что нужно делать. Не стоит этому противиться, лучше наслаждаться.
Изменение иммунитета
Эмбрион несет в себе на 50% чужеродного (отцовского) генетического материала. Организм женщины уникален тем, что он не воспринимает это как патологию, не атакует и не разрушает, как все остальное инородное.
Возможно это благодаря подавлению иммунной системы. Интересно, что даже если подсадить женщине в программе ЭКО эмбрион из донорской яйцеклетки и сперматозоида мужа, отторжения не будет происходить тоже.
Хотя, по сути, это как пересаженный орган.
У такого подавления иммунной системы есть и обратная сторона — беременные крайне чувствительны ко всяким инфекциям, у них обостряются болезни, о которых они давно забыли. Например, хронический пиелонефрит, фарингит.
Поэтому часто еще до задержки женщина внезапно начинает болеть, не подозревая, что привел к этому иммунодефицит беременности. В это время важно принимать минимум препаратов, использовать только разрешенные при вынашивании.
Наиболее распространенные признаки беременности на 2 неделе — тошнота и рвота, как симптомы начинающегося токсикоза, а также послабление стула (понос) или запоры, изменение вкусовых предпочтений. Кроме этого, могут беспокоить признаки, представленные в таблице.
Таблица — Симптомы беременности на 2 неделе в норме и при патологии
| Тянущие боли внизу живота | Незначительные | Более интенсивные при внематочной или неразвивающейся беременности |
| Кровянистые выделения | Единичные «мазки» (при имплантации) | Мажущие и темные могут возникать как симптом внематочной или замершей беременности, при угрозе прерывания и отслойке плаценты |
Патология на 2 неделе беременности
У некоторых женщин 2 неделя беременности омрачается осложнениями. Чаще всего это эктопическое расположение плодного яйца, остановка развития эмбриона или угроза прерывания.
Внематочная
Именно на сроке четыре-шесть акушерских недель (две-три недели с момента зачатия) проявляется внематочная беременность. В норме плодное яйцо должно опуститься в полость матки не позднее десяти суток с момента зачатия.
Отсутствие его должно всегда настораживать в пользу эктопического расположения. Чем меньше просвет маточных труб вследствие воспалительных или спаечных проблем, тем раньше внематочная беременность начинает проявляться.
При возникновении следующих симптомов следует обратиться к врачу по возможности скорее:
- мажущие темные выделения — нехарактерная для месячных «мазня» из половых путей;
- боли внизу живота — могут быть в крестце и пояснице;
- подозрение на беременность — например, задержка, слабоположительный тест.
Остановка развития и угроза прерывания
При гормональных нарушениях, патологии самого плодного яйца, наличии генетических или хромосомных аномалий у эмбриона может развиваться картина угрозы прерывания беременности на малом сроке или происходит остановка развития.
Но учитывая то обстоятельство, что срок беременности крайне мал, все это женщина может принять за обычную задержку менструации и не придать значения. При неразвивающейся беременности размер эмбриона и плодного яйца настолько малы, что практически всегда выходят самостоятельно, дополнительного выскабливания полости матки не нужно. В следующих случаях необходимо обратиться к врачу:
- при появлении тянущих болей — внизу живота, пояснице;
- обнаружение мажущих выделений — ярких или темных, крови на белье.
Как подтвердить
На сроке 10-14 дней подтвердить беременность можно с высокой достоверностью. Основные исследования при этом следующие.
ХГЧ
С десятого дня после зачатия уровень ХГЧ в крови достаточен, чтобы определить его лабораторными методами. Для этого надо сдать анализ крови из вены. Интерпретация результата в таблице.
Таблица — ХГЧ крови на ранних сроках беременности
| До 50 мМЕ/мл | Низкий | — Внематочная беременность;— неразвивающаяся беременность;— не совпадают сроки |
| 50-150 мМЕ/мл | Норма хгч на 2 неделе беременности | |
| Свыше 150 мМЕ/мл | Высокий | — Многоплодная беременность;— пузырный занос (опухоль) |
На таком малом сроке наиболее информативно сдавать ХГЧ в динамике — через пять-десять суток или даже ежедневно в зависимости от клинической ситуации. Планомерное нарастание количества его в крови свидетельствует о нормальном течении беременности.
На малом сроке тест не всегда покажет достоверный результат. Для повышения информативности следует соблюдать условия:
- сдавать только с утра — в это время концентрация ХГЧ в моче максимальная;
- строго следовать инструкции — выдержать три-пять минут в горизонтальном положении, использовать баночку, а не пытаться попасть под струю мочи.
Ультразвуковое исследование
УЗИ на 2 неделе беременности должно показать плодное яйцо в матке. Иногда в это время уже определяется сердцебиение эмбриона, часто еще не очень отчетливо. Хорошими прогностическими признаками являются следующие:
- эмбрион в матке;
- плодное яйцо 10 мм и более в диаметре;
- определяется желточный мешок;
- есть желтое тело на яичнике.
Однако отсутствие плодного яйца в зоне визуализации или несоответствие его размеров срокам еще не говорит о патологическом течении беременности на 100%. В данном случае рекомендуется повторить исследование в динамике через 7-14 дней при отсутствии других жалоб.
При осмотре у гинеколога врач уже может заподозрить беременность. Основные признаки следующие:
- матка — остается еще нормальных размеров, но тело ее «размягчено»;
- шейка матки — и слизистая влагалища цианотичная (синюшный окрас) за счет гестагенного фона;
- справа или слева — может определяться увеличенный яичник из-за желтого тела.
Однако осмотр на таком сроке дает лишь дополнительную информацию. Подобные симптомы можно выявить у женщины и накануне менструаций. Поэтому оценка клинической ситуации проводится в комплексе с УЗИ и анализом крови на ХГЧ.
Ощущения на 2 неделе беременности уже не подводят женщину. Она отмечает то, что болит грудь или низ живота, выявляется задержка месячных, появляются симптомы токсикоза.
До шевелений малыша далеко, плод выглядит еще как небольшой пузырек с жидкостью. При появлении сильных болей или кровянистых выделений следует обратиться к врачу.Только специалист может понять, что происходит с будущей мамой и есть ли угроза прерывания беременности.
Отзывы: «Я ревела почти каждый день»
Привет, я тоже новенькая и у меня такие же ощущения. В последние дня три очень раздражительной стала и обидчивой. Очень быстро устаю, постоянно хочу спать. Несколько дней очень болит грудь, как перед месячными, хотя до них еще 10 дней.
Иногда покалывает живот, возникает такое чувство, что он слегка вздувается.
Мы с мужем очень хотим ребенка, я в последнее время просто помешалась на беременности, перечитала кучу разных статей на разных сайтах, муж говорит, что я просто внушила себе, поэтому и кажется, сто у меня признаки беременности. Прямо даже и не знаю, так ли это.
Танюська, http://www.kid.ru/forum/index.php?showtopic=18
Когда я была первые 2-3 недели беременна (я об этом только догадывалась) я ревела почти каждый день, обижалась на мелочи или вообще просто так плакала.
А еще у меня сразу повысилась температура тела до 37,1, потягивал живот (прогестерона было маловато) и сильно набухла грудь. Муж смеялся и говорил, ты плачешь потому, что беременна! И он угадал.
Ребеночка мы ждали больше 2 лет! Сейчас нам уже 12 недель.
Ева, http://www.kid.ru/forum/index.php?showtopic=18
Мы с мужем поняли, за неделю до задержки, с самого начала он мне сказал, что я пахну как-то по-другому, не так как раньше, и говорит » а ты не беременна случайно«, дальше больше была истерика, сначало как-то замутило на запах жареной курицы, а потом истерика, сама не могу понять то ли реву, то ли смеюсь, муж смеется стоит, «ты смеешься или ревешь?))))» а я не могу остановиться))) вот так вот) а потом за день до задержки сдала кровь на ХГЧ, и подтвердилось, что мы ждем кроху))
МамаСына, www.baby.ru/community/view/22562/forum/post/15071606/
А мне мой первый тест показал слааабенькую полосочку за 6 дней до задержки=) приснился сон тогда странный и я решила проверить с чем чёрт не шутит! оказалось вот так=) второй тест не утерпев сделала за 3 дня до М.
полосочка была поярче=) и третий, демонстрационно перед будущим мужем делался в 1 день задержки и там яркие две из симптомов выделить особо ничё не могу, просто общее состояние до задержки было отвратительным! и температура 37,4 и на градус ниже каждый день…
Shall, https://forum.9months.ru/viewtopic.php?f=7&t=2557&start=1440
Источник: https://doktor365.ru/2-nedelya-beremennosti/
Симптомы прикрепления эмбриона к матке
Часто женщина, которая решила беременеть задает вопрос о том, как происходит прикрепление (имплантация) оплодотворенной яйцеклетки в матку. Какие симптомы и ощущения бывают при прикреплении эмбриона? Что делать в этот период, чтобы не прервать беременность?
Немного о зачатии
Приходит время и яйцеклетка выходит из яичника. Далее она двигается по фаллопиевой (маточной) трубе навстречу сперматозоидам. Они пытаются преодолеть ее плотную оболочку. Это серьезная преграда на пути сперматозоидов.
Поэтому они начинают выделять вещество, предназначенное для растворения оболочки яйцеклетки. Как только оболочка ослабнет, через нее внутрь яйцеклетки попадет самый проворный и сильный сперматозоид.
Так происходит оплодотворение – зарождение жизни.
Дальше оплодотворенная яйцеклетка, в которой уже началось деление клеток, продвигается по маточной трубе ближе к матке. На этом этапе очень важную роль играют гормоны эстрогены и прогестерон. Именно они регулируют нормальное движение яйцеклетки по маточной трубе.
Уже через сутки после оплодотворения в яйцеклетке начинается быстрое деление клеток. Через четверо суток зародыш насчитывает в себе уже 32 клетки. Попадание зародыша в матку произойдет через 96 часов(4 дня) после оплодотворения. Происходит прикрепление эмбриона к матке.
В случае с ЭКО яйцеклетку «достают» из фолликула с помощью пункции (прокалывания тонкой иглой). Более подробно этот процесс описан и показан здесь. После того, как яйцеклетка извлечена, ее помещают в специальную среду, в которой происходит оплодотворение. Донором спермы может быть муж или донорский материал может быть предоставлен банком спермы.Подсадка эмбриона происходит только на 3-5 день. Дальше остается только ждать, когда эмбрион прикрепится к матке.
Имплантация эмбриона
Имплантация очередной этап беременности. При движении по маточной трубе происходит накопление веществ внутри эмбриона, эти вещества нужны для благополучного прикрепления к стенке матки и последующего развития.
У эмбриона появляются ворсинки. Ворсинки нужны эмбриону для питания на этапе имплантации. Параллельно с движением и развитием эмбриона в теле матери происходят изменения.
Гормоны начинают готовить поверхность (слизистую оболочку — эндометрий) матки к имплантации эмбриона.
Само прикрепление эмбриона к матке начинается спустя 96 часов после оплодотворения. Имплантация состоит из 3 этапов.
Как именно происходит прикрепление, 3 этапа имплантации:
- Эмбрион попадает в матку, происходит присоединение. Зародыш цепляется за слизистую оболочку эндометрия матки. После прикрепления матка наполняется жидкостью. Так плодное яйцо лучше прижмется к стенке матки.
- Далее происходит прилипание (адгезия). Матка и эмбрион начинают взаимодействовать друг с другом с помощью ворсинок на эмбрионе.
- На третьем этапе имплантации начинается инвазия (проникновение). Эмбрион присоединяется к кровеносной системе матери, так образуется эмбриональная почка.
Прикрепление эмбриона к матке
Симптомы прикрепления
Женщины часто интересуются, на какой день начинаются симптомы прикрепления плодного яйца к матке. Большая часть женщин ничего не ощущают. Прикрепление эмбриона проходит безболезненно. Заметить повышение концентрации гормонов в организме удается не всем.
Редко, но симптомы могут ощущаться, вот некоторые из них:
- Живот болит и тянет внизу. Подробнее о тянущих болях внизу живота при ЭКО читайте здесь.
- Небольшое покалывание в груди.
- В течение первой недели могут быть выделения, как при месячных. Выделения могут быть красного, розового, коричневого или желтоватого цвета.
- Тошнота (особенно по утрам).
- Иногда повышение температуры тела (не выше 38).
- Сильная раздражительность.
- Слабость.
- Головокружение.
Что можно ощущать при имплантации эмбриона по неделям
Вот наиболее часто встречающиеся ощущения вначале прикрепления эмбриона к стенке матки (эндометрию). Этот этап беременности очень важен, как и все последующие, но имплантация – самый опасный период для эмбриона. Важно соблюдать правильный настрой, не нервничать, избегать стрессовых ситуаций.
7 неделя после прикрепления
Во время ЭКО, после переноса эмбриона наблюдаются те же симптомы, что и у обычной беременности. Посмотрите видео с рекомендациями при переносе. В этом видео репродуктолог подробно расскажет о том, что происходит после переноса при экстракорпоральном оплодотворении.
Кровотечение
Во время прикрепления эмбриона к матке появляются выделения, они называются имплантационными кровотечениями. Такие выделения (похожие на месячные) – это норма. Выделения на этапе прикрепления бывают не у каждой женщины. Не нужно пугаться таких выделений. У каждой женщины они идут по-разному, они могут быть обильными и небольшими.
Цвет выделений может быть разный. Это могут быть желтый, красный, коричневый и розовый оттенки. Имплантационное кровотечение должно пройти спустя 48 часов. Редко бывает чуть позднее. Часто такие выделения просто принимаются за обычные месячные.
Важно! Присутствие кровяных сгустков в выделениях должно насторожить, при нормальной имплантации их нет.
Если выделения красные с кровяными сгустками лучше вызвать врача. Возможно, началось кровотечение, в этом случае может произойти выкидыш. Возможны и другие причины: отслоился эндометрий, начался воспалительный процесс в полости матки, гормональное нарушение и даже онкология.Это очень серьезная ситуация, разобраться в которой, способен только врач. Только он может правильно указать причину, диагностировать нарушение и выбрать подходящее лечение.
Почему эмбрион не прикрепляется?
Лучше всего запланировать и правильно подготовиться к будущей беременности, чтобы прикрепление эмбриона прошло успешно. Беременность пройдет гладко, без неприятностей, если вы будете к ней готовы.
Причины, по которым плодное яйцо может не прикрепиться:
- Имплантация эмбриона может не произойти после ранее перенесенного аборта, выкидыша или воспаления органов малого таза.
- Прием гормональных препаратов и последующее нарушение гормонального фона.
- Применение внутриматочной спирали.
- Неправильное питание матери.
- Вредные, пагубные привычки.
Для правильной подготовки посетите гинеколога. Он составит программу подготовки к беременности. В результате подготовки к зачатию и беременности можно избежать риска возникновения таких негативных факторов.
Пишите комментарии и задавайте вопросы. Не забывайте ставить оценку статье звездами под статьей, нам это очень важно. Спасибо за прочтение. Пусть ваш эмбрион прикрепится к эндометрию без проблем.
Источник: https://ekobesplodie.ru/implantatsiya/simptomy-prikrepleniya-embriona-k-matke
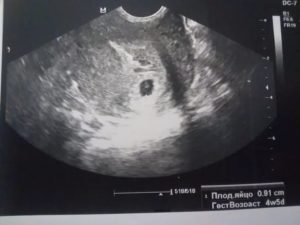
В какой период беременности видно плодное яйцо на узи
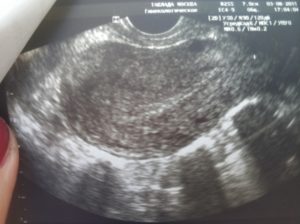
После положительного результата теста на беременность, женщина в краткие сроки должна обратиться в женскую консультацию, где на протяжении девяти месяцев, будет находиться под присмотром врача, периодически сдавать лабораторные анализы, проходить обследования, которые помогут следить за развитием плода, состоянием здоровья женщины.
Одним из необходимых, достоверных и информативных методов диагностики считается УЗИ обследование, которое позволяет подтвердить наличие беременности, следить за ее течением, также при подозрении на осложнения или аномалии плода, своевременно устранить причину или принять меры для сохранения здоровья женщины.
Плановое УЗИ обследование на протяжении беременности должно проводиться трижды, (10 – 13; 16 – 21; 32 – 36 недель) но, иногда по желанию женщины, или по направлению врача, проводится не раньше, чем на 3 – 6 неделе после зачатия, когда яйцеклетка крепко прикрепилась в полости матки.
Этот период позволяет увидеть наличие маточной или внематочной беременности, прикрепление плодного яйца, и другие важные элементы, от которых зависит развитие плода и состояние здоровья женщины.
Виды УЗИ и их точность в обследовании
После зачатия, наиболее точным методом УЗИ считается трансвагинальное обследование (датчик вводится во влагалище) или трансабдоминальное (проводится через переднюю стенку брюшной полости) – в ходе обследования определяется визуализация плодного яйца в полости матки или вне ее полости, что свидетельствует о внематочной беременности.
Иногда ультразвуковая аппаратура не определяет оболочку плода до 5-ти недель беременности, но при этом опытный врач должен заметить изменения в слоях матки, где видно утолщения и уплотнения маточных стенок, что характерно для беременных. В таких случаях назначается повторное обследования через одну или две недели.
Имплантация плодного яйца после зачатия:
Плодное яйцо – это оболочка эмбриона, которая в первом триместре беременности способствует развитию будущего ребенка, и в норме должно соответствовать размеру и диаметру эмбриона.
После оплодотворения яйцеклетка должна на протяжении 10 – ти дней закрепится в слизистой матке, где начинает выделяться хорионический гонадотропин, который позволяет тесту на беременность показывать положительные результаты, а женщине заподозрить первые признаки беременности. На этом сроке УЗИ обследование не сможет дать объективных показателей, поэтому данную диагностику можно проводить не раньше, чем на четвертой недели после зачатия, когда в плодном яйце развивается эмбрион.
Развитие плодного яйца
С помощью УЗИ можно визуализировать оболочку эмбриона, его форму, размеры с 3 – 6 недель. Это зависит от особенностей организма женщины, квалификации врача и качества аппаратуры. Для оценки размеров и роста плодного яйца используются такие показатели:
- средний внутренний диаметр (СВД);
- копчико-теменной размер (КТР).
Результаты данного обследования фиксируются в карту беременной женщины.
- Начиная с 3-х недель после зачатия, яйцо имеет овальную форму, при нормальном течении беременности, размер которого СВД 15 мм, при этом отмечается утолщение стенок матки, что позволяет врачу подтвердить зачатие.
- В 5 недель оболочка значительно увеличивается в объеме, обретает удлиненную форму, и занимает всю полость матки. СВД на этом сроке составляет от 18 мм. В этот период у эмбриона, начинает развиваться сердечно – сосудистая система.
- При ультразвуковом исследовании в 6 недель яйцо имеет сферическую форму, и СВД составляет 21 -23 мм, также на этом сроке можно определить КТР в размере от 6 мм и частоту сердечных сокращений.
- В 7 недель — обретает овально-удлиненную форму. СВД 23 — 24 мм, КТР 10 -11 мм. В этот период врач может хорошо увидеть движение плода, определить прикрепление плаценты.
- Начиная с 8 недель, эмбрион имеет овально-удлиненную форму, СВД составляет 29-30 мм, КТР 16 мм и занимает большую часть матки, также структуру эмбриона четко видно на УЗИ.
- В 9 недель — сохраняется овально-удлиненная форма. СВД достигает 33 мм, КТР 23 – 31 мм. В этом периоде УЗИ обозначает место прикрепления плаценты, также видно активность эмбриона, меряется форма головы и туловища у плода.
- В 10-11 недель — плод занимает всю полость матки. СВД имеет 39 – 41 мм, КТР 31 – 41мм. В этом периоде происходит исчезновение эхопозитивной оболочки, плод начинает развиваться в плаценте, которая хорошо просматривается на УЗИ.
- С 12 – 13 недель плод хорошо визуализируется, можно измерить бипариетальные размеры головы, туловища, внутренние органы. СВД достигает 56 мм, КТР 53 мм. На этом периоде видно точный срок беременности и другие важные показатели первого триместра.
На самых ранних сроках беременности некоторые показатели могут отходить от нормы или плохо диагностироваться с помощью ультразвукового исследования, это зависит от качества аппаратуры, опыта работы врача.
Также при многоплодной беременности выявить два плодных яйца намного сложнее и возможно не раньше, чем на 6-й – 8-й недели беременности.
При наличии значительных отклонений от нормы, возможно развитие аномалий.
Ультразвуковое исследование до 9-ти недель проводят если женщина или врач не уверены в зачатии, или в анамнезе есть заболевания яичников, матки, или когда в прошлом наблюдались выкидыши на ранних сроках.
Аномалии плодного яйца
Существует несколько разновидностей аномалий и патологических процессов при развитии оболочки плода. Многих женщин интересует вопрос: – Почему, и по каким причинам могут наблюдаться аномалии?
Существует огромное количество причин, по которым плодное яйцо не может развиваться правильно. Это и хронические заболевания матери, наследственность, внутренние инфекции, неправильное прикрепление яйцеклетки и другие неблагоприятные факторы. К аномалиям относятся:
- изменение формы — может происходить при частичной отслойке плаценты, или при нарушении тонуса матки. При своевременном диагностировании деформации плодного яйца и нормализации тонуса матки, оно начинает обретать правильную форму и не угрожает жизни эмбриона и женщины;
- нарушение процесса имплантации — неправильное прикрепление яйцеклетки;
- аномалия расположения – прикрепляется в нижней части внутреннего зева;
- нарушения величины – когда яйцо не соответствует нужным параметрам;
Аномалии встречаются довольно часто, но большинство из них не является угрозой для жизни женщины если их вовремя диагностировать. Также не исключается возможность при несостоявшейся беременности в будущем зачать и родить здорового ребенка.
Более опасными считаются следующие патологии, которые не позволяют сохранить плод, и могут угрожать жизни женщины:
- замершая беременность – оболочка будущего плода перестает расти и развиваться, при этом эмбрион гибнет. При данной патологии проводится выскабливание эмбриона из полости матки.
- трофобластическая болезнь эмбриона – характеризуется образованием доброкачественной опухоли внутри плодного яйца. Причиной развития патологии чаще стает децидуальный эндометрит или другие гинекологические заболевания.
- анэмбриония – патология, которая характеризуется отсутствием эмбриона в плодном яйце, которое увеличивается в объеме, может наполняться серозной жидкостью, но при этом не содержать внутри эмбриона. Выявить такую патологию можно только с помощью ультразвукового исследования не быстрее чем на седьмой неделе после предполагаемого зачатия.
- многоводие — избыточное накопление в амниотической полости околоплодных вод. Такое состояние может привести к отслойке плаценты, гибели эмбриона.
- маловодие – встречается намного реже и характеризуется недостаточным количеством околоплодных вод в амниотической полости. Диагностировать данную аномалию можно уже на 9 – 11 неделе беременности.
Проходить УЗИ обследования следует у высококвалифицированного специалиста, также следует обращать внимание на возможности и качество оборудования. Не следует особо верить в достоверность обследования на 3 – 4 недели после зачатия, так как часто и аппаратура может ошибиться.
Поэтому врачи рекомендуют проходить ультразвуковое обследование только тогда, когда можно точно увидеть эмбрион (6 – 9недель). При подозрении на наличие аномалий врач повторно назначает обследование через одну или две недели.
Источник: https://delaiuzi.ru/ploda/kogda-vidno-plodnoe-yajco
Когда видно плодное яйцо на УЗИ?
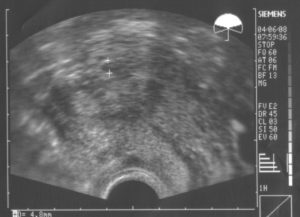
Вопрос о том, когда на УЗИ видно плодное яйцо, волнует каждую женщину. Особенно этим озабоченны пары, которые хотят поскорее зачать малыша.
Поэтому ответ, через сколько дней и на какой неделе можно определить беременность, важен для многих. Но хотя в это период сомнений и сильно испытывается нервную систему, не стоит идти на УЗИ раньше времени.
Даже если тест на беременность положителен, если сделать ультразвук слишком рано, окажется, что на УЗИ не видно плодного яйца.
Анализы крови и мочи
Беременность начинается после того, как яйцо оплодотворяется и начинает двигаться в сторону матки, чтобы закрепиться на её стенках. Хоть реально оплодотворение произошло, в это время нельзя сказать с уверенностью, беременна женщина или нет.
Поставить диагноз можно не раньше, чем яйцо закрепится на стенках матки и его клетки начнут выделять гормон ХГЧ, который можно будет обнаружить в крови или моче.
Другими словами, тест на беременность будет положительным только после оплодотворения яйцеклетки и имплантации яиц в матку.
Существует две разновидности тестов на беременность, способные определить на раннем сроке, нужно ли ожидать прибавления в семье или нет:
- анализ мочи;
- анализ крови.
Анализ мочи – это самый легкий тест, который можно сделать дома самостоятельно. Для этого надо окунуть в мочу специальные тест-полоски. Через несколько минут индикатор на полоске покажет, беременна женщина или нет. Стоит заметить, что тест-полоска ориентирована на определение наличия гормона ХГЧ. Если реагенты его обнаружат, это будет заметно.
Какие существуют анализы крови?1706
Недостатком этого теста является низкая чувствительность. Это значит, что он не всегда определяет беременность при ее наличии.
Хоть производители и уверяют, что он показывает точные результаты даже за два дня до предполагаемых месячных, на самом деле тест мочи, сделанный в это время, выявляет беременность только в 25% случаев. За день до ожидаемых месячных, полоски показывают беременность в 40% случаев.
Вот почему наилучшим временем для анализа будет конец третей недели после зачатия или седьмой день после задержки месячных при 28-ми дневном цикле. Для большей уверенности тест можно повторить спустя несколько дней.
Для определения беременности исследование крови более эффективный метод, чем анализ мочи.
Недостатком анализа крови является, что нужно дольше ждать результатов, поскольку сначала надо дойти до врача, а затем подождать, когда данные будут готовы.
Анализ крови на беременность может подтвердить зачатие через 3-4 дня после имплантации или через 9-10 дней после овуляции. То есть, еще до месячных. Но достоверным считается результат, когда анализ крови был сдан на 6-7 день после задержки.
Всегда ли достоверны тесты на беременность
Нередки ситуации, когда тесты на беременность как крови, так и мочи, бывают ложно-позитивными или ложно-негативными. Это может быть в следующих ситуациях:
- Несоблюдение инструкции к тесту.
- Женщина употребляет лекарства, содержащие ХГЧ.
- В моче содержатся белки или кровь, искажающие результаты теста.
- Во время менопаузы.
- Присутствует киста яичника.
- Внематочная (эктопическая) беременность.
- Слишком раннее тестирование.
Кроме того, анализы мочи и крови вполне могут выдать ошибку во время тестирования, если тест просроченный, тестирование провели слишком рано или женщина не выполнила требования инструкции к тесту.
Ложноотрицательный результат возможен и тогда, если женщина много употребляет воды, из-за чего моча оказывается сильно разведена водой.
Это причина, по которой рекомендуют использовать утреннюю мочу для тестирования, которая более концентрированная.
Также надо обратить внимание, что тест на беременность нужно читать точно в указанное время, до того как моча начнет испаряться с тест-полоски. Если время превысить, на полоске появляются линии от испарения мочи, которые могут ошибочно принять за позитивный результат.
Если тесты крови и мочи выдали положительный результат, необходимо пройти еще несколько обследований, чтобы узнать, действительно ли яйцо смогло оплодотвориться, – и наступила беременность. Прежде всего, это ультразвук. И тут возникают вопросы, что это такое, и когда можно увидеть эмбрион на УЗИ?
При этом возможна ситуация, когда позитивный тест, а на УЗИ не видно эмбриона. Причиной может быть выкидыш, который наступил до наступления месячных, и выделенную им кровь женщина приняла за месячные. Если в этот период был сделан тест, гормон ХГЧ не успел покинуть организм, а потому анализы его обнаружили.
Что такое ультразвук
На ультразвуковом исследовании проводится диагностический тест, использующий ультразвуковые волны для создания изображения плода, плаценты и матки, а также других органов, расположенных в тазовой области. УЗИ позволяет врачу получить ценную информацию о развитии беременности и здоровье ребенка.
Во время теста радиолог с помощью ультразвукового передатчика и приемника направляет высокочастотные звуковые волны через ткани матки, которые отражаются от тканей плода и улавливаются приемником.
Компьютер переводит полученные сигналы в видеоизображение, показывающее формы зародыша, размеры, позицию, движения.
Для исследования сердцебиения плода используется специальная разновидность УЗИ, названная в честь Доплера.Но до определенного срока УЗИ обнаружить плод неспособно. Если говорить о том, во сколько недель можно определить беременность с помощью ультразвука, то плодное яйцо на УЗИ видно не раньше пятой-шестой недели.
Раньше этого срока на УЗИ еще не видно плодного яйца. До и на шестой неделе виден не эмбрион, а окружающий его желточный мешок, благодаря которому плод развивается.
Стандартный ультразвук проводится между 16-й и 20-й неделями беременности, когда на УЗИ видно эмбрион очень хорошо.
Некоторые врачи рекомендуют на УЗИ плодное яйцо проверять не раньше 6-9 недели беременности, чтобы утвердить дату оплодотворения, особенно если женщина не знает точно, когда произошло зачатие.
Поскольку все эмбрионы имеют приблизительно одинаковые размеры в первые недели беременности, это позволяет определить гестационный возраст плода и дату зачатия, проводя измерения.
В возрасте от 7 до 13 недель, измерив эмбрион от макушки до крестца можно установить его возраст с точностью до 3-4 дней.
Если беременная имеет большие размеры чем обычно, это может говорить о близнецах или большем числе эмбрионов. На УЗИ это возможно разглядеть.
Стоит заметить, что эти сведения покажет уже гормон ХГЧ. Тогда как в первом триместре его количество каждые два дня возрастает в два раза, в случае многоплодной беременности его показатели будут выше во столько раз, сколько женщина ждет малышей.
В дальнейшем, ультразвук поможет определить точное количество плодов. Также врачи говорят сделать УЗИ на раннем сроке, если есть подозрение на внематочную беременность или смерть плода.
Слишком слабый рост гормона ХГЧ также подтверждает такую вероятность.
Какие обнаруживает УЗИ
Если у женщины диабет, повышенное давление и другие заболевания, являющиеся осложнениями для беременности, врачи назначают делать УЗИ чаще, чем обычно. Это позволит вовремя заметить патологии в развитии ребенка и состоянии матери, принять меры.
УЗИ помогает своевременно обнаружить аномалии плода, для чего изучаются его параметры, которые должны соответствовать возрастным нормам.
Если виден эмбрион, но имеются подозрения, что он не растет или не развивается правильно, может быть назначен ультразвук или серия УЗИ для измерения некоторых частей тела эмбриона. Это оценивается по тому, как выглядит плодное яйцо.
Особенно это относится к измерению головы плода, длине костей и поперечному размеру поясницы.Если ребенок больше или меньше ожидаемых размеров, велика вероятность того, что дата зачатия установлена неправильно. В этом случае измерения радиолога помогают определить её более точно. Иногда несоответствие размеров на УЗИ эмбриона может указывать на генетические аномалии, такие как синдром Дауна.
Во втором триместре ультразвук на сонограмме позволяет увидеть сердцебиение эмбриончика. Чтобы убедиться в том, что сердце плода здорово, радиолог замеряет количество сердцебиений в минуту.
Что показывает при беременности общий анализ крови?32324
Также радиолог определяет местонахождения плаценты. Если она покрывает шейку матки, это может вызвать кровотечения в более поздние сроки беременности.
Когда радиолог выявляет это на УЗИ, назначается повторное сканирование в третьем триместре, чтобы понять, покрывает ли еще плацента шейку матки, и если это так, предпринять определенные меры. Но это не значит, что в ожидании второго УЗИ нужно паниковать.
Только небольшое количество плацент, покрывающих шейку матки, до 20-й недели сохраняют такое же положение до родов.
Если сонограмма показывает, что у беременной слишком много амниотической жидкости, это может быть проблемой. В этом случае необходимо углубленное исследование причин этого явления. При этом возможно придется пройти несколько УЗИ и других обследований.
Часто родителей интересует вопрос, можно ли определить пол будущего ребенка. При благоприятных обстоятельствах, на 18-ой неделе можно узнать, будет это мальчик или девочка. Но если в момент ультразвука малыш повернется спиной или не в ту сторону, определить пол не получится.
новоепопулярноеобсуждаемое
Источник: https://1diagnos.ru/issledovaniya-pri-beremennosti/uzi/plodnoe-yaytso.html
Шеечная беременность
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Последствия
Одной из редких разновидностей внематочной беременности является шеечная, когда оплодотворенная яйцеклетка имплантируется (внедряется) не в слизистую оболочку тела матки, а в ее шейку.
Впервые развитие беременности в канале шейки описал в 1881 году И.М. Львов. Несмотря на появление за последние десятилетия новых методик диагностики и лечения такого крайне тяжелого состояния, каким является шеечная беременность, данная проблема остается особенно актуальной.
опасноТяжесть данного состояния определяется тем, что нисходящие маточные артерии (а их диаметр 3 мм) доходят до шейки матки, и при развитии внематочной беременности данного типа велика вероятность их повреждения и, следовательно, сильнейшего кровотечения.
Частота рассматриваемой патологии колеблется в пределах 0,01-0,03% от всех внематочных беременностей.
Классификация
Существующая классификация основана на месте прикрепления эмбриона. Так выделяют:
- чисто шеечную беременность (эмбрион не выходит за пределы шейки);
- шеечно-перешеечная (перешейком называется переход собственно тела матки в её шейку).
Причины
Причины возникновения связаны чаще всего с различной патологией матки, когда возникают препятствия для имплантации (внедрения) оплодотворенной яйцеклетки в эндометрий (внутренний слой) и оно спускается ниже, прикрепляясь к стенкам цервикального канала. К ним можно отнести:
- предшествующий медицинский аборт;
- перенесенная ранее операция кесарева сечения;
- миома матки;
- синдром Ашермана (образование спаек в полости матки);
- ЭКО-индуцированная беременность;
- различные врожденные аномалии развития матки.
Симптомы
важноДанная патология коварна тем, что часто никак себя не проявляет.
Однако в ряде случаев возможно появление следующих симптомов:
- Женщина может ощущать себя «беременной»: появляется тошнота, изменяются вкусовые пристрастия, случаются перепады настроения, набухают молочные железы и т.д.
- Постоянные кровомазания или периодические выделения кровянистого характера из половых путей, вплоть до обильного кровотечения, представляющего угрозу для жизни больной. Данные симптомы появляются вследствие расплавления мышечной ткани врастающими ворсинами хориона (хорионом называется наружная оболочка зародыша, которая в норме врастет в эндометрий, а в нашем случае — в ткань шейки матки).
- Могут появиться жалобы на частые мочеиспускания и другие признаки нарушенной функции мочевого пузыря из-за резкого увеличения размеров шейки матки.
Диагностика
- Клиническое обследование:
- при осмотре в зеркалах может обратить на себя внимание увеличение шейки в размерах, но при шеечно-перешеечной беременности и при расположении плодного яйца в верхней половине цервикального канала она зрительно может быть не изменена;
- при двуручном гинекологическом исследовании тело матки не соответствует предполагаемому сроку беременности и его размеры меньше шейки, которая имеет мягковатую консистенцию и резко отклонена к лону или крестцу.
- Лабораторные методы исследования:
- Инструментальное обследование:
- Трансвагинальное УЗИ – основной метод диагностики. При этом выявляются следующие эхо-признаки:
- отсутствие эмбриона в полости матки;
- матка имеет вид песочных часов;
- тело матки увеличено вширь, цервикальный канал расширен;
- плодное яйцо определяется в просвете канала шейки матки ниже уровня расположения внутреннего зева;
- ткань плодного яйца не смещается относительно стенок цервикального канала при давлении датчиком на шейку.
- МРТ (магнитно-резонансная томография) – определяется округлое образование с повышенным количеством сосудов, врастающее в стенку шейки.
Лечение
Выделяют несколько методов лечения:
- Радикальное лечение – гистерэктомия (удаление матки);
- Органосохраняющие методики:
- консервативное лечение;
- хирургическое вмешательство (минимально инвазивное).
опасноНаличие развивающейся шеечной беременности является жизнеугрожающим состоянием в связи с риском развития крайне сильного кровотечения.
Ввиду этого длительное время экстренная гистерэктомия считалась основным, и, в принципе, единственным методом лечения. При этом смертность пациенток достигала 40-50%. На современном этапе ситуация изменилась: появились новые методы, благодаря которым выросли шансы произвести органосохраняющую операцию, что особенно актуально для нерожавших женщин.
В настоящее время применяют следующие методы консервативного лечения:
- мероприятия, направленные на снижение кровоснабжения шейки матки;
- механическая остановка кровотечения;
- химиотерапия (введение препаратов токсичных для эмбриона и тормозящих деление клеток).
Современные органосохраняющие операции включают:
- наложение шва на шейку матки;
- гистероскопическая резекция ложа плодного яйца;
- эмболизация (закупорка) маточных артерий;
- лазерное разрушение хориального ложа (места врастания хориона).
В клинике имени И.М. Сеченова разработали способ малоинвазивного хирургического лечения, который показал хорошие результаты. Данный способ включает:
- временное клипирование подвздошных артерий (приводит к прекращению поступления крови к матке для уменьшения кровопотери);
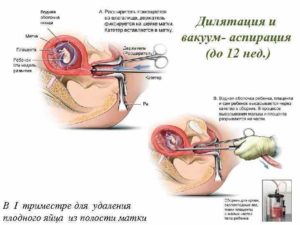
- вакуум-аспирация плодного яйца из шейки;
- тампонада шейки матки катетером Фолея (раздувается баллончик, механически давящий на стенки, что приводит к остановке кровотечения).
важноОднако все эти методы хирургического вмешательства несовершенны и могут привести к тяжелым осложнениям, таким как кровотечение из сосудов ложа плодного яйца или прогрессированию шеечной беременности.
Последствия
Если говорить о последствиях, то всё упирается в два переплетающихся между собой фактора:
- стадия, на которой было выявлено заболевание;
- метод лечения.
Что касается первого пункта, то ситуация такова: чем раньше выявлено заболевание, тем лучше прогноз. Если прогрессирующая шеечная беременность уже привела к началу сильнейшего кровотечения, то о благополучном прогнозе говорить не приходится. В таких случаях чаще всего прибегают к радикальному методу лечения – удалению причинного органа. Впоследствии это приводит к невозможности иметь детей.
Если же заболевание выявлено рано и есть время на приготовления, то возможно проведение одной из более щадящих методик (о них было сказано выше). Но стоит сказать о том, что для этого должен быть как врач, обученный и имеющий опыт проведения данных способов лечения, так и соответствующее оборудование в медицинском центре.
Источник: https://baby-calendar.ru/mama/vnematochnaya-beremennost/sheechnaya/