Патология плаценты при беременности
Причины утолщения плаценты при беременности. Лечение утолщения плаценты при беременности. Чем грозит утолщение плаценты

Процедуру планового УЗИ будущая мама ждет с замиранием сердца — что скажет ей врач? К сожалению, некоторые женщины узнают тревожные новости. К таким относится диагноз «утолщение плаценты при беременности».
Патологическое состояние угрожает нормальному развитию плода и сулит серьезные осложнения во время родов. Неблагоприятный прогноз заболевания можно исправить своевременным лечением.
О признаках, лечении и профилактике отклонения поговорим в статье.
Плацента (детское место) — это специфический орган, который формируется в женском организме в период зарождения новой жизни. Он отличается сложнейшей структурой, благодаря чему кровеносные системы матери и плода существуют независимо друг от друга.
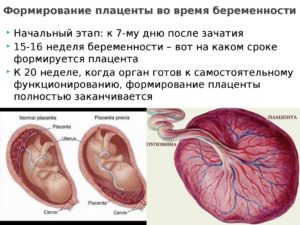
Зарождение плаценты начинается одновременно с имплантацией плодного яйца в стенку матки. Через некоторое время детское место берет на себя работу по обеспечению ребенка полезными для роста веществами и кислородом.
Кроме того, плацента защищает будущего человека от всевозможных инфекционных заболеваний.
Полноценным органом плацента становится, когда беременность достигает 16 недель, и продолжает увеличиваться в размерах до 37 недели (если отсутствуют патологии).
Первое УЗИ для изучения параметров и оценки состояния плаценты назначают на 20 неделе беременности. По мере приближения родов детское место истончается.Этот процесс также протекает в соответствии с установленными нормами, которые зависят от срока беременности.
Утолщение плаценты при беременности: что происходит в организме женщины
Об утолщении, или гиперплазии плаценты говорят, когда происходит чрезмерное утолщение органа. Это, несомненно, отклонение от нормы и оно требует оперативного лечения в условиях стационара.
Из-за слишком толстых стенок детского места затрудняется питание плода и значительно сокращаются порции кислорода, которые малыш должен регулярно получать. Нарушается и выделительная функция.
Патологию диагностируют на сроке 20 недель или позже.
Последствия утолщения плаценты у беременной женщины
Слишком поздно диагностированная гиперплазия и, соответственно, ее несвоевременное лечение грозит серьезными осложнениями. Так как плацента является общим органом для мамы и малыша, неизбежно пострадают оба.
Осложнения при утолщении плаценты у плода
Последствия гиперплазии для ребенка очень тяжелые:
- дефицит кислорода и питательных веществ;
- умеренная форма отклонения допускает естественное появление ребенка на свет, в то время как ярко выраженная гиперплазия вынуждает врачей провести роды через кесарево сечение, поскольку малыш сильно ослаблен и родиться самостоятельно не сможет;
- задержка внутриутробного роста и развития;
- недостаточный вес и гипоксия при рождении;
- гипертрофия органов при рождении;
- если гиперплазия сопровождалась маловодием, велика угроза искривления костей скелета и сращения частей тела;
- вероятность развития осложнений после утолщения плаценты сохраняется для ребенка в течение первого года жизни;
- если своевременного лечения гиперплазии не последует, ребенок погибает в утробе матери.
Осложнения при утолщении плаценты для матери
Аномальное состояние плаценты отразится и на течении беременности, что доставит сильные неудобства женщине:
- развитие вследствие утолщения плаценты фетоплацентарной недостаточности, что является серьезным препятствием для нормального родоразрешения;
- гиперплазия в сочетании с многоводием становится причиной подтекания амниотической жидкости или преждевременных родов;
- большая вероятность кесарева сечения.
К счастью, утолщение плаценты при беременности считается не критическим состоянием, хотя врачи и не отрицают его опасность. Возможности современной медицины позволяют в 90% случаев не допустить развития осложнений ни во время родов, ни после них. Чем раньше начато лечение, тем положительнее прогноз болезни.
Причины утолщения плаценты при беременности
Факт существования такой аномалии медики объясняют множеством причин. Их можно поделить на внешние и внутренние факторы. Укажем самые распространенные:
- анемия в запущенной стадии;
- сахарный диабет (в этом случае развивается диффузное утолщение плаценты, когда она разрастается настолько, что покрывает почти всю внутреннюю поверхность матки);
- наличие резус-конфликта между женщиной и плодом;
- водянка плода;
- заболевания половых органов инфекционного характера (хламидиоз, сифилис, микоплазмоз);
- гестоз на позднем сроке беременности;
- мутации на почве генетики.
О причинах развития гиперплазии должна быть осведомлена каждая будущая мама, поскольку все они лежат в основе ее профилактики. Однако если утолщение все-таки сформировалось, большое значение имеет его своевременная диагностика.
Признаки утолщения плаценты при беременности
Самая главная опасность гиперплазии заключается в отсутствии видимых признаков патологии. Это означает, что будущая мама при наличии такого заболевания будет чувствовать себя хорошо и ничего не заподозрит.
О заболевании становится известно при плановом проведении процедуры УЗИ. Выделим такие характерные признаки патологии, которые диагност видит на мониторе аппарата УЗИ:
- чрезмерно расширенное пространство между ворсинками плаценты на сроке 18 — 30 недель;
- резкое изменение активности движений ребенка: интенсивные шевеления в несколько мгновений становятся плавными, замедленными;
- приглушенное биение сердца ребенка и изменение активности сердечных сокращений (тахикардия сменяется брадикардией);
- слишком большой объем околоплодных вод;
- повышенное содержание сахара в крови у матери, больной сахарным диабетом беременных.
Утолщение плаценты при беременности: норма и патология
Для каждого периода беременности есть определенные нормы размеров плаценты, на которые всегда ориентируется врач при ведении беременности каждой своей пациентки. Однажды установленные нормальные показатели помогают специалистам подтверждать или опровергать диагноз гиперплазии. С этой информацией не помешает ознакомиться и будущим мамам, чтобы не волноваться понапрасну:
- 20 недель беременности — нормальная толщина детского места колеблется в пределах 20 мм;
- 25 недель — 25 мм;
- 33 недели — 33 мм;
- 37 недель — нормальное утолщение плаценты достигает своего предела и составляет 37 мм.
Если личные показатели у беременной такие же — переживать не о чем. При наличии отклонений нужно не паниковать, а собираться в стационар. Доверившись врачам, женщина повышает свои шансы на успешное рождение здорового ребенка.
Лечение утолщения плаценты у беременных
Врачебное вмешательство в патологический процесс разрастания детского места преследует две цели — добиться нормализации кровообращения в плаценте и устранить первопричину заболевания.
Будущей маме назначают курс лечения лекарственными препаратами, а также рекомендуют ей делать все, чтобы обеспечить максимально комфортное внутриутробное развитие малыша.
Примерный курс комплексной терапии гиперплазии выглядит так:
- Разнообразное здоровое питание.
- Постоянный отдых.
- Мероприятия по устранению фактора, который послужил толчком для утолщения плаценты.
- Эмбриональное переливание крови, если присутствует резус-конфликт.
- Прием железосодержащих препаратов в сочетании с аскорбиновой кислотой (Гемоферона, Актифферина, Феррокомплекса)
- Прием лекарств, которые помогают восстановить нормальное кровообращение в детском месте (Актовегина, Трентала, Дипиридамола).
- Прием поливитаминных комплексов, антикоагулянтов и эссенциальных фосфолипидов.
Зачастую лечение проходит успешно и самые страшные опасения взволнованной будущей мамы не подтверждаются. Однако если патология была обнаружена слишком поздно и до родов осталось немного времени, даже самое оперативное лечение не сможет предотвратить развитие осложнений при появлении малыша на свет.
Утолщение плаценты при беременности: как предотвратить осложнение патологии
Если УЗИ на 20 неделе беременности натолкнуло врача на мысли о гиперплазии детского места, панику будущей маме нужно отставить. Специалист непременно назначит ей соответствующее лечение, а также проинструктирует по поводу профилактических мероприятий, чтобы не допустить развития осложнений заболевания.
Чтобы поспособствовать своему скорейшему выздоровлению, от беременной не требуется ничего сверхъестественного. Достаточно:
- регулярно гулять подальше от мест оживленного автомобильного движения. В идеале нужно почаще выбираться в лес;
- не пить алкогольные напитки и навсегда позабыть о курении, если такая привычка имеется;
- питаться качественной полезной пищей;
- избегать мест большого скопления людей, чтобы не заболеть ОРВИ;
- следить за массой тела;
- регулярно принимать витамины;
- своевременно сдавать плановые анализы, чтобы не «проглядеть» анемию;
- не пропускать плановых посещений женской консультации.
Если детское место развивается неправильно и причина этого уже найдена, дело осталось за малым — врач составляет программу лечения с учетом срока беременности с целью улучшить метаболизм и помочь плоду расти в сложившихся условиях. Главное, не упустить ценного времени, тогда у малыша будут все шансы родиться здоровеньким даже при таком неблагоприятном диагнозе.
Источник: https://beremennuyu.ru/prichiny-utolshheniya-placenty-pri-beremennosti-lechenie-utolshheniya-placenty-pri-beremennosti-chem-grozit-utolshhenie-placenty
Патологии плаценты при задержке развития плода, внутриутробно

Бывают случаи, когда будущей маме говорят о наличии внутриутробной задержки развития плода. Причин данной патологии достаточно много. Часто она сопровождается патологиями плаценты и плацентарного кровотока. Какие последствия задержки внутриутробного развития плода? Что это за диагноз «ЗВУР»? Каковы причины хронической плацентарной недостаточности?
Плацентарная недостаточность — что это такое
Плацентарная недостаточность предполагает нарушение правильного функционирования околоплодной оболочки.
Плодная оболочка или плацента – уникальный орган, который формируется в женском организме только после зачатия.
Функции плаценты:
- газообмен;
- транспорт питательных веществ к плоду;
- выведение продуктов жизнедеятельности ребенка;
- защита;
- синтез гормонов и биологически активных веществ.
Если плацента не обеспечивает полноценное функционирование данных функций, то возникает плацентарная недостаточность.
Чтобы избежать возникновения данного нарушения следует придерживаться рекомендаций по профилактике:
- беременная женщина должна полноценно питаться, чтобы в организм поступали все необходимые минеральные вещества и витамины. Гиповитаминоз и недостаточное питание часто становятся причинами дисфункции плаценты и задержек в развитии ребенка;
- в период беременности и на этапе ее планирования необходимо отказаться от курения и употребления алкогольных напитков. Токсины, входящие в состав этих веществ, не только тормозят развитие, но и могу спровоцировать выкидыш;
- планирование беременности и регулярный врачебный контроль помогают диагностировать проблему на ранних этапах ее развития и своевременно предпринять меры по устранению.
Причины
Плацентарная недостаточность может возникать в результате следующих причин:
- генетические и хромосомные патологии в развитии плода;
- инфекционные и воспалительные процессы в организме матери, которые произошли в 1 триместр перинатального периода;
- гормональный дисбаланс и дисфункция яичников;
- беременность, которая протекает в возрасте старше 35 лет;
- неправильное питание матери;
- курение;
- употребление алкогольных напитков;
- чрезмерные физические нагрузки;
- хроническое психоэмоциональное напряжение;
- сахарный диабет у матери;
- патологии почек и выделительной системы;
- хронические заболевания сердца и сосудистой системы;
- наличие абортов в прошлом;
- беременность после диагноза «бесплодие»;
- патологии в прошлых беременностях;
- выкидыши, которые предшествовали настоящей беременности;
- патологии строения матки;
- неправильное расположение плаценты;
- тяжелые формы токсикоза или гестоза;
- избыточное количество амниотической жидкости;
- кровотечения;
- повышенное тромбообразование.
Лечение
Выбор способа лечения зависит от степени тяжести плацентарной недостаточности, а также от патологий, который сопровождают задержку развития плода. Как правило, терапия направлена:
- нормализацию процесса кровообращения в сосудах плаценты;
- профилактические меры по предотвращению отставания в развитии плода:
- лечение плода, в случае уже развивающейся задержки развития;
- определение метода допустимого родоразрешения;
- определения допустимого срока родов.
При ЗРП 1 степени женщина может родить ребенка в срок самостоятельно, без хирургического вмешательства. Если плод отстает в развитии на 2 недели и больше, то рекомендуется провести кесарево сечение. При необходимости эта операция может быть проведена раньше ожидаемого срока родов.
При диагностировании отставания ребенка в росте будущим мама назначают прием лекарственных препаратов, которые улучшают кровоток в плаценте. Следовательно, происходит нормализация поступления питательных веществ и кислорода к плоду.
Последствия
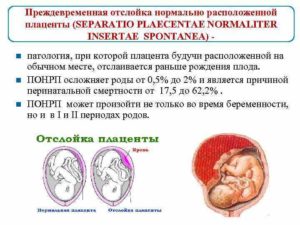
Практически всегда плацентарная недостаточность сопровождается осложнениями в течении и развитии беременности у женщины. Как правило, данная патология провоцирует следующие риски:
- отслойка плаценты на разных сроках беременности;
- отсутствие родов больше 42 недель, перенашивание;
- значительно возрастает риск внутриутробной гибели ребенка;
- гипотрофия – внутриутробная задержка роста ребенка, которая становится причиной рождения маловесного малыша;
- кислородное голодание ребенка;
- нарушение мозгового кровообращения у плода;
- развитие воспалительных процессов в формирующихся легких ребенка, внутриутробная пневмония;
- неврологические расстройства;
- возникновение множественных пороков развития у ребенка;
- рождение малыша с недостаточностью иммунной системы.
Степени. Классификация
Виды плацентарной недостаточности:
- острая — происходит резкое нарушение плацентарного кровотока, которое возникло в результате отслойки плаценты;
- хроническая – патология развивается постепенно.
Помимо этого, в акушерской практике выделяют компенсированную и декомпенсированную плацентарную недостаточность.
В первом случае ребенок адаптируется к негативным изменениям и его здоровье не страдает. Декомпенсированная форма патологии провоцирует задержку развития ребенка.
Симптоматика острой и декомпенсированной формы более выраженная. Следовательно, женщину могут насторожить тревожные признаки и неприятные ощущения:
- чрезмерная активность плода с ее резким прекращением в будущем;
- уменьшения обхвата живота;
- несоответствие высоты стояния матки сроку беременности;
- выделения из влагалища с кровью.
Хроническая и компенсированная плацентарная недостаточно часто протекают бессимптомно. Их можно диагностировать только при прохождении ультразвукового исследования.
Диагностика
Контроль за правильным ростом ребенка производится на каждом плановом приеме у гинеколога. Будущей маме замеряют обхват живота и высоту стояния дна матки. Это важные показатели правильного развития беременности.
Если отмечается несоответствие данных показательней и срока беременности, то женщине дают направления на дополнительное обследование:
Если в ходе обследования у женщины были выявлены проблемы в работе плаценты, то необходимо пройти лечение в стационаре.
Плацентарная недостаточность – серьезная патология беременности, которая провоцирует внутриутробную задержку развития ребенка. Как правило, ее провоцирует неправильный образ жизни будущей матери и наличие заболеваний, которые вовремя не были вылечены.
Своевременная диагностика заболевания помогает минимизировать риски для развития ребенка, а также значительно улучшить самочувствие женщины.
Нельзя игнорировать наличие этой патологии. Плацентарная недостаточность часто становится причиной внутриутробной гибели малыша.
Источник: https://kakrodit.ru/patologii-platsenty-pri-zaderzhke-razvitiya-ploda/
Узи плаценты при беременности: предлежание, степень зрелости, отслойка
Ультразвуковое исследование плаценты (эхоплацентография) во время беременности — это информативный диагностический способ оценки степени зрелости органа, его структуры и расположения. УЗИ диагностика позволяет определить наличие образований, предлежания, а также выявить полную или частичную отслойку плаценты.
Что такое плацента?
Плацента — комплексный орган, формирующийся только во время беременности, который является связующим звеном между матерью и малышом и обеспечивает плод жизненно важными функциями:
- дыхательной — поступление кислорода и выведение углекислоты;
- питательной — транспортировка питательных веществ от беременной к малышу;
- защитной — барьер между плодом и опасными для него веществами в крови беременной;
- эндокринной — обеспечение необходимыми гормонами;
- выделительной — выведение продуктов жизнедеятельности ребенка.
Зрелый орган имеет форму «лепешки» размером 15-20 см., толщиной от 2,5 до 3,5 см. и массой до 600 гр. В случае благоприятного течения беременности, отмечается прямая взаимосвязь между росто-весовыми показателями плода и массой и толщиной «детского места».
Так, до 16 недели развитие этого важного органа заметно опережает по скорости развитие и рост плода. К 38 неделе беременности «детское место» достигает своей зрелости, оно «состаривается», т.е.
в это время прекращается образование новых ворсинок хориона и питающих сосудов.
Рост и развитие малыша в утробе матери происходит за счет плаценты, с которой плод соединен при помощи пупочного канатика. После оплодотворения плацента активно развивается вместе с плодом и может просматриваться на УЗИ. По характеристикам этого органа можно судить в том числе и о темпах развития самого будущего младенца
Функционально и анатомически «детское место» связано с амниотической (водной) оболочкой, которая окружает малыша в утробе матери. Амнион является тончайшей мембраной, выстилающей поверхность плаценты со стороны ребенка.
Эта оболочка в месте крепления пуповины как бы сливается с кожным покровом плода на уровне пупочного кольца. Амниотическая оболочка принимает непосредственное участие во многих обменных процессах и выполняет барьерную функцию.Плод соединяется с «детским местом» посредством пуповины, в которой локализованы 3 сосуда: 1 вена и 2 артерии. Обогащенная кислородом кровь идет по вене от плаценты к плоду, обратно кровь поступает по артериям. Плацента вместе с пуповиной и амниотической облочкой представляют собой послед, который выводится после рождения малыша.
Оценка зрелости плаценты в ходе диагностики
Степень зрелости плаценты контролируется на УЗИ, с помощью которого органу присваиваются те или иные показатели. В норме созревание оценивается по 4-м степеням:
- 0 степень зрелости характерна до 27-30 недели беременности. Структура однородная, гладкая, кальцинатов нет.
- 1 степень зрелости — с 27 по 35 неделю. Может быть отмечено неоднородное строение, вследствие небольшого количества уплотнений, хориальная часть, при этом, волнистая. Могут отмечаться мельчайшие кальциевые отложения.
- 2 степень зрелости — с 34 по 37 неделю. Прилегающая к плода часть плаценты имеет углубления. Само состояние органа — уплотненное, встречаются видимые кальцинаты.
- 3 степень зрелости — с 37-недельного срока и до родов. В структуре «детского места» образуются плацентарные кисты, большое количество отложений кальция. Наступление третьей степени зрелости до 35-37-недельного срока расценивается как преждевременное старение (созревание) органа. Такая плацентарная недостаточность требует контроля за состоянием малыша.
На УЗИ врач обязательно оценивает степень зрелости плаценты, используя для этого специальную шкалу из 4 ступеней и соотнося показатели со сроком беременности. Это дает возможность спрогнозировать осложнения во время родов и продумать тактику родоразрешения
Что делать при преждевременном созревании плаценты?
Обязательно нужно учитывать тот факт, что само по себе «состаривание детского места» при беременности не грозит ни маме, не будущему ребенку. Лишь при комплексном сочетании нескольких патологических признаков можно говорить об угрозе здоровью, среди них:
- нарушение маточно-плацентарно-плодового кровотока;
- признаки внутриутробной задержки в развитии ребенка;
- гипертония (стойкое повышение артериального давления) у матери;
- сахарный диабет у матери;
- наличие резус-конфликта.
Все эти состояния опасны сами по себе и требуют тщательного контроля. Тем не менее, «рано постаревшее детское место» является поводом к дополнительной диагностике — допплерометрии сосудов плаценты и кардиотокографии (КТГ).
В случае, если эти исследования показывают нормальные значения кровотока и сердцебиения, можно не беспокоится о факте «перезрелости» плаценты.
Если же исследования выявляют выраженную гипоксию плода, требуется строгий контроль или, в некоторых случаях, экстренные роды.
Толщина и расположение плаценты на УЗИ
Утолщение или, напротив, уменьшение толщины «детского места» является прямым следствием и показателем ее преждевременного старения. Увеличение толщины (более 4 см.) может происходит из-за резус-конфликта, инфекционного заболевания или являться следствием сахарного диабета матери.
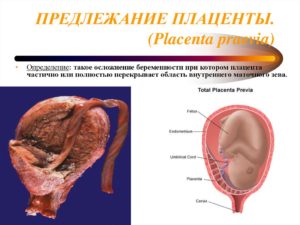
С помощью УЗИ оценивается точное место крепления органа к матке, для исключения его предлежания.
Локализацию «детского места» определяют в ходе каждого скринингового ультразвукового исследования, начиная с 10 недель, но лишь на третьей плановой процедуре УЗИ можно будет окончательно увидеть особенности расположения, и в случае патологического состояния, определить низкое прикрепление плаценты — ее предлежание:
- если отмечается полное перекрытие внутреннего зева матки, то говорят о центральном предлежании «детского места»;
- если внутренний зев перекрыт лишь краем органа — о краевом предлежании;
- если близко к внутреннему маточному зеву — о низком предлежании.
Нередки случаи, когда на втором УЗИ диагностируют предлежание плаценты, однако к концу срока беременности, если не происходит ее отслойка, локализация «детского места» вновь становится нормальной — выше внутреннего маточного зева. Именно поэтому окончательные выводы об уровне локализации орган следует делать только к концу 3 триместра.
Перекрытие плацентой входа в матку называется предлежанием и является патологией. В случае ее обнаружения врач должен диагностировать форму предлежания — краевую, низкую или центральную. Окончательные результаты можно получить только после 3 триместра, когда плацента уже приобрела стабильное положение и созрела
Отслойка плаценты и другие патологические состояния
Важным этапом УЗИ обследования является диагностика патологий: кальцинатов, инфарктов, кист, опухолей и признаков отслойки плаценты.
Так, УЗИ-признаками кист являются эхонегативные жидкостные образования с четкими краями, а опухоли, при этом, имеют нечеткие границы. Инфаркты могут диагностироваться на УЗИ в виде очагов неправильной формы, с гиперэхогенными контурами.
Также, патологиями «детского места» являются такие отклонения в его строении как добавочная доля, кольцевидная или окончатая форма.
Пространство низкой эхогенности между маткой и плацентой является признаком преждевременной ее отслойки. Дополнительными признаками отслойки являются:
- гиперэхогенность одной из долей органа, возникшая как следствие кровотечения;
- образование кровяного сгустка, прилегающего к «детскому месту».
УЗИ плаценты — важнейший этап диагностики беременной на всем протяжении гестации. Ультразвуковая диагностика позволяет вовремя отследить патологические состояния и назначить необходимые меры контроля и коррекции.
Источник: https://UziMetod.com/prenatal/uzi-placenty.html
Насколько опасно утолщение плаценты и как его предотвратить — полезные советы для будущих мам

Гиперплазия плаценты ― это опасное заболевание, угрожающее как здоровью матери, так и благополучию малыша. Когда детское место растет на 1, 3 или 21 неделе ― это нормально. Но когда орган постоянно и быстро утолщается на 32-34 или даже 36 неделе, достигая величины в 40 мм и более ― необходимо обратиться к лечащему врачу.
Функции плаценты
Плацента, развивающаяся в женском организме с момента начала беременности, ― это важнейший орган, обеспечивающий жизнь, здоровье и нормальное развитие ребенка. Она играет роль своеобразного пути между телом матери и малыша. Через плаценту происходит обмен всеми полезными веществами.
Она напрямую связана с дыхательной системой. Через этот орган проходит естественный воздухообмен. Кислород поступает в тело плода, а углекислый газ обратно выводится в тело беременной.
Этот же орган отвечает и за пищеварение: через него организм передает ребенку все возможные питательные вещества, поступающие к матери. После примитивного процесса усвоения ребенок «выбрасывает» все отходы своей жизнедеятельности через импровизированный мост.
Именно плацента защищает ребенка от отторжения иммунитетом матери. Она не пропускает к плоду агрессивные клетки, тем самым оберегая дитя вплоть до его рождения. Напротив, антитела для борьбы с инфекциями пропускаются, чтобы не допустить развития заболеваний в утробе.
Наконец, этот орган вырабатывает необходимые при беременности и родах гормоны. Поэтому умеренное развитие и рост плаценты ― это нормальное явление, позволяющее выносить и родить долгожданного ребенка.
Доступно о плаценте на видео:
Что такое гиперплазия и чем она опасна
Термин «гиперплазия» существует не только у беременных. Он обозначает целую группу заболеваний, связанных с утолщением того или иного органа. Чаще всего встречается гиперплазия матки и предстательной железы.
Фактически, это патология, при которой в тканях или органах пациента скапливается большое количество клеток. Из-за этого он начинает разрастаться и увеличиваться в размерах.
Вопреки распространенному стереотипу, никакого отношения к онкологии заболевание не имеет.
Гиперплазия плаценты ― это, соответственно, увеличение упомянутого органа при беременности. Ее стенки значительно утолщаются, доходя до 4 и более см. При этом сам орган не слишком увеличивается в размерах. Чем опасно такое состояние?Поскольку питание ребенка происходит через стенки соединительных тканей, их утолщение затрудняет процесс. Ребенок испытывает дефицит полезных веществ и кислорода. Грозит это появлением внутриутробных пороков развития.
Незначительная форма не несет в себе особой опасности. Но при значительном утолщении стенок ребенок не может появиться на свет. Появляется необходимость провести кесарево сечение. Если это сочетается с маловодием, костно-мышечный аппарат ребенка развивается некорректно. Появляются смещения или сращения отдельных костей. Все это в сумме может привести к гибели ребенка на ранних сроках.
Почему возникает гиперплазия плаценты
Различные последствия и причины гиперплазии разнообразны, поэтому для правильной диагностики следует собрать полноценный анамнез. Чтобы выявить причину развития заболевания, проводят несколько исследований.
Если было обнаружено утолщение плаценты с явным расширением МВП (межворсинчатых пространств), причиной этому стало инфекционное заболевание. Оно могло быть перенесено как ребенком, так и матерью с последующей передачей бактерий в организм плода.
Локальное или диффузное утолщение указывает на тяжелую форму анемии. Симптомы заболевания часто списываются на банальную усталость, в результате чего беременная не получает своевременной диагностики.
Сахарный диабет ― еще одна распространенная причина. С таким диагнозом необходимо назначить поддерживающую терапию. Все время вынашивания плода больную должен курировать личный врач.
Гестоз ― опасная болезнь, проявляющая себя судорогами, отеками и потерями сознания. Диагностировать ее можно по утолщению плаценты на поздних сроках. Если вовремя не заметить симптом, можно потерять и ребенка, и его мать.
Патология возникает и из-за резус-факторов. Если у матери он положителен, а у ребенка ― отрицателен, организм настойчиво отвергает плод.
Признаки утолщения
Эхопризнаки ― это совокупность определенных признаков, выявляемых при ультразвуковом обследовании. Чаще всего патологии выявляются с их помощью. Эхопризнаки характерны для любого триместра ― хоть для 1, хоть для 20 недели.
При обследовании на УЗИ наблюдается значительное увеличение межворсинчатого пространства. Это ― первый признак развивающейся патологии. Если своевременно начать лечить болезнь, она не принесет никакого вреда. Сам ребенок перестает активно двигаться, что можно определить по самоощущениям женщины. Он не шевелится, не меняет своего положения. Любые перемещения вялые и редкие.
На первоначальном осмотре сложно услышать биение сердца ребенка. Со временем оно или сильно замедляется, или ускоряется. Любой звук приглушается толстыми стенками плаценты.Так называемой «воды» становится слишком много. Объем анемической жидкости постоянно увеличивается. Возникает угроза многоводия, опасного для здоровья и развития малыша.На ранних стадиях выявить гиперплазию невозможно, если только в организме не развивается ее ярко выраженная форма. Большинство симптомов дают о себе знать в последнем триместре.
Методы диагностики
Дабы понять, что делать с больной, и вылечить патологию, гиперплазию следует вовремя диагностировать. Для этого существует несколько методов, способных рассказать про преждевременное созревание или гиперплазию больше.
Для начала проводится первичный осмотр. Обычно он проводится раз в месяц, чтобы исключить всевозможные патологии развития плода. Если были обнаружены признаки, описанные выше, женщин отправляют на дополнительную диагностику.
В первую очередь проводится ультразвуковое обследование, делаются все необходимые замеры. Полученные результаты сравниваются с нормальными. Если что-то отклоняется от нормы на большую величину, УЗИ могут провести повторно.
Назначается подробная кардиография плода. Кровь и моча беременной берутся на анализ, чтобы исключить развитие внутриутробных инфекций. Лечащий врач берет небольшой гинекологический мазок, исследуя микрофлору влагалища, ее состав и наличие дополнительных микроорганизмов.
Способы лечения
Лечение бывает как стационарным, так и домашним. Этот выбор зависит от того, в каком состоянии находится плод и его мать. Если жизни и здоровью что-нибудь угрожает, назначается немедленная и экстренная госпитализация.
В первую очередь женщине назначаются определенные медицинские препараты: Тивортин и Актовегин. Они разжижают кровь, способствуют увеличению газообмена между матерью и ее чадом, ускоряют микроциркуляцию крови в органе. Помимо этого назначаются лекарства, предотвращающие разрушение клеток.
Если гиперплазия была вызвана каким-либо заболеванием, назначается соответствующее лечение. Особое внимание уделяют при двойне: один брат при недостатке витаминов легко может поглотить другого. Если болезнь опасна, женщину кладут в стационар.Также проводится противовирусная терапия. Если симптомы неиммунные, проводится профилактика. Женщина пьет витамины и витаминные комплексы.
Возможные осложнения
Сама по себе гиперплазия не настолько опасна, как возможные осложнения после нее.
Если плод недополучает многих полезных веществ, это говорит об значительной задержки в развитии. Она может выявить себя как во время беременности, так и после родов. Не исключены различные умственные патологии. Осложнения проявляют себя и на опорно-двигательной системе. Она может развиваться с патологиями. Не исключены серьезные сращения, отмирания конечностей или иные последствия.
Отражается гиперплазия и на родовом процессе. Нормальное родоразрешение становится невозможным. Возникают различные трудности, необходимость кесарева сечения ― об этом говорят даже отзывы беременных, у которых диагностировали гиперплазию детского места.
Профилактические меры
Склонность к гиперплазии встречается у многих женщин, соблюдали ли они меры профилактики или нет. Однако те, кто рожал с таким диагнозом, могут подтвердить: своевременная диагностика легко нивелирует все возможные последствия заболевания.
Достаточно никогда не забывать о профилактических осмотрах. О любых нестандартных симптомах следует сообщать лечащему врачу. Нельзя отказываться от дополнительных методов диагностики, если они необходимы.
Перед планированием беременности пройдите все необходимые обследования. При выявлении любых инфекций нужно полностью излечить их. Даже незначительная болезнь во время ожидания малыша может перейти в острую стадию.
Во время вынашивания также не следует игнорировать начала любых болезней. Обычная простуда при «правильном» протекании вызывает острую гиперплазию. Тщательно следуйте указаниям врача.
Повышайте иммунитет. Гуляйте на свежем воздухе и правильно питайтесь, не забывая про овощи и фрукты. Период вспышек инфекций отсидите дома, ежедневно проводя влажную уборку.
Заключение
Если своевременно выявить даже небольшое утолщение плаценты, можно спасти жизнь своему ребенку. На ранних стадиях заболевание легко лечится с помощью антибиотиков и иных лекарств. Главное ― не затягивать, пока не станет слишком поздно.
Источник: https://AzbukaRodov.ru/bolezni-i-oslozhneniya/giperplaziya-placenty
Плацента при беременности
Самым удивительным из всех женских органов является плацента. Уникальность ее в том, что она существует только в период беременности, при этом является важным органом как для матери, так и для ее ребенка до тех пор, пока малыш не родится на свет. После него рождается и плацента, небеременной женщине она больше не нужна.
Что такое плацента?
В переводе с латыни плацента дословно означает – «лепешка». Именно так и выглядит этот орган. Однако, эта лепешка самый важный элемент в период беременности. От нее в прямом смысле зависит рост и развитие будущего малыша. Плацента начинает формироваться уже с первых минут оплодотворения. Яйцеклетка делится и образовавшиеся клетки дают начало новой жизни.
В этом процессе формируются и те клетки, которые обеспечат контакт плода с женским организмом. На 10 день после зачатия во внутреннем слое матки образуется лакуна, заполненная кровяными сосудами матери, в которой и располагается зародыш. Питательные вещества он получает из тканей материнского организма.
Вокруг зародыша в свою очередь образуется ветвистая оболочка, в которую врастают сосуды самого плода. Вот так и устанавливается обмен кровью между матерью и зародышем. Это и является началом формирования плаценты. Структура этого органа меняется по мере изменения потребностей растущего плода. Только к концу 35 недели беременности плацента достигает полной зрелости.Нормальная плацента в диаметре равняется 18 см, ее толщина становит от 2 до 4 см, а вес — около 500 гр.
Функции плаценты при беременности
- Самой главной задачей плаценты является транспортировка кислорода к плоду через материнскую кровь. Углекислый газ транспортируется в обратном направлении.
- Именно через плаценту плод получает питательные вещества, необходимые для его роста и развития, а также избавляется от продуктов своей жизнедеятельности.
- Плацента обеспечивает иммунологическую защиту плода. Она пропускает антитела матери к ребенку и защищает его таким способом от многих инфекций. Однако, в кровоток малыша через плаценту легко проникают многие лекарственные препараты, наркотические вещества, токсины, пестициды, вирусы, алкоголь и никотин.
А уж они способны существенно повлиять на развитие плода и даже полностью его поразить.
- Плацента также синтезирует гормоны, которые отвечают за сохранение беременности, рост и развитие будущего малыша.
Таким образом, мы понимаем насколько важно для беременной женщины правильное развитие и функционирование плаценты. В течение всей беременности плацента решает важные задачи, в зависимости от своей стадии развития.
Учитывая эволюцию этого органа (формирование, рост, зрелость и старение), медики наблюдают с помощью УЗИ изменения плаценты за весь период беременности. Если имеют место серьезные отклонения от норм развития – назначается лечение, подкрепление организма.
Патологии плаценты
На сегодняшний день патологии плаценты встречаются достаточно часто. Некоторые из них не несут существенного вреда ни матери, ни ребенку, а иные тянут за собой массу неприятных последствий. К патологиям плаценты относят:
Список далеко не полный, и как видим не маленький. Однако, не следует переживать. Если вы беременны – это не означает, что и вас ожидают какие-то проблемы с плацентой.
Сами по себе эти аномалии встречаются крайне редко. Обычно их провоцируют другие заболевания. Поэтому, как такого, лечения плаценты не существует.
Устраняют ту проблему, которая стала причиной нарушения нормального функционирования плаценты.
Вот некоторые факторы, которые могут спровоцировать патологии плаценты:
- сахарный диабет у беременной женщины;
- поздний токсикоз (характерно утоньшение плаценты);
- гемолитическая болезнь;
- тяжелый гестоз второй половины беременности;
- атеросклероз;
- токсоплазмоз;
- резус-конфликт у беременной женщины;
- тяжелая анемия;
- сифилис и другие инфекционные заболевания;
- стрессы и вредные привычки будущей матери;
- возраст беременной женщины (старше 35 лет);
- белок в моче беременной в первом триместре;
- малая масса тела будущей матери или ожирение;
- гипертоническая болезнь у беременной женщины;
- ранние аборты;
- гипотрофия плода;
- врожденные пороки развития плода и другие.
С одной стороны, на состояние плаценты влияют патологии плода, но с другой — и нарушения в функционировании плаценты могут стать причиной недоразвития будущего ребенка (умственная отсталость, мертворождение).
Поэтому за беременной женщиной ведется индивидуальное наблюдение, врач регулярно оценивает темпы развития плода, а также следит за плацентой по данным УЗИ.
Но и сама беременная женщина должна внимательно относиться к своему здоровью, следить за самочувствием. Заметив какие-либо изменения – обязательно рассказать о них лечащему врачу.
Чаще всего при проблемах с плацентой женщина чувствует боли в животе (особенно интенсивные при отслойке плаценты), иногда наблюдаются кровотечения из половых путей, беспокойство, резкая бледность, одышка, учащение пульса, понижение артериального давления и температуры тела.Но бывают и случаи, когда патологию плаценты может обнаружить только врач. Сама же беременная женщина может о ней и не подозревать.
Поэтому не забывайте о регулярных обследованиях. Берегите себя!
Специально для beremennost.net – Таня Кивеждий
Источник: https://beremennost.net/platsenta-pri-beremennosti
Тонкая плацента (гипоплазия) при беременности
Каждая женщина, ожидающая ребенка, всегда пугается непонятных ей медицинских терминов и врачебных диагнозов. Так ли страшны многие диагнозы? Сегодня речь пойдет об осложнении беременности под названием гипоплазия плаценты.
Что такое гипоплазия плаценты?
«Гипоплазия» в переводе с древнегреческого языка означает «недоразвитие». Гипоплазия плаценты обозначает уменьшение ее массы, диаметра и толщины по сравнению со средними значениями для конкретного срока беременности.
В постановке такого диагноза во время беременности врачи ультразвуковой диагностики обычно опираются на толщину плаценты, а после родов плаценту отдают на изучение гистологам, которые изучат ее строение под микроскопом.
Гипоплазия плаценты бывает:
- Первичная. В этом случае с момента имплантации оплодотворенной яйцеклетки в матку по каким-то причинам формирование детского места сразу пошло неправильно. То есть в случае первичной гипоплазии с самого начала беременности плацента имеет малый размер и нарушение функций.
- Вторичная, при которой закладка и начальный период развития плаценты происходили правильно, а затем по ряду причин были нарушены.
Причины гипоплазии плаценты у беременной
В случае первичной гипоплазии чаще всего причиной являются генетические аномалии плода – явные или скрытые.
Часто такой порок развития плаценты ассоциируется с различными особенностями строения пуповины, пупочных сосудов и врожденными дефектами самого плода.
Этот вариант гипоплазии относительно редкий, однако в любом случае женщине рекомендуют консультацию генетика и расширенные генетические тесты.
Причинами появления вторичного недоразвития плаценты могут быть различные внешние факторы.
Хотелось бы отметить, что при гипоплазии плаценты эти факторы воздействуют в основном на формирующуюся плаценту.
При действии аналогичных факторов на зрелую плаценту чаще всего возникает гиперплазия плаценты, кальциноз плаценты или преждевременное старение плаценты. Итак, воздействующими факторами могут быть:
- Инфекции. Различные инфекционные агенты: бактерии, вирусы, простейшие и грибы, воздействуя на плаценту, нарушают процессы деления клеток. Плацента отстает в развитии и плохо выполняет свои функции. Очень часто при инфекционном процессе можно также наблюдать многоводие, маловодие, косвенные признаки инфицирования плода.
- Гестоз или изолированная артериальная гипертония у матери. Эти заболевания протекают с обязательным поражением стенок сосудов. Артерии стенки матки и плаценты особенно чувствительны к высокому давлению, при этом нарушается кровоснабжение детского места.
- Другие поражения сосудов плаценты. Причиной поражения сосудов могут быть различные аутоиммунные процессы, коагулопатии, васкулиты, отравления тяжелыми металлами и ядами, атеросклероз, врожденные аномалии соединительной ткани и так далее.
Единственное ультразвуковое исследование не вправе устанавливать диагноз гипоплазии плаценты.
Необходимо повторение УЗИ в динамике, а также исследование функции самой плаценты: гормональные тесты, КТГ, биофизический профиль плода, допплерометрия.
Иногда плацента действительно по размерам отстает от средних норм, однако функция ее не нарушена и плод не страдает. В этом случае приходиться констатировать, что это вариант развития конкретной плаценты у конкретной беременной женщины.
Симптомы и диагностика гипоплазии плаценты
Как и в случае с гиперплазией, недоразвитие плаценты отражается в основном на состоянии плода. Плохо сформированная плацента не в состоянии адекватно выполнять функции газообмена, питания и защиты малыша.
- Фетоплацентарная недостаточность, задержка роста плода, а в дальнейшем и острая гипоксия являются главными последствиями гипоплазии плаценты.
- Помимо внутриутробного гипоксии, можно наблюдать проявления причин, вызвавших недоразвитие плаценты: инфекции, гестоза, нарушений обмена веществ и так далее.
Сама по себе гипоплазия плаценты никак не тревожит женщину. Увидеть непосредственно состояние плаценты возможно только при ультразвуковом сканировании. Именно поэтому важно своевременно проходить УЗИ в положенные сроки.
Тонкая плацента: чем грозит маме и малышу?
При недостаточной функции плаценты страдает в основном плод. Из-за хронической внутриутробной гипоксии ребенок плохо растет и развивается, а в один критический момент гипоксия из хронической перерастает в острую. В этом случае плод может погибнуть в утробе от острой нехватки кислорода.
Для матери опасны в основном причины, вызвавшие недоразвитие плаценты.
- Внутриутробная инфекция грозит массивным распространением, сепсисом и инфекционно-токсическим шоком.
- Неконтролируемый гестоз опасен эклампсией, поражением почек и головного мозга.
- Артериальная гипертензия также поражает почки, сосуды сетчатки глаз, головной мозг.
- Нарушения свертываемости крови могут привести к тромбозам.
Лечение гипоплазии плаценты при беременности
Назначать лечение такой серьезной патологии может только врач!
- В первую очередь лечение гипоплазии плаценты заключается в устранении ее причин: антибактериальная терапия, лечение гестоза и гипертонии, коррекция свертывающей системы крови и болезней обмена.
- Для поддержания адекватного кровотока в недоразвитой плаценте широко используются специальные группы препаратов: Курантил, Актовегин, Пентоксифиллин и другие. Эти лекарства улучшают микроциркуляцию в сосудах матки и плаценты, помогают формироваться новым сосудам, способствуют росту плаценты.
Иногда в этот список добавляют спазмолитики, препараты магния, витаминные комплексы и другие лекарства. Чаще всего лечение начинают в условиях стационара для возможности ежедневного наблюдения за состоянием плода. При хороших показателях профиля плода, женщину выписывают домой, где она продолжает назначенное лечение под присмотром врача женской консультации.
Александра Печковская, акушер-гинеколог, специально для Mirmam.pro
:
Источник: https://mirmam.pro/beremennost/oslozhneniya-pri-beremennosti/gipoplaziya-pri-beremennosti