Перед родами какие сдают анализы
Готовимся к родам: какие анализы необходимо сдать. Анализы перед родами
В последнее время уже никого не пугает то, что за девять месяцев беременности женщина сдает огромное количество самых разных анализов. Список их очень большой и туда входят анализы мочи и крови, анализы на наличие инфекционных заболеваний, и анализы с помощью которых можно определить наличие отклонений в развитии ребенка.
Также бывают такие случаи, когда анализы сдаются вплоть до самых родов и очень многие женщины не понимают для чего нужно такое количество проверок. И судя по практике, которая показывает, что в роддоме лишь некоторые женщины сдают анализы, то вопрос о том, зачем это нужно возникает все чаще.
Врачи сразу же начинают успокаивать женщин и говорят, что анализы перед самыми родами сдают только те беременные у которых наблюдались проблемы или даже осложнения во время вынашивания ребенка или же непосредственно перед началом родовой деятельности. По результатам данных анализов можно узнать какое развитие событий возможно в ближайшее время.
В большинстве случаев у женщины обязательно берут кровь и мочу на анализ. Это самые простые анализы, которые делаются не только во время беременности. Благодаря анализу крови у беременной определяют уровень эритроцитов, лейкоцитов, гемоглобина, тромбоцитов и, конечно же, СОЭ.
Также делается тест на то, как хорошо свертывается кровь. Благодаря этому врачи смогут определить насколько сильный риск кровотечения при родах.
Также анализ крови очень полезен тем, что с его помощью определяется наличие в организме женщине каких-либо воспалительных процессов или же любого другого нарушение, которое тут же отразится на состоянии крови.
Не менее важным есть и анализ мочи. Также в большинства беременных берут мазок. Это помогает определить нет ли в женщины на данный момент обострения каких либо заболеваний, обнаруженных у нее до беременности или во время нее. Таким образом контролируется развитие таких болезней, как вагинальный кандидоз, герпес и остальные ЗППП.Очень часто случается так, что данные болезни врач обнаруживает незадолго до беременности. И конечно в таком случае времени, чтобы вылечить болезнь практически нет.
И тогда на помощь снова приходят анализы и исходя с их результатов, врачи могут решить стоит поостеречься и сделать кесарево сечение или же возможен вариант естественных родов.
Иногда бывают случаи, что надо делать и срочное кесарево сечение.
В случае же если в роддоме надо делать какие-то анализы, то кроме привычного анализа крови и мочи может быть вариант, когда врач берет на анализ амниотическую жидкость (жидкость в которой девять месяцев находится ребенок). По результату данного анализа можно определить то, как чувствует себя малыш и все ли в порядке с его здоровьем.
Конечно учитывается тот фактор, что воды постоянно обновляются, но если анализ сделан непосредственно перед родами, то времени на значительные изменения уже не останется. Если результат будет свидетельствовать о том, что воды мутные, то скорее всего врач примет решение о немедленном вызове родовой деятельности или же будет сделано кесарево сечение.
Но во всяком случае не стоит волноваться. Анализы созданы для того, чтобы выбыли здоровы. Поэтому их не стоит бояться, а наоборот стараться делать как можно чаще.
Когда на тесте впервые появляются заветные две полоски, возникает масса вопросов. Когда нужно идти к гинекологу, как становиться на учет? Когда и какие анализы придется сдавать, и зачем? Обо всех плановых обследованиях во время беременности и некоторых нюансах наблюдения мы поговорим подробно.
На сегодня разработан специальный план обследований и анализов, которые требуются при наблюдении за беременными с момента постановки на учет и до самых родов.
План основан на общих рекомендациях по ведению не осложненной беременности, установленных Министерством Здравоохранения и Соцразвития Российской Федерации.При наличии осложнений беременности или хронической патологии матери, список исследований и анализов может быть расширен по усмотрению наблюдающего врача. Посещения могут быть более частыми, может требоваться дополнительное обследование и лечение, в том числе в условиях стационара.
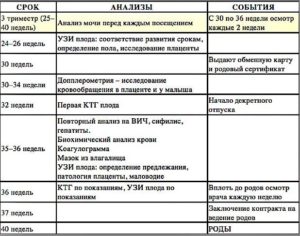
Сроки с пятой по двенадцатую недели (первый триместр)
До 12 недель вам необходим как минимум один визит к врачу, при котором будет проведено первичное обследование и постановка на учет с оформлением карты, и получением направления на УЗИ и анализы.
При первом посещении врача вам предстоит подробная с ним беседа, в которой врач выяснит подробности – какими болезнями вы болели, имеются ли у вас хронические патологии, были ли ранее беременности и роды, как протекали, с какого возраста у вас менструации, какие они по характеру и многое другое.
Это необходимо для создания целостной картины состояния вашего здоровья.
Врач при первом посещении даст вам рекомендации по образу жизни и питанию, приему витаминов и микроэлементов, проведет осмотр, измерение давления и пульса, роста и веса, а также исследование на гинекологическом кресле и возьмет мазки, выпишет направления на анализы.
Помимо этого, врач даст направление на прохождение врачей-специалистов – терапевта, стоматолога, окулиста, ЛОР-врача и некоторых других, если будет необходимость. Необходимо будет сделать ЭКГ.
В некоторых случаях в сроке 5-8 недель назначается УЗИ для подтверждения факта беременности и определения того, что плод развивается внутри матки.
В течение следующих двух недель с момента постановки на учет по беременности нужно будет сдавать много анализов:
- общий анализ мочи, утренняя порция натощак для оценки работы почек и мочевого пузыря.
- мазок из влагалища на наличие воспалительных процессов гениталий и скрытых инфекций.
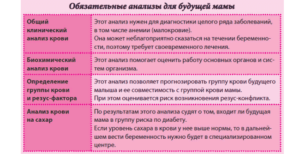
- общий анализ крови, утром натощак, который покажет количество гемоглобина и основных элементов крови, даст возможность оценить общее состояние организма.
- кровь на определение группы и резус-фактора. При резус-отрицательной крови определяют группу крови и резус-фактор у супруга.
- кровь на антитела к гепатитам В и С, сифилису и ВИЧ-инфекции.
- кровь на антитела к TORCH-инфекции (токсоплазме, цитомегалии, микоплазме и герпесу). Данное исследование показывает риск внутриутробного инфицирования плода.
- анализ крови на уровень глюкозы, что укажет на риск развития диабета и изменения толерантности к глюкозе.
- коагулограмма (кровь на свертывание) покажет склонность к тромбозам или кровотечениям.
Второй визит к врачу планируется на срок в 10 недель беременности, перед посещением врача необходимо сдать анализ мочи. Врач оценит результаты всех ранее пройденных анализов и даст рекомендации по дальнейшему течению беременности.
Первое плановое УЗИ назначают в сроки 11-12 недель для прохождения особого пренатального скрининга с целью выявления пороков в развитии плода и генетических аномалий. Пренатальный скрининг включает в себя еще и анализ крови на особые вещества – хорионический гонадотропин (ХГЧ) и белок плазмы, ассоциированный с беременностью (РаРР-А), уровень которых оценивается совместно с данными УЗИ.
Исследования второго триместра (с 13 по 28 недели)
Посещения врача станут ежемесячными, в сроке 16 недель врач будет выслушивать сердцебиения плода специальным стетоскопом.
В этом сроке проводится измерение высоты дна матки и окружности живота, по этим данным оценивается развитие плода в матке и соответствие его сроку беременности. Эти параметры будут измеряться на каждом приеме.
В сроки 16-20 недель вам предстоит второй пренатальный скрининг с проведением особого анализа крови на уровень ХГЧ, альфа-фетопротеина и свободного эстриола. По данным этих анализов будет рассчитан риск врожденных аномалий плода.
В сроке 18 недель беременности необходимо провести анализ крови на уровень глюкозы, так как рост плода ускоряется, и нагрузка на поджелудочную железу увеличивается.
В сроки 20-24 недели необходимо прохождение второго планового УЗИ с исключением пороков развития и аномалий течения беременности, оценкой состояния и положения плаценты, количества околоплодных вод, измерением роста и веса плода. В этом сроке можно определить пол ребенка, провести доплерографию плода – оценку кровообращения.
Визит к врачу планируется на срок в 22 недели, проводится осмотр, измерение высоты стояния дна матки и окружности живота, меряется давление и вес. Врач проводит оценку данных УЗИ и скрининговых анализов, дает рекомендации.
На 26 неделе необходимо посещение врача с неизменной сдачей анализа мочи перед визитом. Врач проведет осмотр, измерение веса, давления и окружности живота, высоты стояния дна матки, выслушает сердцебиение плода, определит его положение в матке.
Исследования третьего триместра (с 29 по 40 недели)
Посещение врача необходимо на тридцатой неделе беременности, врач помимо традиционного осмотра и измерения веса, давления и живота, направит вас на анализы. Также будет оформлен декретный отпуск до родов и обменная карта беременной с данными всех анализов и обследований, которая всегда будет на руках у женщины.
В этом сроке сдается:
- общий анализ крови,
- общий анализ мочи,
- биохимический анализ крови,
- кровь на глюкозу,
- кровь на ввертывание (коагулограмма),
- кровь на антитела к ВИЧ, гепатиту и сифилису,
- мазок на скрытые инфекции.
В 33-34 недели беременности проводится третье УЗИ с определением развития малыша, его веса и роста, определяется пол ребенка, исключаются отклонения и пороки развития, проводится анализ состояния плаценты и околоплодных вод, стенок матки и шейки. Проводится также доплерометрия плода.
В 35 недель предстоит визит к врачу и сдача анализа мочи. В этом сроке назначается КТГ плода с целью выявления его двигательной активности и тонуса матки, сердцебиения плода и его возможной гипоксии.
В 37 недель проводится анализ мочи и плановый визит к врачу.
В сроке 38 недель сдается анализ крови на сифилис и ВИЧ, гепатиты для роддома.
В сроке 39-40 недель будет проведено УЗИ плода для оценки положения плода и готовности его к родам, положения пуповины, состояния плаценты и матки, шейки.
В 40 недель вы получите направление в родильный дом при необходимости плановой госпитализации или будете дожидаться начала родов дома.
Фото банк Лори
Как правило, каждая беременная женщина за 9 месяцев сдает уйму разнообразных . Это и общие анализы мочи и крови, и анализы на различные заболевания, передающиеся половым путем, и анализы, выявляющие отклонения в состоянии здоровья или развитии малыша.Тем не менее, может случиться так, что женщине придется сдать некоторые анализы даже тогда, когда она попадет в роддом, лелея мысль, что вот-вот встретиться с самым родным человечком в мире.
Зачем это нужно? И какие анализы могут потребоваться в роддоме?
Практика показывает, что до родов в роддоме сдают анализы не все. Перед важным событием, которое вскоре произойдет, необходимо провести исследования только той категории женщин, у которой наблюдались проблемы со здоровьем или с вынашиванием на протяжении всей беременности.
Возможно, что-то пошло «не так» с началом родового процесса. Отвечая на вопрос, зачем это нужно, можем сказать, что от знания того, в каком состоянии находятся мама и малыш, зависит и выбор способа родоразрешения, и готовность медперсонала быстро и квалифицированно отреагировать на появление .
Именно результаты самых последних анализов помогают спрогнозировать события ближайшего времени.
К самым простым анализам относят общие анализы крови и мочи. Кровь сдают на определение , ретикулоцитов, тромбоцитов, а также СОЭ.
Анализ крови на свертываемость позволит врачам определить риск возникновения кровотечений в родах.
Более того, с помощью анализа крови можно определить, не происходит ли в организме беременной воспалительный процесс или какие-либо другие нарушения. Не менее информативен и анализ мочи.
Возможно, из половых органов женщины возьмут мазок, чтобы определить, нет ли в данный момент обострений различных заболеваний. Речь идет о вагинальном , и других ЗППП.Бывает, что эти заболевания впервые диагностируются именно незадолго до родов, когда времени на лечение уже не осталось.
Тогда, исходя из результатов анализов, врачи могут принять решение о проведении операции кесарева сечения. Иногда, о срочном.
Перед родами, непосредственно в роддоме, врач может взять на анализ амниотическую жидкость. Напомним, так называют воды, в которых малыш плавает на протяжении 9 месяцев. От состояния вод зависит его здоровье и самочувствие.
Конечно, время от времени воды обновляются, но это происходит не так быстро, поэтому, если до родов осталось совсем немного, в лучшую сторону уже ничего не изменится.
Если окажется, что воды мутные, то врач сможет принять решение об экстренном искусственном стимулировании родового процесса или проведении кесарева.
Впрочем, вам незачем волноваться, отправляясь в роддом. Если выбрали клинику или роддом, врачам, которым доверяете, будьте спокойны: они все сделают правильно. Вы же настройтесь на позитивный лад и наслаждайтесь мыслью, что очень скоро вы станете МАМОЙ. Легких вам родов!
Специально для — Ольга Павлова
Источник: https://downloadaimp.ru/hochu-lyubit/gotovimsya-k-rodam-kakie-analizy-neobhodimo-sdat-analizy-pered-rodami.html
Анализы до и после родов

статьи:
- Анализы перед родами
- Анализы после родов
Каждая здравомыслящая женщина, решившая родить ребенка, ответственно относится к своей беременности и подготовке к родам. При поступлении в роддом она должна иметь обменную карту с вклеенными всеми необходимыми анализами.
Исключением может стать беременная женщина, попавшая в патологическое инфекционное отделение родильного дома (здесь рожают пациентки с диагнозом гепатит, сифилис, гонорея и т.д.). Также без сдачи анализов поступают женщины, которые безответственно отнеслись к беременности и родам.
Не берут анализы у женщин, которые поступили в роддом уже со схватками. На забор биоматериала и проведение исследования уже просто нет времени. Важно заранее сдать все анализы, чтобы при возникновении осложнений во время родов можно было предпринять правильные меры.
Данная статья расскажет, какие анализы нужно сдать в гинекологии и родильном доме.
Анализы перед родами
Если беременную женщину планово госпитализируют перед родами из-за угрозы преждевременных родов или другой опасности, то в гинекологии, где она стоит на учете, заранее проводят все необходимые исследования. При нормальном течении беременности женщина также сдает биоматериал на исследование, но их количество в таком случае сведено к минимуму.
Анализы перед родами у гинеколога
Обменная карта беременной должна содержать результаты следующих исследований: • анализ крови на гепатит В, сифилис, ВИЧ (срок давности этих исследований не должен превышать 3 месяца, в противном случае необходимо сдать повторный); • биохимический анализ крови; • анализ на сворачиваемость крови – коагулограмма; • ОАК (сроком давности не больше месяца); • ОАМ (срок давности не должен превышать две недели). Если эти анализы не сдавалась в течение беременности, то их берут при поступлении в роддом. Некоторые родильные дома практикуют взятие анализов даже при наличии результатов исследования в обменной карте беременной.
Анализы перед родами в роддоме
Несмотря на проведение анализов в гинекологии, врачи в родильном доме проведут свои исследования. В зависимости от их результатов будут предложены варианты ведения родов.
Также это позволит медперсоналу заранее подготовиться к появлению возможным осложнениям во время родовой деятельности (подготовить нужную аппаратуру и нужные медикаментозные препараты). Так какие анализы сдают перед родами? В стационаре родильного дома обязательно берут забор биоматериала на общие анализы крови и мочи.
Кровь пациентки исследуют на уровень эритроцитов, лейкоцитов, ретикулоцитов, гемоглобина, тромбоцитов и СОЭ. Помимо этого проводится анализ крови перед родами на сворачиваемость, ведь часто в процессе родовой деятельности возникает кровотечение.
Помимо крови и мочи, специалисты родильного дома могут взять анализы перед родами на инфекции – мазок из влагалища, чтобы выявить герпес, грибки, кокки и т.д. Это нужно не для проведения адекватного лечения, так как на это не хватит времени, а позволит предотвратить заражение ребенка и развитие осложнений.
Еще один анализ перед родами – это исследование околоплодных вод, благодаря которому можно контролировать состояние малыша. Как только воды начинают мутнеть, врачи принимают решение о досрочном родоразрешении путем проведения кесарево сечения. Результаты анализов перед родами в роддоме дают медикам возможность выявить воспалительные и патологические процессы в организме будущей матери.
Анализы при родах
В некоторых случаях требуется взять анализы уже в процессе родовой деятельности. Чаще всего в родах берут анализ крови с вены, который берут при открытии кровотечения. Биоматериал направляется в лабораторию, где делается экспресс-анализ. Результаты такого исследования необходимы при переливании крови.
Общий анализ крови берется, если у роженицы повышается температура тела. Этот анализ нужен для определения количества лейкоцитов и СОЭ. Если женщине делают эпидуральное обезболивание, то берут забор крови на коагулограмму, так как нарушения сворачиваемости крови является противопоказанием для такой анестезии.
Анализы для совместных родов
Современные акушеры-гинекологи считают, что партнерские роды, когда будущий отец поддерживает женщину, положительно влияют на роженицу, новорожденного, а также на отношения в семье. Для присутствия на родах особой подготовки мужчине не требуется. Однако ему надо пройти некоторые исследования.
Какие анализы нужны для совместных родов? Каждый родильный дом требует свой перечень анализов для партнерских родов. Но в последнее время практикуется допуск к родам на основании одной флюорографии. Это сделано в качестве поощрения партнеров за совместные роды.
Помимо справки о прохождении флюорографии могут потребовать исследование крови на ВИЧ, сифилис, гепатит, стафилококк. На основе результатов этих анализов терапевт выдает справку для совместных родов.
Чтобы узнать точные требования к допуску на совместные роды, необходимо обратиться в родильный дом, в котором женщина будет рожать.
Анализы после родов в роддоме
Если роды прошли без осложнений и мама с малышом чувствуют себя хорошо, то на пятый день их выписывают домой. За время пребывания в родильном доме врачи пристально следят за состоянием новорожденного и его матери. Чтобы выявить малейшие отклонения в состоянии здоровья, врачи берут забор биоматерила для анализов после родов для мамы.
Какие анализы нужно сдать после родов должна знать каждая женщина. Женщина должна сдать кровь и мочу на проведение общего анализа, которые покажут наличие или отсутствие воспалений и уровень гемоглобина. Если все показатели находятся в пределах нормы, то молодую мамочку с малышом выписывают из роддома.
При выявлении каких-либо отклонений, медики проводят глубокое обследование женщины.
Анализы после родов в женской консультации
После выписки из роддома женщина должна посетить своего гинеколога в женской консультации, который проконтролирует состояние здоровье молодой мамочки. После естественных родов первый визит к гинекологу происходит после того, как послеродовые выделения из влагалища примут натуральный свет. Обычно это происходит спустя месяц после родоразрешения.
Если женщине делали кесарево сечение, то первый осмотр гинеколога проводится на 5-6 день после выписки с роддома. При осмотре врач оценивает состояние органов репродуктивной системы и проходимость шейки матки. С целью предотвращения развития инфекционных и патологических процессов врач назначает анализы после родов у гинеколога.
В список анализов после родов через месяц входит общий анализ мочи и крови, мазок на микрофлору и флюорография.
Врачами контролируется не только состояние молодой мамы, но и новорожденного. На первом месяце жизни ребенка проводится скрининг новорожденных, с целью диагностировать его состояние здоровья.
Повышены эритроциты в крови после родов, то это свидетельствует о развитии серьезных патологий в организме женщины. В некоторых случаях требуется анализ крови на гормоны после родов.
Неокрепший после беременности и родов организм подвержен занесению инфекции. Поэтому женщина и ее родственники должны пристально следить за состоянием здоровья молодой мамы. Выявить патологии помогут диагностические анализы после родов маме.
Последние материалы раздела:
Неинвазивный пренатальный ДНК скрининг Уверенность в здоровье будущего малыша — залог спокойствия женщины во время беременности. Ряд тестов — УЗИ, лабораторные анализы не обладают высокой достоверностью. При подозрении на…
Отслойка плодного яйца на ранних сроках беременности
Отслойка плодного яйца (ретрохориальная или гравидарная гематома) – это состояние, при котором сгустки крови скапливаются между стенкой матки и плодным яйцом, а точнее, его оболочкой…
Плодное яйцо
Во время первого УЗИ, которое назначают при задержке месячных, чтобы диагностировать маточную беременность, можно увидеть плодное яйцо. Именно после того, как врач увидит его на мониторе…
Источник: https://birth-info.ru/347/pregnancy-Analizy-do-i-posle-rodov/
Какие анализы нужно сдавать перед родами. Готовимся к родам: какие анализы необходимо сдать
24.04.2019
так получилось, что в женской консультации мою беременность ведут на отвяжись. Я перевелась из московской жк в Подмосковье (там в Москве встала в 11 нед) (точнее они в Подмосковье не учли, что я стояла до этого где-то и написали первую явку к ним как постановку на учет (а это 21 неделя) . Пришла я туда с позитивным настроем. Но вот что было дальше..
попасть я раньше не могла туда ибо моя врач по участку была в отпуске.. Меня не принимали.В итоге я побывала у 2 других врачей так как был тонус, были жалобы.. (меня взяли на учет, другая врач, но ходить я должна была к своей) . Дождалась ее, она большую часть анализов с прошлой жк не приняла и дала какие-то пересдать..
В итоге потерялись половина анализов вообще — моча, группа крови и еще какие-то. Пошла пересдавать. Укололи в 2 руки -что то у них там с иголками оказалось » не то».. И всё равно группа крови не пришел результат. Хотя я все все анализы сдала в 11 недель и они стоят в прошлой обменке-она их не берет- нет бланков подтверждающих.
Пришла на следующий прием к своему врачу опять-оказалось она на учебе или еще где-то. Прождала 4 часа, чтоб попасть хоть к кому-нибудь.. Меня приняли. На следующий прием мне выдали обменку. Которая почти пустая. Но! Стоят размеры таза! Которые мне не меряли ни разу. Я удивилась.
Говорю откуда данные? Померяйте мне пожалуйста таз. На что мне ответили: «я же тебе на прошлом приеме его меряла, на кресле и когда на учет брала! Ты что не помнишь? В бреду была?» (но! нюанс- меня она на кресле не смотрела ни разу и на учет брала не она!) .
И я поняла, что спорить -бесполезно и бессмысленно..
Я пошла на прием платно, так как платное узи было не очень хорошим-поставили угрозу преждевр родов и плаценту 3 степени(моя врач особо на узи внимания не обратила)..заодно померяли таз! Значения были другие. Меньше, у меня узкий вход в таз оказался..Платная врач вписала их в обменку рядом с теми чудо данными
В след раз Мочу опять потеряли, а новое направление не дали. Я говорю дайте мне направления на гепатит ВИЧ и прочее (в обменке стоят только за 1 триместр результаты). Моя врач говорит -придешь такого то числа возьмешь. В итоге приходу опять. Она ушла в отпуск до 10 июня. У меня 33 недели и ни одного направления..
Записали меня к какому то другому врачу-моя врач говорит -придешь в 4 кабинет. Я заболела (повезло блин).. Не смогла прийти и дозвониться до регистратуры тоже не смогла. Пришла как полегчало через два дня. Мне даже не сказали к какому врачу я записана была (там в одном кабинете несколько посменно сидят).
Приходите говорит завтра, должно быть это Иванова (Петрова Сидорова) она и направления даст..
В общем я думаю рожать платнопо контракту с 36 недель.. Вот мне в обменку какие анализы должны быть записаны? Чтоб не было проблем в роддоме? Мне на этот вопрос в жк ответить не могут..
Роды могут осуществляться несколькими способами:
- через естественные родовые пути, то есть через влагалище.
- путем операции кесарево сечение.
Для каждого метода родоразрешения есть стандарты обследования в послеродовом периоде, которым должны быть соблюдены в обязательном порядке. Анализы после родов перед выпиской — это базовый набор исследований, который должен быть выполнен каждой женщине, родившей кроху.
Если процесс родоразрешения осуществлялся через естественные родовые пути без каких-либо осложнений, то объём исследований минимален. Анализы после родов для мамывключают:
- клинический анализ крови;
- клинический анализ мочи;
- проведение флюорографии или рентгенологического исследования органов грудной клетки.
- дисфункция плаценты с замедлением кровотока либо без него;
- маточно-плодовая инфекция;
- хориоамнионит;
- дистресс плода;
- наличие в анамнезе невынашивания беременности;
- антенатальная гибель плода;
- роды на дому;
- недоношенная и ;
- беременность вследствие применения вспомогательных репродуктивных технологий (ЭКО);
Гистологическое исследование проводится гистологом. В исследуемом материале доктор может обнаружить кальцинаты, дегенеративно измененные ткани вследствие хронической гипоксии (недостатка кислорода), воспалительные элементы за счет имеющейся маточно-плодовой инфекции.
Плохой анализ последа после родов позволяет выявить причину осложнений беременности, рассчитать риски для матери и ребенка в послеродовом периоде, а также предотвратить эти факторы в последующей беременности.
Анализ на гормоны после родов
Здоровая женщина не нуждается в каком-либо специфическом обследовании на уровень гормонов после родов.
Если же присутствуют заболевания щитовидной железы (гипо-, гипертиреоз, диффузный токсический зоб), обязательным к сдаче является анализ на уровень гормонов ТТГ (тиреотропный гормон), Т3 и Т4. При наличии аденомы гипофиза выполняется исследование на определение уровня .
Анализы через месяц после родов
Спустя месяц после родов женщины повторно должны явиться к участковому акушеру-гинекологу. Спектр анализов в данный период при нормальном течении послеродового периода довольно узок (при условии отсутствия осложнений после родов, а также отсутствия экстрагенитальной патологии). К обязательным исследованиям относятся мазок из половых органов на флору.
Многие считают, что после родов анализ на ВИЧ входит в перечень обязательных. Это мнение ошибочно. При двукратном обследовании женщины во время беременности нет смысла его сдавать сразу после родов.
Проконсультировав женщину, терапевт в обязательном порядке назначает клинический анализ крови и общий анализ мочи.Если же есть какие-либо сопутствующие заболевания, женщина нуждается в консультации смежных специалистов и обследовании по индивидуальному назначению.
Анализы после родов у гинеколога
После выписки из родильного дома новоиспеченные мамочки в обязательном порядке должны посетить врача акушера-гинеколога женской консультации. Основная цель приема — оценить состояние женщины в послеродовом периоде, а при наличии каких-либо симптомов, говорящих о его неблагоприятном течении, назначить необходимые обследования и терапию.
После проведения гинекологического осмотра врач при наличии признаков кольпита (воспаления влагалища), экзоцервицита (воспаления лагалищной части шейки матки), эндометрита (воспаления эндометрия матки) доктор может взять анализ из мочеполовых путей на флору. Данный анализ позволит определить:
- флору, которой заселено влагалище (в норме большинство представителей флоры — палочки Додерлейна),
- количество лейкоцитов — клеток, увеличение количества которых говорит о воспалительном процессе (норма до 10),
- количество эпителия, который во влагалище представлен многослойным плоским неороговевающим эпителием (в нормальном мазке его количество должно быть умеренное).
Если врач подозревает наличие эндометрита, то верным решением будет направление женщины на проведение ультразвукового исследования органов малого таза, клинического анализа крови с целью выявления воспалительных изменений.
Обязательным является пальпация молочных желез. Так как многие мамочки встречаются с проблемой лактостаза, а, иногда, и мастита. При наличии застойных явлений в молочных железах может проводиться анализ молока на наличии инфекционных агентов.
Ирина Дроздова, акушер-гинеколог, специально для сайт
Источник: https://debono.ru/kakie-analizy-nuzhno-sdavat-pered-rodami-gotovimsya-k-rodam.html
Если завтра в роддом. Последние анализы перед родами

в журнале “Мама, это я!” №4/201004.06.12
Вы на финишной прямой. Все ближе и ближе долгожданный момент, совсем скоро вы увидите своего ребенка. А пока – последнее посещение врача перед родами, важные напутствия и приготовления.
Обследование перед родами
Не стоит думать, что последняя консультация носит чисто формальный характер. Она также важна, как и ваше первое посещение врача в самом начале беременности.
Итак, вам предстоит:
- измерение артериального давления,
- контроль веса тела,
- осмотр на кушетке с измерением размеров живота и прослушивание сердцебиения плода.
- анализ мочи.
Анализ мочи у беременных в конце третьего триместра
- Признаки познего токсикоза. Особенно внимательно врач изучит анализ мочи. Потому что повышенное содержание белка, сопровождающееся повышением артериального давления и значительным увеличением веса (более килограмма за месяц) может означать поздний токсикоз беременных.
- Расшифровка анализа мочи у беременных. Что это может быть?Нарушение плацентарного обмена мамы и малыша ослабляет ребенка и он не сможет перенести задержку родовой деятельности при естественных родах. В этом случае врач может принять решение провести досрочные роды. А наличие кетоновых тел и повышенный уровень сахара может означать подозрение на диабет, связанное с неправильным углеводным обменом у малыша. Повышенное содержание лейкоцитов, сопровождающееся повышенной температурой, предупреждает об инфекции.
- Анализ крови у беременных. Чтобы определить возбудителя болезни врач возьмет мазок и анализ крови. Только в критических случаях инфекция требует вмешательства врачей (например, генитальный герпес в острой стадии требует проведения кесарева сечения).
- За весь период беременности минимум 3 раза сдается клинический (общий) анализ крови. Однако может возникнуть необходимость повторить это исследование и перед родами. Не волнуйтесь, если врач попросит вас еще раз сдать анализ. Особенно важно это сделать тем мамочкам, у которых ранее были выявлены изменения и проводилась корректирующая терапия.
- УЗИ на последних неделях беременности. Если при пальпации врач определит, что ребенок крупный, он посоветует сделать вам еще одно ультразвуковое исследование. Также УЗИ следует делать, если на прошлом обследовании было обнаружено обвитие пуповиной или замечены другие отклонения. Часто последнее УЗИ делают и для того, чтобы уточнить положение плода и определения внутриутробного состояния ребенка (это влияет на выбор метода родов – естественные или кесарево сечение).
- Допплерография на 33-34 неделе беременности. Мамочкам, у которых раньше при обследовании были обнаружены отклонения от нормы, назначают дополнительное проведение допплерографии (обычно его проводят на 33-34 неделе). Это исследование оценивает функцию сердечно-сосудистой системы ребенка, плацентарное кровообращение, пульсацию сосудов плаценты и пуповины. Именно это исследование наиболее полно расскажет о том, как себя чувствует кроха, достаточно ли ему кислорода и питательных веществ. Если скорость кровотока снижена или у врача возникают какие-то сомнения, вас могут повторно направить на кардиотокографию (КТГ). Во время исследования определят тонус матки и двигательную активность плода.
Врач сделает выписку из карты. Однако результаты анализов вам на руки не выдадут. Поэтому позаботьтесь о себе сами, заранее отсканируйте результаты анализов и сложите их в отдельную папку. Сюда же положите выписки из других лечебных заведений (если вы консультировались в других учреждениях). Пусть эта папка лежит вместе с паспортом и полисом медицинского страхования. Тогда, отправляясь в роддом, вы не забудете взять ее с собой. Возможно, акушеру понадобиться ознакомиться со всеми предыдущими обследованиями.
Санация родовых путей на 37 неделе беременности. По результатам анализов в последние недели беременности врач может назначить будущей мамочке санацию родовых путей. Во время родов любая инфекция в области половых органов мамы может попасть в глазки, ротик, носик или ушки малыша.
Благодаря этой полезной процедуре, риск инфицирования ребенка в процессе прохождения ребенка по родовому каналу значительно снижается.
Кроме этого санация полезна и для самой мамы, процедура помогает избежать появления гематом, трещин и микроразрывов в процессе родов, если во влагалище было даже незначительное воспаление.
Для очищения половый путей врач, скорее всего, порекомендует использовать специальные вагинальные свечи, подмывания отварами противовоспалительных трав (кора дуба, ромашка, календула).
Санирующие процедуры, как правило, начинают проводить с 37 недели, чтобы к моменту родов слизистая влагалища была полностью дезинфицирована. Однако самостоятельно назначать себе подобные процедуры ни в коем случае нельзя.
Только врач может правильно оценить ситуацию, порекомендовать нужные препараты, а самолечение может привести к раздражению слизистой.
Подготовка матки к родам. Также врач может порекомендовать вам свечи с красавкой для ректального введения или но-шпу. Таким образом шейка матки подготавливается к максимальному растяжению.
Образ жизни на последних неделях беременности.
И, конечно же, несмотря на срок беременности, врач наверняка напомнит мамочке, что не стоит забывать и о тех назначениях, которые были уже назначены за время беременности.
Диета, гимнастика, контрастный душ, прогулки на свежем воздухе – продолжайте вести активный образ жизни. И, конечно же, будьте предельно внимательны к себе, к сигналам, которое подает ваше тело.
Ну вот вы и готовы к одному из самых важных событий в вашей жизни. Впереди у вас волнующий и ответственный момент – роды. Сосредоточьтесь на мыслях о главном – о своем ребенке. У вас все будет хорошо, даже не сомневайтесь!
Материалы по теме:
Вам также может быть интересно «По группе крови» на сайте samaya.ru
'
Источник: https://mamaexpert.ru/article/esli-zavtra-v-roddom-poslednie-analizy-pered-rodami
Какие анализы и инъекции делают во время родов? Это должна знать каждая мама

Если все необходимые анализы для родов есть в обменной карте, то их количество во время родов сводится к минимуму.
В обменной карте обязательно должны быть анализы на ВИЧ, сифилис, гепатит В давностью не более 3 месяцев, в противном случае их возьмут при поступлении.
В некоторых роддомах эти анализы берут при оформлении в роддом у всех женщин без исключения. Будущим мамам, которые не обследовались во время беременности, обязательно проводится экспресс-анализ крови на ВИЧ.
Кроме того, в обменной карте должны быть анализы на биохимию крови, коагулограмма (анализ крови на свертываемость), общий анализ крови и общий анализ мочи, сделанные во время беременности (давность общего анализа крови должна быть не менее 1 месяца, общего анализа мочи – не более 2 недель). И опять же, если женщина все эти анализы не сдавала, то нужно будет это делать при поступлении.
Иногда могут потребоваться и дополнительные исследования в родах. Например, если у женщины в родах возникло кровотечение, берется анализ крови (чаще из вены), который отправляется в экспресс-лабораторию, и там сразу же определяются необходимые показатели. Это нужно для того, чтобы решить вопрос о необходимости переливания компонентов крови.
В случаях, когда у роженицы поднимается температура, проводят общий анализ крови, чтобы определить уровень лейкоцитов и СОЭ, повышение которых свидетельствует о воспалительном процессе, а затем (после родов) оценивать, как изменятся эти показатели. Перед проведением эпидуральной анестезии берется анализ на свертываемость крови, так как нарушения этого процесса являются противопоказанием для данного вида обезболивания.
Обезболивание при родах
Уменьшить болезненность схваток помогает применение спазмолитических препаратов. Они могут вводиться внутримышечно (это происходит чаще), но могут и внутривенно – например, если еще какие-либо лекарственные средства вводят через капельницу.
Для чего нужна подобная мера? В первую очередь такие препараты расслабляют шейку матки, благодаря чему быстрее происходит ее открытие. Также спазмолитик используют для того, чтобы отличить настоящие схватки от «ложных» (подготовительных). Если схватки «ложные», то после введения спазмолитика они прекратятся в течение получаса.
Если же началась родовая деятельность, то сокращения матки по-прежнему будут продолжаться.
Иногда для обезболивания родов используются наркотические анальгетики. Они вводятся внутривенно или внутримышечно, в зависимости от необходимых сроков начала действия препарата (лекарство, введенное внутривенно, начинает действовать через 3–5 минут, внутримышечно – через 10–15).Действие препаратов в родах в любом случае длится около 2–4 часов, открытие шейки матки при их введении должно быть не менее 3–4 см. Полностью боль они не снимают, но значительно уменьшают ее остроту. Кроме того, такие средства оказывают успокаивающее действие, из-за чего женщина начинает по-другому воспринимать боль.
Обычно наркотические анальгетики применяются при утомлении роженицы. После их введения будущая мама чаще всего засыпает, поэтому такой метод называют медикаментозным сном. Это является профилактикой развития слабости родовой деятельности. После такого медикаментозного сна обычно восстанавливаются регулярные схватки хорошей силы.
Кроме того, при этом оказывается расслабляющее действие на шейку матки, поэтому после того, как женщина просыпается, раскрытие шейки матки происходит более активно.
Однако эти лекарства в родах имеют и побочные эффекты. Наиболее серьезный из них – угнетение дыхания у плода. После родов ребенок может быть вялым, сонливым, не сразу возьмет грудь.
Наиболее выражено угнетающее действие на плод, если препарат вводится незадолго до появления младенца на свет (менее чем за 1–2 часа).
Кроме того, при введении таких средств у женщины могут возникнуть тошнота и рвота.
Из организма мамы препарат выводится полностью в течение 2–3 дней, поэтому в первые дни ребенок может получать дополнительную его дозу с грудным молоком, из-за чего вялость и сонливость у него будут сохраняться. Но важно отметить тот факт, что для здоровья ребенка это опасности не представляет, так как доза, которую он получает, очень мала.
Следующий метод обезболивания в родах – эпидуральная анестезия. При этом обезболивающее вещество вводится в пространство над твердой оболочкой спинного мозга, который находится в позвоночном канале. Анестезию проводит врач-анестезиолог.Женщина садится спиной к врачу, согнувшись и наклонив голову вперед, либо ложится на бок, свернувшись «калачиком». Спину женщины обрабатывают антисептическим раствором. Затем врач обезболивает место предполагаемого прокола (поясничную область) уколом.
После этого игла для эпидуральной анестезии вводится между позвонками в эпидуральное пространство. Затем через нее вставляют катетер (тонкая пластиковая трубочка), и иглу убирают. К катетеру присоединяется шприц, в котором содержится анестетик.
Впоследствии катетер не вынимают до конца родов, так как при необходимости можно добавлять обезболивающее вещество. Эффект начинается через 15–20 минут после введения лекарства в родах.
Показаниями для эпидуральной анестезии являются тяжелый гестоз при беременности, хронические заболевания почек, сердца, легких, юный возраст будущей мамы, тяжелая степень близорукости, повышение артериального давления.
Также эпидуральная анестезия проводится при дискоординации родовой деятельности (когда при сильных болезненных схватках шейка матки раскрывается слабо, темпы раскрытия не соответствуют силе и длительности схваток).
В некоторых роддомах эпидуральная анестезия может быть проведена по желанию женщины или предусмотрена контрактом на роды.
При данном методе обезболивания в родах полностью выключаются болевые ощущения, но при этом сохраняются все другие виды чувствительности. Женщина может двигаться, чувствует прикосновения и полностью находится в сознании.
Важно понимать, что обезболивают только первый период родов (период схваток). К началу потуг действие анестезии должно быть прекращено, так как будущей маме следует ощущать усиление боли при потугах, чтобы понять, что она правильно тужится.После родов при необходимости обезболивание может быть возобновлено (например, при наложении швов при разрывах).
При проведении эпидуральной анестезии длительность родов обычно увеличивается. Это происходит из-за того, что несколько уменьшается сила схваток. Кроме того, у женщины может понизиться давление вплоть до обморока. Отрицательного действия на плод при проведении данного метода обезболивания не отмечено. В послеродовом периоде некоторые женщины отмечают головную боль и временное онемение ног.
Стимуляция родовой деятельности
К медикаментозной стимуляции родовой деятельности прибегают при слабости родовой деятельности. Если плодный пузырь цел, то сначала пробуют активизировать процесс при помощи амниотомии (вскрытия плодного пузыря), и только при неэффективности этого метода начинают медикаментозную стимуляцию.
С этой целью в настоящее время используются препараты, содержащие окситоцин или простагландины. Окситоцин – это синтетический аналог естественного гормона окситоцина, который усиливает сокращения мыщц матки. Применяют его уже после того, как началось открытие шейки матки.
При передозировке может возникнуть чрезмерная сократительная активность этого органа, что приводит к нарушению кровообращения в плаценте, из-за чего страдает плод. Именно поэтому начинают вводить препарат внутривенно с маленькой скоростью, и дозу увеличивают постепенно.
Кроме этого, у окситоцина возможны и другие побочные эффекты: тошнота и рвота, урежение сердцебиения у мамы и плода, повышение давления у роженицы.
Простагландины – это биологически активные вещества, участвующие в энергетическом обмене клеток. Под их воздействием не только усиливается сократительная активность матки, но также происходит расслабление и открытие шейки матки. Побочными эффектами могут быть боли в животе, тошнота, рвота, учащение сердцебиения, спазм бронхов, колебания давления, однако такое случается достаточно редко.
Медикаментозная стимуляция родовой деятельности противопоказана при наличии рубца на матке после кесарева сечения или других операций, при клинически узком тазе (несоответствии размеров головки плода и таза мамы), кислородном голодании плода.
После родов
В большинстве роддомов всем рожающим женщинам в момент прорезывания головки или сразу же после родов внутривенно вводится препарат для профилактики кровотечения.
Он способствует сокращению матки, в результате чего сжимаются ее сосуды, и новоиспеченная мама теряет меньше крови. Если, несмотря на введение такого средства, матка недостаточно сократилась, начинают внутривенно капельно вводить препарат, содержащий окситоцин.
Когда эффекта нет, матка сокращается слабо и начинается кровотечение, переходят к ручному обследованию ее полости, которое проводится под внутривенным наркозом. При этом определяют, не остались ли в матке части плаценты.
Ведь именно это чаще всего и является причиной ее слабого сокращения. Кроме того, само по себе ручное обследование вызывает рефлекторное напряжение матки в ответ на механическое раздражение.После родов всегда проводится осмотр родовых путей, если есть разрывы, накладываются швы. Если в родах проводилась эпидуральная анестезия, то в катетер вводится дополнительная доза анестетика, и после этого накладывают швы.
Если в родах использовались щипцы для извлечения малыша или проводилось ручное обследование полости матки, и при этом использовался внутривенный наркоз, то и швы накладывают при данном виде обезболивания в родах. В остальных случаях ткани промежности обезболивают местно.
Для этого в область разрыва (или разреза после эпизиотомии) делается укол обезболивающего средства, либо на это место брызгают спрей с анестетиком. Разрыв шейки матки ушивается без дополнительного обезболивания, так как в ней нет болевых рецепторов.
Поскольку большинство препаратов может оказать влияние на плод, применение лекарств в родах сводится к минимуму, но в некоторых случаях медицинское вмешательство необходимо. Обоснованное назначение лекарств в родах помогает малышу появиться на свет с минимальным риском для его здоровья, поэтому бояться уколов при родах не стоит.
Источник фото: Shutterstock
Источник: https://www.9months.ru/rodybase/5495/kakie-analizy-i-inekcii-delayut-vo-vremya-rodov-eto-dolzhna-znat-kazhdaya-mama