После эко падает хгч
Упал ХГЧ на раннем сроке беременности
Хорионический гонадотропин (ХГЧ) – это особый гормон, который начинает вырабатываться после прикрепления оплодотворенной яйцеклетки к стенке матки. По уровню ХГЧ специалисты могут судить о том, насколько благополучно протекает беременность.
Хорионическим он называется потому, что его производит хорион – структура, которая впоследствии преобразуется в плаценту, а гонадотропином – потому что оказывает влияние на репродуктивные органы.
ХГЧ гораздо мощнее собственных материнских стероидов воздействует на яичники и матку. Благодаря ему желтое тело начинает в больших количествах продуцировать прогестерон – гормон, который поддерживает беременность и создает все необходимые условия для развития ребенка.
Помимо этого хорионический гонадотропин увеличивает стрессоустойчивость и подавляет иммунитет, в результате чего не дает организму отторгнуть плод.
Снижение ХГЧ при беременности, так же как и увеличение его количества, в некоторых случаях может быть нормальным явлением. Однако иногда это указывает на наличие патологического процесса.
- 1 Нормы
- 2 Снижение
- 2.1 Имплантация
- 2.2 Гибель
- 3 Ошибка
- 4 Лечение
Нормы
Каждая женщина, желающая стать матерью, должна знать, почему падает ХГЧ на ранних и поздних сроках. Это поможет ей понять, что происходит с ее организмом и предотвратит лишнее беспокойство.
Если считать от 1 дня последней менструации, то количество хорионического гонадотропина должно удваиваться каждые 2 суток, вплоть до 4 недели акушерской беременности.
Если быть точнее, то удвоение количества гормона случается каждые 2,2 + \ — 0,8 суток. Таким образом, получается, что 2 суток – это среднее значение.
В дальнейшем увеличение количества ХГЧ происходит плавно. Наибольший его показатель отмечается примерно на 9-10 неделе вынашивания плода. Если в этот период вместо того, чтобы расти, ХГЧ на раннем сроке падает, значит, у женщины имеется патология, которую необходимо лечить.
Начиная с 9-10 недели беременности происходит постепенное снижение ХГЧ. Это ни в коем случае не должно пугать пациентку. Данное явление считается абсолютно нормальным. В итоге на протяжении всего периода вынашивания количество гормона в крови держится на уровне 6-7 недели.
После родов уровень ХГЧ еще больше уменьшается и спустя месяц доходит до показателей небеременной женщины.
То, как поднимается, и как быстро падает ХГЧ можно понять, ознакомившись с нормами хорионического гормона на разных сроках беременности:
- до беременности: 0-5 мЕД/мл;
- 1 неделя: 16-56 мЕД/мл;
- 2 неделя: 101-4870 мЕД/мл;
- 3 неделя: 1110-31500 мЕД/мл;
- 4 неделя: 2560-82300 мЕД/мл;
- 5 неделя: 23100-151000 мЕД/мл;
- 6 неделя: 27300-233000мЕД/мл;
- 7-10 неделя: 20900-291000мЕД/мл;
- 11-15 неделя: 6140-103000 мЕД/мл;
- 16-20 неделя: 4720-80100 мЕД/мл;
- 21-25 неделя: 2700-35000 мЕД/мл;
- 26-39 неделя: 2700-78000мЕД/мл.
Часто пациентки интересуются: «Если падает ХГЧ, что это значит и что с этим делать?». В первую очередь нужно еще раз высчитать дату зачатия.
В большинстве случаев несоответствие имеющего уровня гормона норме является следствием ошибки в подсчетах срока беременности. Это особенно часто случается с женщинами, у которых нерегулярный менструальный цикл, ведь определить день овуляции в этом случае очень сложно. В то же время отклонения от истинной даты зачатия в 5-7 суток уже будут довольно ощутимы.
По этой причине анализ на гормон рекомендуется выполнять регулярно, а затем оценивать динамику его роста или спада.Традиционно снижение ХГЧ на ранних сроках беременности наблюдается у пациенток с гормональными нарушениями. Также низкий уровень хорионического гормона может указать на аномалии развитии плода. Как правило, это задержка его развития. В этом случае рост ХГЧ будет присутствовать, но он будет слабым, и не будет соответствовать норме.
Плацентарная недостаточность или нарушение кровообращения между организмом женщины и эмбрионом нередко становятся причиной низкого уровня хорионического гонадотропина.
Если падает ХГЧ в конце срока, то это может говорить о том, что женщина перехаживает беременность, а функции хориона начинают постепенно угасать. В то же время если ХГЧ упал в два раза на ранних сроках, то у пациентки возникает высокий риск отслоения плаценты и самопроизвольного прерывания беременности.
Имплантация
Иногда плодное яйцо прикрепляется не к слизистой оболочке матки, а к яичнику, фаллопиевой трубе, шейке матки или брюшной полости. Причина данной патологии медикам до сих пор не известна. Однако известно, что такое состояние чрезвычайно опасно для здоровья и жизни женщины.
При внематочной беременности уровень гормона на первых порах может соответствовать норме, однако после проведения анализа специалисты могут обнаружить, что у женщины упал ХГЧ на раннем сроке беременности. В некоторых случаях гормон и вовсе прекращает вырабатываться.
Именно поэтому так важно, чтобы врач следил за динамикой роста и спада ХГЧ с самых ранних сроков.
Гибель
Некоторые пациентки интересуются: «Может ли ХГЧ вырасти, а потом упасть». Такое обычно случается при внутриутробной гибели эмбриона.
На начальных этапах беременности уровень ХГЧ увеличивается в соответствии с медицинскими нормами, но спустя некоторое время он резко снижается. При этом повышается риск выкидыша. Стоит отметить, что у некоторых пациенток даже после окончательной гибели эмбриона может происходить ложный рост матки. Это напрямую связано с тем, что отторжение плодного яйца не произошло.
При этом даже если ХГЧ упал очень сильно, женщина все рано на протяжении некоторого времени еще будет ощущать характерные симптомы беременности. Лишь со временем они уменьшатся и в итоге полностью исчезнут.
В большинстве случаев замирание плода можно подтвердить с помощью обычного домашнего теста на беременность. Если ранее на нем было отчетливо видно две полоски, а потом упал ХГЧ, и сейчас их нет – значит, проблема существует. В этом случае нужно как можно скорее обратиться за медицинской помощью.
Ошибка
Если ХГЧ упал, но беременность сохранилась, то это может говорить о том, что результаты анализа были ошибочными. Такое случается довольно редко (не более чем в 0,01-2% случаев), но эту вероятность обязательно нужно учитывать.
Понижение ХГЧ при беременности на ранних сроках может быть, если женщина не придерживалась правил сдачи крови. Также в данной ситуации не нужно исключать и человеческий фактор.
Лечение
Важно понимать, что при низком уровне хорионического гонадотропина вынашивание беременности будет затруднено. Однако медицине известны случаи, когда и в таком состоянии женщина успешно вынашивала и рожала ребенка. В данном случае все зависит от того, почему падает ХГЧ на ранних или поздних сроках, а также от индивидуальных особенностей организма.
Если падает ХГЧ, почему это происходит, сможет сказать только квалифицированный врач. После оценки результатов анализа он назначит дополнительные диагностические процедуры, в том числе и УЗИ. В дальнейшем, исходя из причины нарушения, он предложит максимально эффективное лечение.
Так, если упал ХГЧ на раннем сроке из-за неправильной имплантации оплодотворенной яйцеклетки, то женщине проведут экстренное оперативное вмешательство.
Если падение ХГЧ не связано с риском для здоровья и жизни пациентки и плода, то тогда специалисты составляют особую программу ведения беременности.В данном случае будут назначены медикаментозные препараты, в том числе и те, в состав которых входит гонадотропин. Дозировку лекарства и срок его употребления определит лечащий врач в индивидуальном порядке.
После окончания курса терапии анализ на гормон сдается повторно.
В некоторых случаях, если снизился ХГЧ на раннем сроке, лечение может не потребоваться и вовсе. Например, такое может быть, если количество гонадотропина уменьшилось после стрессовой ситуации. После стабилизации эмоционального состояния количество гормонов в организме женщины быстро нормализуется.
В случаях, когда падение ХГЧ на ранних сроках связано с замиранием плода, женщине обычно назначат препараты, провоцирующие выкидыш, или же выполняют выскабливание матки. После этого лечение будет проводиться противовоспалительными средствами и антибактериальными препаратами.
Источник: https://1ivf.info/eko/pregnancy/upal-hgch
Биохимическая беременность после ЭКО — что это такое и ее причины
Успешное оплодотворение яйцеклеток не дает гарантии наступления беременности. Только 30-40% подсадок эмбриона в протоколах экстракорпорального оплодотворения заканчиваются успешно.
Это говорит о том, что биохимическая беременность после ЭКО (БхБ) наступает достаточно часто.
БхБ – это состояние, при котором гормональный фон женщины меняется на такой, как при успешной имплантации, но беременность в ближайшее время прерывается, наступает менструация.
Биохимическая беременность — что это такое
У женщин, не прибегающих к процедуре ЭКО, химическая беременность развивается в 70% случаев оплодотворения. При этом признаки беременности определяются только по результату анализа крови на ХГЧ.
Для успешной подсадки эмбриона необходимо провести ее в наиболее подходящий момент, когда открыто «окно имплантации».
Это временной промежуток около 2 суток, когда эндометрий обладает хорошими рецептивными свойствами и способен отвечать эмбриону «взаимностью».
Биохимический диалог протекает через секрецию цитокинов, факторов роста и циклооксигеназы, которые выделяются бластоцистой. Пиноподии (микроворсинки) слизистой оболочки матки привлекают бластоцисту, она пытается внедриться в оболочку.
Только качественная бластоциста способна передавать слизистой матке весь спектр биохимических импульсов. Если импульсы есть, но их соотношение нарушено, эндометрий «отказывается принимать» неполноценный зародыш. Так происходит в большинстве случаев.
После прикрепления, у бластоцисты формируется хорион – специальная оболочка, которая к 12 неделе беременности превратится в плаценту. Именно хорион начинает вырабатывать ХГЧ. Рост концентрации гормона происходит постепенно, достигая максимума к 12 неделям. Потом начинается его снижение.
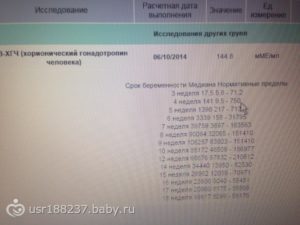
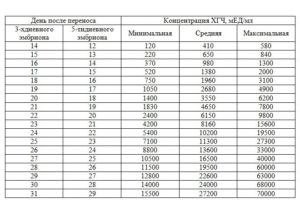
В случае ЭКО в первый раз ХГЧ определяют на 14 день после переноса. Его концентрация зависит от того, в каком сроке проводилась подсадка. Для трехдневных эмбрионов норма это — 120-580 мМЕ/мл.
При подсадке пятидневных – 370-1300 мМЕ/мл. Анализ повторяют каждых 2-3 дня, чтобы подтвердить наступление беременности или опровергнуть.Если имплантация прерывается, то диагностируют биохимическую беременность.
Концентрация ХГЧ меняется в зависимости от дня подсадки и течения беременности:
- если значение гормона ниже нормы – неправильное определение срока или отсутствие беременности;
- показатели на границе нормы – внематочная беременность;
- сниженная концентрация наблюдается при плацентарной недостаточности и угрозе выкидыша;
- повышение ХГЧ наблюдается при сахарном диабете у женщины и некоторых других заболеваниях, во втором триместре повышенный уровень гормона – свидетельство болезней плода.
При биохимической беременности ХГЧ нарастает в верных концентрациях, но после прерывания очень быстро снижается. Внешних признаков наступления беременности нет, как нет их и при прерывании. Месячные при этом приходят с небольшой задержкой на несколько дней. Менструация в новом цикле может быть обильнее чем всегда.
В некоторых случаях для увеличения шансов положительного результата ЭКО применяют подсадку эмбрионов через 3 и 5 дней после оплодотворения.
При этом уровень ХГЧ может меняться волнообразно: он поднимается при имплантации, опускается, если один из зародышей погиб, и снова повышается при успешном прикреплении второго эмбриона.
Если женщина забеременела двойней – значит, показатели ХГЧ могут быть больше в 2 раза.
Причины биохимической беременности после ЭКО
Не состояться беременность может по разным причинам:
- Нарушение соотношения гормонов. За сохранение имплантированного эмбриона (бластоцисты) отвечает прогестерон. Его концентрация снижается при недостаточности желтого тела. При этом у женщины появляются симптомы угрозы прерывания беременности или происходит выкидыш.
- Хромосомные аномалии эмбриона. Проявиться они могут в любой день, но есть особые критические периоды. В первые три дня после оплодотворения деление происходит за счет генетического материала яйцеклетки. А с 4 дня, со стадии морулы, запускается собственный геном. Если в нем нет аномалий, зародыш приживается. Поэтому при подсадке трехдневных морул шансы наступления беременности 38-41%, для пятидневных – 43-48%.
- Аутоиммунные заболевания матери, иммунные отклонения. При этом наблюдается реакция системы иммунитета матери против эмбриона. Например, при антифосфолипидном синдроме вырабатываются антитела к фосфолиипдам, которые образуются в процессе имплантации. При этой патологии также увеличен риск тромбообразования, что приводит к нарушению питания эмбриона прерыванию беременности на начальном сроке.
- Болезни крови у матери, связанные с нарушением свертываемости, например, тромбофилия. Тромбоз сосудов микроциркуляторного русла нарушает питание зародыша и вызывает его гибель.
Биохимическая беременность может развиться при подсадке качественной бластоцисты в эндометрий с недостаточными рецептивными свойствами. Такое состояние наблюдается при:
Чтобы не терять эмбрионы, подсадку можно перенести на другой цикл, до нормализации состояния эндометрия. При этом генетический материал подвергают криоконсервации.
Подготовка к новому протоколу после БХБ
После завершения ЭКО биохимической беременностью, в следующий протокол можно вступать не ранее, чем через 3 месяца. Неудачная попытка в протоколе ЭКО дает информацию для репродуктолога о необходимости более глубокого обследования и подготовки к новой процедуре.
Чтобы исключить генетические аномалии, проводят предимплантационную генетическую диагностику. При этом у 5-дневного эмбриона берут биопсию одного бластомера. ПЦР-дигностика позволяет определить хромосомные перестройки и наследуемые генетические болезни у супружеских пар-носителей моногенных заболеваний. Диагностике поддаются:
- муковисцидоз;
- гемофилия А;
- серповидноклеточная анемия;
- синдромы Дауна, Патау, Эдвардса, Шерешевского-Тернера.
Если причиной срыва протокола является аутоиммунный фактор, его можно определить с помощью МАР-теста. Он определяет сперматозоиды, связанные антиспермальными антителами, которые выступают мужским фактором бесплодия.
Диагностика антифосфолипидного синдрома включает определение различных типов антител:
- антифосфолипидных;
- волчаночного антикоагулянта;
- АТ к кардиолипину – IgM, IgG;
- антитромбин III;
- Ig A, M, G к бета-2-гликопротеину.
Показатели свертывания крови, полученные из коагулограммы, позволят исключить склонность к тромбообразованию.
Для увеличения шансов наступления беременности криоконсервированные бластоцисты подвергают хэтчингу – рассечению внешней оболочки.
Криоперенос размороженного эмбриона может происходит в естественном или стимулированном цикле. Тактика определяется врачом-репродуктологом в индивидуальном порядке в зависимости от данных, полученных при обследовании.
Подсадка в естественном цикле имеет ряд преимуществ:
Стимулированный цикл необходим при недостаточности лютеиновой фазы. Ее проводят прогестероном и его аналогами. Если нет риска развития гиперстимуляции яичников, возможно применение ХГЧ.Полное обследование перед искусственным оплодотворением после биохимической беременности и следование рекомендациям врача повышает шансы наступления желанной беременности.
Дополнительная информация:
Протокол ЭКО: схемы, виды, препараты
Последствия искусственного оплодотворения
Отзывы о крио протоколе
Как себя вести после переноса
Тест на беременность после подсадки
Базальная температура после ЭКО
Актуальное видео
Источник: https://stanumamoy.com.ua/biohimicheskaya-beremennost-posle-eko/
Падает хгч после эко — Про щитовидку
- Норма ТТГ у женщин во время беременности
- Верхний уровень TSH в крови
- Нижний уровень тиреотопного гормона
- Нормы ТТГ по неделям и триместрам
- ТТГ и бесплодие
- Когда во время беременности нужно сдавать кровь на ТТГ?
- Когда ТТГ повышен при беременности
- Повышение тиреотопина у здоровых беременных
- Повышенный ТТГ у беременной женщины с гипотиреозом
- Последствия высокого ТТГ во время беременности или чем он опасен
- Низкий ТТГ при беременности
- Что делать, когда ТТГ низкий и требуется лечение?
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Сегодня вы получите ответы не только на эти вопросы, но и другие, которые волнуют множество женщин. Рассмотрим по порядку: норму, когда ТТГ повышен и когда он снижен.
Норма ТТГ у женщин во время беременности
Прежде чем разбирать патологические ситуации, нужно знать, какой показатель тиреотропного гормона для женщины в интересном положении нормален. Кстати, на квитанциях из лаборатории вы можете видеть другое обозначение — TSH.
Верхний уровень TSH в крови
Итак, без лишних предисловий я отвечу, что для барышень, ожидающих ребенка или планирующих его перед зачатием, верхний уровень ТТГ не должен выходить за 2,5 мкМЕ/л.
Этот показатель действителен для любого триместра беременности и для женщин перед наступлением беременности. То есть, ваш ТТГ должен быть меньше 2,5 мкМе/л и перед беременностью, и в 1, и во 2, и в 3 триместре.
Эти нормы придумала не я, они были приняты на всемирном съезде эндокринологов, одобрены ВОЗ и действительны на территории России. По статистическим данным именно при таких цифрах регистрировалось меньше всего патологии развития плода и течении беременности.
Я думаю, было бы глупо думать, что при оптимальных результатах анализов вы полностью защищены от нарушений в развитии ребенка, ведь не только гормоны щитовидной железы участвуют в формировании маленького организма. Но так же не стоит сильно переживать на счет незначительного расхождения с указанными нормами, потому что опять же патология развития встречалась не у 100 % женщин с уровнем ТТГ выше 2,5 %.
Иными словами, если у вас обнаружился уровень тиреотропина 4,0 мкМЕ/л и вы беременны — это не повод паниковать, а повод задуматься и бежать к врачу за заместительной терапией. Я советую бежать у другому врачу, если прежний, увидя ваши показатели, предложит вам идти на аборт. Такие цифры не являются показанием к прерыванию беременности.
А какие являются? Когда имеется махровый гипотиреоз с выраженной клиникой, с очень высокими цифрами ТТГ и низкими уровнями свободных Т4 и Т3, обнаруженных в конце 1 триместра.
Нижний уровень тиреотопного гормона
Официально нижняя граница нормы для беременных женщин считается 0,4 мкМе/л, но значения ниже этой цифры не всегда указывают на патологию.
Низкий ТТГ может встречаться и у совершенно здоровых женщин, т. е. в некоторых случаях на ранних сроках имеет место физиологический гипертиреоз, который проходит к началу второго триместра.
Почему это происходит и в каких случаях это может случиться читайте в статье «Щитовидная железа и беременность». Во время беременности происходит тотальная перестройка работы эндокринных органов. Этот факт порой не учитывается при адекватной оценке показателей гормонального фона.
Нормы ТТГ по неделям и триместрам
Дорогие девушки и женщины, нормальный диапазон ТТГ одинаков для любого периода вашей беременности. Не ищите всякие таблицы, где уровень ТТГ расписан, чуть ли не по неделям. Это только введет вас в заблуждение и расстроит, если ваш показатель не совпадет с показателем таблицы или графика.
Концентрация гормонов щитовидной железы постоянно колеблется и индивидуально для каждого человека. Все что умещается в указанные мной границы считается нормой. Берегите себя и меньше волнуйтесь!
Природа так предусмотрела, чтобы женщины испытывающие нехватку тиреоидных гормонов не смогли нормально забеременеть. Именно поэтому некоторые женщины с повышенным ТТГ страдают бесплодием. Это задумано для того, чтобы не рождались дети с патологией нервной системы и умственноотсталые. Это портит генетический потенциал человечества.Перед зачатием нужно убедиться, что у вас нет заболеваний, протекающих с признаками гипотиреоза. А если они имеются, то сначала нормализовать уровень гормонов и лишь потом планировать будущую беременность.
Когда во время беременности нужно сдавать кровь на ТТГ?
Идеальное время считается 6-8 недель. Раньше вы можете еще не увидеть начинающихся нарушений, а позднее вы можете их пропустить. Женщинам с уже имеющимся гипотиреозом нужно увеличивать дозы тироксина сразу как только обнаружена беременность.
Далее контроль уровня гормонов раз в триместр, если ваш врач не скажет иное. Cмотреть при беременности нужно всегда и гормон TSH, и свТ4.
Когда ТТГ повышен при беременности
Не редки случаи увеличения тиреотропного гормона с наступлением беременности. Это означает, что ваша щитовидная железа не справляется и вырабатывает мало гормонов. Это может произойти как у здоровых женщин, так и с уже имеющейся нехваткой работы щитовидной железы. Причины повышенного тиреотопина во время беременности:
- аутоиммунный тиреоидит и гипотиреоз
- эндемический зоб
- оперированная железа
- лечение радиоактивным йодом в прошлом
Повышение тиреотопина у здоровых беременных
Беременность — это нагрузка, которая заставляет железу работать с удвоенной силой. До беременности женщина была здорова и заболеваний щитовидной железы у нее не были выявлены или же она просто никогда не была обследована.
Такие заболевания как аутоиммунный тиреоидит или эндемический зоб могут протекать бессимптомно и железа как-то справляется, поддерживая уровень гормонов на оптимальном уровне, а с наступлением беременности и усилению работы органа, адаптационные механизмы не выдерживают и в лабораторных анализах появляются нарушения в виде того же увеличения ТТГ в крови.
Впервые выявленный высокий ТТГ при беременности — следствие срыва адаптации у женщины со скрыто протекающей патологией щитовидной железы.
Что делать в этом случае?
Единственно верное решение — быстрое назначение эффективной дозы тироксина — синтетического аналога человеческого гормона щитовидной железы. Чем быстрее будет назначено лечение — тем лучше. Первичная ориентировочная доза рассчитывается по формуле 2,3 мкг/кг. Затем доза титруется, т. е. подбираются наиболее точные дозы после анализа повторных результатов ТТГ и свТ4.
Повышенный ТТГ у беременной женщины с гипотиреозом
Я очень надеюсь, что женщины с выставленным диагнозом предупреждены, что с наступлением беременности в будущем могут возникнуть проблемы. До беременности, во время планирования, женщине назначаются препараты тироксина с целью нормализовать уровень гормонов. Ей уже подобрана определенная доза лекарства и она чувствует себя хорошо.
Но вот наступает долгожданная беременность и все идеальные показатели гормонов «летят в тар-тарары». Это происходит все по той же причине, что и в первом случае. Дозы были подобраны согласно «небеременному» состоянию, а с наступлением последней потребность естественным образом увеличивается. Значит и дозы должны быть увеличены.
И хотя существует формула расчета тироксина у беременных — 2,3 мкг/кг, но более тонкая настройка производится экспериментальным путем. Другими словами, нужно оценить эффективность назначенной дозы тироксина путем повторной, возможно неоднократной, сдачей анализов.
Последствия высокого ТТГ во время беременности или чем он опасен
Завышенные показатели тиретропного гормона говорят о нехватке гормонов щитовидной железы, а это в свою очередь несет риск патологии развития органов у будущего ребенка. Это актуально для начального периода, т. е.
для 1 триместра.
Если в первом триместре у вас был нормальный уровень гормона, а в последующих он стал повышенным, то риска патологии плода нет, но есть риск течения беременности и родов, если быстро не восстановить нужный баланс.
Опять же хочу успокоить женщин, которые обнаружили у себя отклонение от нормы. Грубая патология и умственная отсталость наблюдается у длительно некомпенсированных женщин с выраженной клиникой гипотиреоза, с очень низкими уровнями свободного Т3 и Т4.
Если у вас увеличен только ТТГ, но при этом Т3 и Т4 в норме или на нижней границе, то это значит, что риск отклонений плода крайне низок и то, это может случиться по другой независящей от вас причине.
Также не нужно думать, то ребенок родится целый, но тупой. Интеллект малыша зависит не только от работы железы матери, но от генетического фонда, который складывается от мамы и папы. Другими словами, у родителей-академиков с большей долей вероятности родятся дети-доктора наук.
Вам также будет полезно узнать как влияет Эутирокс на развитие беременности. Читайте статью «Эутирокс, беременность и кормление грудью?».
Будьте готовы заранее, чтобы ситуация не застигла врасплох.
Просто при небольшой нехватке гормонов матери может генетический потенциал не полностью реализоваться, но и здесь не страшно, поскольку мозг ребенка при рождении еще совершенно не зрелый и продолжает созревать весь первый год жизни. Т. е.
нейронные связи, отвечающие за ум и скорость мышления будут достраиваться в течении первого года жизни.И этому способствует длительное грудное вскармливание, потому что вещества, которые есть только в мамином молоке как нельзя лучше подходят для роста и развития нервных клеток.
Низкий ТТГ при беременности
Выше я уже рассказывала, что низкий уровень ТТГ может считаться физиологическим состоянием и не требует никакого лечения. Но бывают случаи, когда снижение тиреотропина вызвано патологическим процессом. Читайте подробнее о патологии в статье «Низкий ТТГ: что это значит?».
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Ниже я перечисляю возможные причины понижения уровня тиреотропина у беременной женщины:
- диффузный токсический зоб (болезнь Грейвса)
- многоузловой токсический зоб
- функциональная автономия щитовидной железы
- передозировка тироксином
На первом месте конечно же стоит ДТЗ (диффузный токсический зоб). К счастью, это заболевание не так часто встречается. Всех женщин с ТТГ ниже нормы можно условно разделить на:
- имеющих тиреотоксикоз в прошлом
- впервые выявленный во время беременности
В первом случае может произойти рецидив заболевания с наступлением беременности и диагностика не составляет труда. А вот во втором случае придется разбираться более детально, чтобы выяснить точную причину, потому что это может быть вариант нормы.
Для физиологически низкого ТТГ при беременности характерно неполное подавление тиреотропного гормона, что наблюдается при ДТЗ. К тому же свободный Т4 редко превышает 30 пмоль/л.
Правда при многоплодной беременности ТТГ может быть значительно снижен. При низком ТТГ в связи с беременностью никогда не наблюдается офтальмопатия (поражение глаз), что характерно для ДТЗ.
Симптомы тиреотоксикоза щитовидной железы не выражены или отсутствуют вообще.
А самое главное, что с течением беременности увеличивается и ТТГ, чего никогда не произойдет при диффузном токсическом зобе. Поэтому многие врачи, в том числе и я, придерживаюсь тактики наблюдения в течении всего первого триместра.
Если ко второму триместру уровень ТТГ не нормализовался или хотя бы не прослеживается положительная динамика роста, а также свободные Т3 и Т4 по прежнему высоки, но принимается решение о назначении специфического лечения, о котором я говорила выше.
Можно не беспокоиться, что это навредит малышу или вам. Повышенные уровни гормонов щитовидной (Т4 и Т3) железы не оказывают негативного действия в первом триместре беременности, в отличие от их дефицита.
Что делать, когда ТТГ низкий и требуется лечение?
Сразу скажу, что данная ситуация не является показанием к прерыванию беременности. Тиреотоксикоз в меньшей мере влияет на плод и беременность, чем гипотиреоз, но лечением пренебрегать нельзя.
Лечение проводится с помощью тиреостатических прпаратов, которые блокируют избыточную функцию железы. Лечение подбирает и контролирует только врач-эндокринолог.
На этом все. Делитесь информацией со своими подругами через кнопки социальных сетей и подписывайтесь на обновление блога.
Источник: http://analiz.shchitovidnaya-zheleza.ru/lechenie/padaet-hgch-posle-eko/
Симптомы и признаки беременности после ЭКО до ХГЧ

Ожидание беременности — это всегда волнительный момент. А ожидание результата после экстракорпорального оплодотворения в сотни раз тревожнее.
Достоверным ответом, подтверждающим успех переноса эмбрионов, является определение уровня ХГЧ. Но от момента переноса до момента определения ХГЧ должно пройти как минимум 14 дней.
И эти две недели будущие родители проживают в волнении и ожидании каких-либо признаков.
Признаки беременности при ЭКО до сдачи ХГЧ
Первые признаки беременности после ЭКО до ХГЧ анализа — это проявления процесса имплантации подсаженного эмбриона. Признаки беременности после экстракорпорального оплодотворения могут проявляться более резко.
Это объясняется тем, что у женщин забеременевших таким способом уровень гормонов отличается от женщин, у которых беременность наступила естественным путем.
Резкость и ранее проявление признаков связано с назначением гормональных препаратов, которые только усиливают проявления наступившей беременности.
Признаки беременности после ЭКО до сдачи ХГЧ начинаются с раннего токсикоза беременных. Возникновение токсикоза связывают со многими реакциями организма. Например, большинство ученых объясняет проявления токсикоза как иммунную реакцию организма. Женский организм воспринимает имплантацию эмбриона, как проникновение чужеродного организма.И, конечно же, в результате этого возникает некая борьба с инородным телом, вызывая реакцию целого организма в виде токсикоза. А некоторые склоняются к неврогенной теории возникновения раннего токсикоза.
При развитии беременности, из-за измененных рецепторов в матке в головной мозг поступают афферентные сигналы, которые приводят к измененному ответу в виде тошноты, потери аппетита, повышенного слюноотделения и рвоты. Так же у беременных после ЭКО токсикоз проявляется значительно раньше, чем это может быть у других женщин.
Это связано с тем, что в организме женщины наступает гормональная перестройка, а гормональные препараты, применяемые при стимуляции, только усиливают это.
Симптомы беременности после ЭКО до ХГЧ
Ранние симптомы беременности после ЭКО до ХГЧ могут проявляться в виде выделений мажущего характера. Как правило, эти выделения имеют бледно- розовый или коричневатый цвет. Их принято называть имплантационным кровотечением. Цвет выделений зависит от индивидуальности организма каждой женщины.
При использовании ЭКО имплантация пересаженного эмбриона происходит, как правило, на 2-е сутки после процедуры. Эти выделения наступают вследствие повреждения сосудистой системы внутреннего слоя матки (эндометрия) в месте прикрепления эмбриона. На полноценное развитие беременности такое явление никак не влияет.
Может продолжаться от одного часа до нескольких дней.
Следующим признаком, предвещающим удачное прикрепление эмбриона, является повышение чувствительности сосков, болезненности груди при ее пальпации, увеличение их в объеме. Все это связано с тем, что с момента имплантации, молочные железы начинают готовиться организмом к вскармливанию новорожденного.
Изменения в молочных железах беременной происходят за счет изменения гормонального фона, в котором меняется уровень эстрогенов, прогестерона и лактогена. С самых первых дней кровоснабжение молочных желез значительно улучшается под воздействие гормональных изменений.
А увеличение объемов наступает в результате разрастания, которое происходит в тканях груди, в протоках и увеличение численности альвеол в дольках молочных желез.
Тест на беременность после эко до хгч
«Домашним» тест на беременность после ЭКО до ХГЧ можно провести с помощью обычного термометра для измерения температуры тела.
В случае наступления беременности базальная температура незначительно повышается. С большой вероятностью можно говорить о благополучном протоколе, если температура держится на протяжении 10 дней.
Этот процесс связан с ростом уровня прогестерона в крови беременной.
Болезненные ощущения внизу живота так же могут быть одним из первых признаков, оповещающих о наступлении беременности. Тянущая боль возникает в основном из-за того, что дни имплантации после пересадки могут совпадать с днем наступления менструации, что может вызвать такие ощущения.
Имплантация эмбриона представляет собой процесс, при котором повреждается один из слоев матки, тем самым нарушая ее целостность. А это, в свою очередь, проявляется дискомфортными ощущениями в нижней области живота, где располагается матка. Рассмотрим болевые ощущения по дням до момента определения уровня ХГЧ.
Итак, в первый день после переноса может немного побаливать спина в области поясницы и слегка тянет живот. На второй день женщина может ощущать чувство тяжести внизу живота, легкое покалывание в области живота.
В течении третьих суток после пересадки ощущения в принципе не меняются, но могут усиливаться при ходьбе, возможно повышение температуры тела. На четвертые сутки болезненные ощущения могут исчезнуть, но не пугайтесь. Температура тела возможно еще держится.
С пятых суток по седьмые отмечается болезненность тянущего иногда спазматического характера, схожа с предменструальными болями. С наступлением восьмых суток может появиться выделения, так называемые имплантационные. Они обычно имеют вид кровяных вкраплений в выделяемой слизи.
Если у вас появляются сомнения и страх, то стоит обратиться к лечащему врачу. В случае, когда угрожает выкидыш, назначается дополнительная терапия. На девятые сутки можно провести пробный тест на беременность. Он может показать еле заметную бледно-розовую заветную вторую полоску. Но это признак возможен не во всех случаях.
К десятым суткам и на протяжении одиннадцатого дня болезненность в области поясницы может усиливаться. Болезненность внизу живота пока не исчезает. С двенадцатого по четырнадцатый день характерная боль может стихать, тест может показать уже немного проявляющуюся вторую полоску. Но как уже говорилось, такое бывает не во всех случаях беременности после ЭКО.Еще одним из признаков наступления беременности может быть быстрая утомляемость, сонливость и частая смена веселого игривого настроения до полнейшей апатии, переходящей в агрессию. Чрезмерная плаксивость и сентиментальность. Все это гормональные признаки беременности при ЭКО до сдачи ХГЧ.
К ним же можно отнести более частое мочеиспускание в сравнении с днями до пересадки эмбриона. Это наступает в результате усиления кровообращения в органах мочеполовой системы, в том числе и почках. Это приводит к большему количеству мочи. По причине роста прогестерона в крови.
С его участием происходит расширение сосудов, что приводит к снижению артериального давления. И как следствие женщина чувствует головокружение, в некоторых случаях бывают обмороки.
Все эти признаки беременности после ЭКО до ХГЧ являются относительными и все-таки требуют более точного подтверждения в виде анализа на ХГЧ и УЗИ диагностика.
Определение уровня ХГЧ в сыворотке крови женщины проводившей ЭКО по ОМС, входит в общую сумму выделенную государством. ЭКО по ОМС проводится с помощью оплаты из бюджета государственной казны. И поэтому женщины участвующие в этой программе проводят все анализы не за свой счет.
Что ж в заключении хотелось бы сказать, что не стоит зацикливаться на своих ощущениях, чувствуйте себя уверенно и верьте в то, что совсем скоро вы встретитесь со своим счастьем.
Источник: https://registr-eco.ru/temyi/chto-takoe-eco-ekstrakorporalnoe-oplodotvorenie/priznaki-beremennosti-pri-eko-do-sdachi-xgch.html
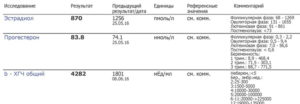
Уровень ХГЧ после выполнения ЭКО

ХГЧ либо хорионический гонадотропин человека является гормоном, синтезируемым плацентой эмбриона в процессе беременности. Сам процесс синтеза происходит по прошествии 3-4 часов после оплодотворения.
Далее концентрация гормона неуклонно увеличивается и достигает максимальных показателей к 11 неделе, затем начинает снижаться.
Когда содержание ХГЧ в кровотоке понижается либо отмечается замедленный рост, возможно предположить неразвивающуюся либо внематочную беременность, угрозу выкидыша.
Для чего нужно знать ХГЧ
Эффективность эко определяется только по прошествии определенного промежутка времени после пересадки эмбрионов.
В этих целях проводят тест на концентрацию гормонов хорионического гонадотропина, точно указывающий на присутствие либо отсутствие беременности.
Чтобы правильно оценить показания необходимо опираться на достоверные сведения, для этого врачи разработали таблицу хгч по дням после проведения эко. Помимо этого, она дает возможность осуществлять контроль за формированием эмбриона.
Что такое ХГЧ
Хорионический гонадотропин является гормоном, продуцируемым после оплодотворения. Его производит оболочка эмбриона, появляющаяся на предварительных этапах плодоношения и предназначена в целях защиты. Он синтезируется оплодотворенной яйцеклеткой.
После продвижения в матку она имплантируется в эндометрий. Приблизительно к 13 неделе хорион превратится в плаценту, которая обеспечивает жизнедеятельность эмбриона.
Концентрация гормона существенно увеличивается спустя 14 дней после оплодотворения, ХГЧ после ЭКО сдают на 12 либо 14 сутки.
Когда процедура оплодотворения прошла успешно гормон хорионического гонадотропина растет. Спустя 14 суток наблюдаются резкие изменения. Подобное заметно при проведении специфических тестов. Когда они покажут, что ХГЧ после ЭКО превышает показатели нормы, это сигнализирует о том, что оплодотворение удалось.В протоколе ЭКО беременность посредством хорионического гонадотропина определяется на 2 неделе. Часто специалисты говорят о том, что его необходимо делать после пересадки по прошествии 2-3 суток.
Показатели гормона должны быть под контролем в течение всего периода беременности. Благодаря им можно установить, здоров ли плод либо у него сформировались патологические процессы.
Отклонения хорионического гонадотропина могут сигнализировать о том, что появился риск выкидыша.
Читать также Болит живот после ЭКО
Когда анализ показывает концентрацию гормона выше нормальных показателей, то начинается пузырный занос. Это хромосомная болезнь эмбриона. Помимо того, внезапный скачок ХГЧ свидетельствует о развитии многоплодной беременности.
Когда значения концентрации ХГЧ во 2 триместре понижаются быстрее нормы, то подобное свидетельствует о том, что довольно быстро стареет плацента. Хорионический гонадотропин при ЭКО крайне важен для надлежащего формирования плода.
- На предварительной стадии происходит стимулирование производства прогестеронов и эстрогенов, которые воздействуют на трофобласт.
- Предотвращается исчезновение либо раннее истощение желтого тела.
- Происходит подавление «агрессивного» материнского иммунитета, способного вызвать отслаивание плода либо замирание беременности.
- Начинаются физиологические перемены внутри организма женщины.
- Происходит половая дифференциация.
Непосредственно благодаря данному гормону при ЭКО происходит развитие беременности. Данный гормон помогает «настроить» женский организм на надлежащее вынашивание плода и его развитие.
Как определять уровень ХГЧ при беременности
ХГЧ после ЭКО растет уже на 5 сутки. В основном максимального значения гормон достигает на 11 неделе. Далее он начинает плавно снижаться, но все же продолжает вырабатываться.
Специалисты в основном говорят о вероятности появления внематочной беременности либо остановки формирования эмбриона, когда содержание хорионического гонадотропина в процессе роста существенно снижается либо отсутствует его увеличение.
Кроме того подобные показания свидетельствуют об угрозе выкидыша. Проверить ХГЧ после ЭКО возможно 2 методами:
- посредством анализа крови;
- посредством тест-полоски и мочи.
2-ой метод считается наиболее простым. Тесты доступны для приобретения в аптеках. Они не дают значения хорионического гонадотропина, а лишь показывают 2 полосками, что концентрация гормона должна быть в урине выше нормальных показателей. Количественное значение ХГЧ, протекание беременности и формирование зародыша возможно установить лишь посредством анализа крови.
Данные анализы сдают постоянно, в частности в 1 триместре беременности. Во время сдачи анализов следует оповестить специалиста о терапии особыми гормональными средствами.
Крайне важно своевременно сдавать требуемые анализы на ХГЧ. В течение 1 триместра кровь на данный гормон сдается каждые 2-3 суток. Во 2 триместре частота проведения анализов снижается (1 раз в 14 дней). Однако при различных обстоятельствах каждая ситуация индивидуальна. В связи с этим необходимо в обязательном порядке соблюдать врачебные предписания.
Читать также Замершая беременность после ЭКО
Нормы ХГЧ при ЭКО беременности по неделям
Отслеживание прироста содержания ХГЧ после ЭКО требуется, чтобы контролировать протекание беременности. С учетом ее срока наблюдаются существенные перепады содержания гормона в кровотоке женщины.
Хорионический гонадотропин после беременности существенно колеблется каждый день и неделю.
Для определения срока гестации разработана специальная таблица, которая позволяет узнать после зачатия в неделях уровень хгч.
Если тщательно исследовать таблицу хгч после эко, то возможно установить, что максимальное увеличение наблюдается в первый триместр вынашивания плода.
Хорионический гонадотропин (иногда называют гормоном беременности) существенно повышается уже на первых днях после успешного оплодотворения. Наибольшие показатели наблюдаются к началу 2 триместра беременности, затем концентрация начинает плавно снижаться.После изучения таблицы, когда проведено экстракорпоральное оплодотворение после подсадки эмбрионов, специалист способен сделать следующие выводы:
Когда содержание гормона беременности значительно меньше нормы, то оплодотворение не состоялось. Подобное также свидетельствует о просчетах в установлении сроков, потому часто назначают повторный тест.
Во время пограничных показателей специалист может выявить внематочную беременность. Пониженное содержание гормона отмечается при плацентарной недостаточности и в той ситуации, когда есть вероятность выкидыша.
Увеличение гормона беременности, в частности на начальной стадии, наблюдается при определенных сложностях со здоровьем. Когда ХГЧ увеличивается на 4 месяце, возможно предполагать о присутствии генетических нарушений у зародыша.
Нужно сказать, что данная таблица предполагает ориентировочные сведения. Жестких рамок концентрации ХГЧ в кровотоке у женщин в положении нет. Потому уровень данного гормона у беременных на одном сроке, способен разниться и существенно. Такая таблица станет только ориентиром, поскольку сведения меняются с учетом личных особенностей беременной.
Про рост ХГЧ во время криопротокола
Для большинства криопротокол является подсадкой эмбрионов в замороженном виде. Однако его осуществление допустимо лишь при определенных обстоятельствах. Нередко используется комбинация криопротокола с пересадкой «свежих» эмбрионов. Показатели ХГЧ после эко начинают неуклонно расти.
Читать также Признаки беременности после ЭКО
Посредством препаратов регулируются и контролируются все гормональные изменения в мочеполовой системе. С учетом используемых медикаментов блокируется производство организмом собственных половых гормонов в полной мере либо частично. Чтобы прекратить продуцирование гонадотропинов назначаются инъекции агонистов ГнРГ.
ЭКО криопротокол является альтернативным вариантам обычным схемам. Он назначается не всем, характеризуется высокой ценой, а также дает возможность врачам предотвратить опасные последствия. ХГЧ после эко растет и увеличивает шансы на рождение здорового малыша.
Хгч выше или ниже нормы
ХГЧ помогает осуществлять контроль наступления зачатия и всего периода беременности. Когда полученные показатели данного гормона имеют небольшое отклонение от нормальных сведений, то опасность отсутствует. Когда разница между показателями большая, то имеют место опасные нарушения у беременной и у зародыша.
К увеличению концентрации ХГЧ преимущественно ведут:
- сбой функционирования хромосом;
- терапия медикаментозными средствами, включающими гестагены;
- трофобластические новообразования;
- эндокринные расстройства;
- многоплодная беременность.
Отклонение от нормы данных ХГЧ во всех случаях свидетельствует о болезни зародыша либо о том, что беременность проходит ненадлежащим образом.
Низкий уровень хгч на этапе беременности после эко наблюдается во время:
- замирания беременности;
- ненадлежащим образом установленном сроке беременности;
- смерти зародыша в середине или конце вынашивания;
- когда повысилась угроза выкидыша показатели понижаются вдвое и больше.
- задержек формирования плода;
- перенашивании.
Наблюдение за содержанием ХГЧ при эко позволяет избежать угрозы выкидыша. Требуется отслеживать снижение либо повышение гонадотропина по дням.
Хгч при многоплодной беременности после эко
При вынашивании больше одного плода концентрация ХГЧ после проведения эко по дням увеличивается согласно числу эмбрионов.
гормона при двойне после подсадки выше, чем при одноплодной беременности. Подобное сопряжено с тем, что продуцирование ХГЧ происходит несколькими плацентами. На данном этапе количественно показатели будут выше в несколько раз и составят при первичной диагностике 350 – 400 мМЕ/л. Затем данные будут сходными, как в период одноплодной беременности.
Концентрация хгч после пересадки эмбрионов станет важным этапом протокола эко. Динамика формирования содержания ХГЧ способна подтвердить соответствующее протекание плодоношения. А вместе с ней, повышается шанс на рождение здорового малыша.
Источник: https://childeco.ru/posle-eko/uroven-xgch.html


