При беременности неоднородная плацента
Причины утолщения плаценты при беременности. Лечение утолщения плаценты при беременности. Чем грозит утолщение плаценты
Процедуру планового УЗИ будущая мама ждет с замиранием сердца — что скажет ей врач? К сожалению, некоторые женщины узнают тревожные новости. К таким относится диагноз «утолщение плаценты при беременности».
Патологическое состояние угрожает нормальному развитию плода и сулит серьезные осложнения во время родов. Неблагоприятный прогноз заболевания можно исправить своевременным лечением.
О признаках, лечении и профилактике отклонения поговорим в статье.
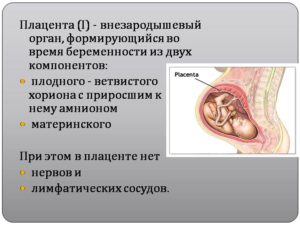
Плацента (детское место) — это специфический орган, который формируется в женском организме в период зарождения новой жизни. Он отличается сложнейшей структурой, благодаря чему кровеносные системы матери и плода существуют независимо друг от друга.
Зарождение плаценты начинается одновременно с имплантацией плодного яйца в стенку матки. Через некоторое время детское место берет на себя работу по обеспечению ребенка полезными для роста веществами и кислородом.
Кроме того, плацента защищает будущего человека от всевозможных инфекционных заболеваний.
Полноценным органом плацента становится, когда беременность достигает 16 недель, и продолжает увеличиваться в размерах до 37 недели (если отсутствуют патологии).
Первое УЗИ для изучения параметров и оценки состояния плаценты назначают на 20 неделе беременности. По мере приближения родов детское место истончается.Этот процесс также протекает в соответствии с установленными нормами, которые зависят от срока беременности.
Утолщение плаценты при беременности: что происходит в организме женщины
Об утолщении, или гиперплазии плаценты говорят, когда происходит чрезмерное утолщение органа. Это, несомненно, отклонение от нормы и оно требует оперативного лечения в условиях стационара.
Из-за слишком толстых стенок детского места затрудняется питание плода и значительно сокращаются порции кислорода, которые малыш должен регулярно получать. Нарушается и выделительная функция.
Патологию диагностируют на сроке 20 недель или позже.
Последствия утолщения плаценты у беременной женщины
Слишком поздно диагностированная гиперплазия и, соответственно, ее несвоевременное лечение грозит серьезными осложнениями. Так как плацента является общим органом для мамы и малыша, неизбежно пострадают оба.
Осложнения при утолщении плаценты у плода
Последствия гиперплазии для ребенка очень тяжелые:
- дефицит кислорода и питательных веществ;
- умеренная форма отклонения допускает естественное появление ребенка на свет, в то время как ярко выраженная гиперплазия вынуждает врачей провести роды через кесарево сечение, поскольку малыш сильно ослаблен и родиться самостоятельно не сможет;
- задержка внутриутробного роста и развития;
- недостаточный вес и гипоксия при рождении;
- гипертрофия органов при рождении;
- если гиперплазия сопровождалась маловодием, велика угроза искривления костей скелета и сращения частей тела;
- вероятность развития осложнений после утолщения плаценты сохраняется для ребенка в течение первого года жизни;
- если своевременного лечения гиперплазии не последует, ребенок погибает в утробе матери.
Осложнения при утолщении плаценты для матери
Аномальное состояние плаценты отразится и на течении беременности, что доставит сильные неудобства женщине:
- развитие вследствие утолщения плаценты фетоплацентарной недостаточности, что является серьезным препятствием для нормального родоразрешения;
- гиперплазия в сочетании с многоводием становится причиной подтекания амниотической жидкости или преждевременных родов;
- большая вероятность кесарева сечения.
К счастью, утолщение плаценты при беременности считается не критическим состоянием, хотя врачи и не отрицают его опасность. Возможности современной медицины позволяют в 90% случаев не допустить развития осложнений ни во время родов, ни после них. Чем раньше начато лечение, тем положительнее прогноз болезни.
Причины утолщения плаценты при беременности
Факт существования такой аномалии медики объясняют множеством причин. Их можно поделить на внешние и внутренние факторы. Укажем самые распространенные:
- анемия в запущенной стадии;
- сахарный диабет (в этом случае развивается диффузное утолщение плаценты, когда она разрастается настолько, что покрывает почти всю внутреннюю поверхность матки);
- наличие резус-конфликта между женщиной и плодом;
- водянка плода;
- заболевания половых органов инфекционного характера (хламидиоз, сифилис, микоплазмоз);
- гестоз на позднем сроке беременности;
- мутации на почве генетики.
О причинах развития гиперплазии должна быть осведомлена каждая будущая мама, поскольку все они лежат в основе ее профилактики. Однако если утолщение все-таки сформировалось, большое значение имеет его своевременная диагностика.
Признаки утолщения плаценты при беременности
Самая главная опасность гиперплазии заключается в отсутствии видимых признаков патологии. Это означает, что будущая мама при наличии такого заболевания будет чувствовать себя хорошо и ничего не заподозрит.
О заболевании становится известно при плановом проведении процедуры УЗИ. Выделим такие характерные признаки патологии, которые диагност видит на мониторе аппарата УЗИ:
- чрезмерно расширенное пространство между ворсинками плаценты на сроке 18 — 30 недель;
- резкое изменение активности движений ребенка: интенсивные шевеления в несколько мгновений становятся плавными, замедленными;
- приглушенное биение сердца ребенка и изменение активности сердечных сокращений (тахикардия сменяется брадикардией);
- слишком большой объем околоплодных вод;
- повышенное содержание сахара в крови у матери, больной сахарным диабетом беременных.
Утолщение плаценты при беременности: норма и патология
Для каждого периода беременности есть определенные нормы размеров плаценты, на которые всегда ориентируется врач при ведении беременности каждой своей пациентки. Однажды установленные нормальные показатели помогают специалистам подтверждать или опровергать диагноз гиперплазии. С этой информацией не помешает ознакомиться и будущим мамам, чтобы не волноваться понапрасну:
- 20 недель беременности — нормальная толщина детского места колеблется в пределах 20 мм;
- 25 недель — 25 мм;
- 33 недели — 33 мм;
- 37 недель — нормальное утолщение плаценты достигает своего предела и составляет 37 мм.
Если личные показатели у беременной такие же — переживать не о чем. При наличии отклонений нужно не паниковать, а собираться в стационар. Доверившись врачам, женщина повышает свои шансы на успешное рождение здорового ребенка.
Лечение утолщения плаценты у беременных
Врачебное вмешательство в патологический процесс разрастания детского места преследует две цели — добиться нормализации кровообращения в плаценте и устранить первопричину заболевания.
Будущей маме назначают курс лечения лекарственными препаратами, а также рекомендуют ей делать все, чтобы обеспечить максимально комфортное внутриутробное развитие малыша.
Примерный курс комплексной терапии гиперплазии выглядит так:
- Разнообразное здоровое питание.
- Постоянный отдых.
- Мероприятия по устранению фактора, который послужил толчком для утолщения плаценты.
- Эмбриональное переливание крови, если присутствует резус-конфликт.
- Прием железосодержащих препаратов в сочетании с аскорбиновой кислотой (Гемоферона, Актифферина, Феррокомплекса)
- Прием лекарств, которые помогают восстановить нормальное кровообращение в детском месте (Актовегина, Трентала, Дипиридамола).
- Прием поливитаминных комплексов, антикоагулянтов и эссенциальных фосфолипидов.
Зачастую лечение проходит успешно и самые страшные опасения взволнованной будущей мамы не подтверждаются. Однако если патология была обнаружена слишком поздно и до родов осталось немного времени, даже самое оперативное лечение не сможет предотвратить развитие осложнений при появлении малыша на свет.
Утолщение плаценты при беременности: как предотвратить осложнение патологии
Если УЗИ на 20 неделе беременности натолкнуло врача на мысли о гиперплазии детского места, панику будущей маме нужно отставить. Специалист непременно назначит ей соответствующее лечение, а также проинструктирует по поводу профилактических мероприятий, чтобы не допустить развития осложнений заболевания.
Чтобы поспособствовать своему скорейшему выздоровлению, от беременной не требуется ничего сверхъестественного. Достаточно:
- регулярно гулять подальше от мест оживленного автомобильного движения. В идеале нужно почаще выбираться в лес;
- не пить алкогольные напитки и навсегда позабыть о курении, если такая привычка имеется;
- питаться качественной полезной пищей;
- избегать мест большого скопления людей, чтобы не заболеть ОРВИ;
- следить за массой тела;
- регулярно принимать витамины;
- своевременно сдавать плановые анализы, чтобы не «проглядеть» анемию;
- не пропускать плановых посещений женской консультации.
Если детское место развивается неправильно и причина этого уже найдена, дело осталось за малым — врач составляет программу лечения с учетом срока беременности с целью улучшить метаболизм и помочь плоду расти в сложившихся условиях. Главное, не упустить ценного времени, тогда у малыша будут все шансы родиться здоровеньким даже при таком неблагоприятном диагнозе.
Источник: https://beremennuyu.ru/prichiny-utolshheniya-placenty-pri-beremennosti-lechenie-utolshheniya-placenty-pri-beremennosti-chem-grozit-utolshhenie-placenty
Неоднородная структура плаценты
Плацента – важный орган женского организма, который способствует транспортировке питательных веществ плоду и обеспечивает достаточным количеством кислорода. Итоговое формирование органа происходит на 6 неделе беременности, поэтому неоднородная структура плаценты не должна беспокоить маму.
Нормы и отклонения
Что значит неоднородная структура плаценты? В процессе вынашивания ребенка плацента меняет структуру и характеризуется степенью зрелости на определенном сроке. Бывает и такое, что вторая стадия зрелости наступает раньше 34 недели. Это не свидетельствует о беспокойном развитии беременности.
Структура. Состояние органа прослеживается отчетливо на 12 неделе. Однородная структура плаценты характеризуется гладким хоральным покрытием. Показатель относится к нулевой степени и свидетельствует о гомогенности.
Толщина. С помощью ультразвукового обследования определяется толщина органа. До 32 недель она увеличивается и в норме составляет не более 30 мм. Стремительное утолщение или наоборот уменьшение свидетельствует о процессе преждевременного старения органа. Причинами являются: не соответствие резус-фактора, развитие инфекционного заболевания, сахарный диабет женщины.
Показателями неоднородности могут быть включения различной природы, участки эхонегативного состояния. Они свидетельствуют о нарушении в функционировании плацентарного органа. Неоднородная плацента с гиперэхогенными включениями говорит о серьезных нарушениях, которые влияют на развитие ребенка.
При осмотре уделяют большое внимание толщине плаценты на 20 неделе беременности. Нормальный показатель составляет от 1,5 см до 5 см. Если плацентарный орган тонкий и составляет менее 1,5 см, то существует риск недоразвитости плода. Но это явление встречается достаточно редко.
Диагностика
Процедура УЗИ – важный этап контроля состояния организма в период беременности. Диагностика позволяет обнаружить формирование и скопление кальцинатов, опухолей и угрозу отслоения.
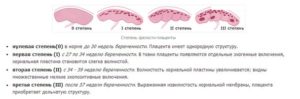
Степени неоднородности:
- 1 степень. Однородность заметно утрачивается. Появляются характерные изменения в структуре;
- 2 степень. Формирование участков, похожие на запятую;
- 3 степень. Значительно усиливается процесс отложения солей на мертвых частях тканей. Происходит кальцификация.
В процессе прохождения УЗИ, с точностью до миллиметра, определяется место крепления плаценты в матке. Начиная с 10 недели, врач фиксирует факт расположения плода. Третья по счету процедура осмотра показывает этап развития ребенка и выявляет начальные патологии.
Метод ультразвукового обследования позволяет выявить не только изменения эмбрионального органа, но и определить толщину, точное расположение, стадию зрелости. Так как итоговое развитие складывается на 16 недели вынашивания, то вплоть до 8 месяца структура не должна меняться.
Практика проведения осмотра УЗИ включает случаи расширения межворсинчатого пространства. МВП – пространство в эмбриональном органе, где происходит метаболизм между матерью и плодом. По мере роста ребенка объем потребляемых питательных веществ увеличивается.
Своевременная диагностика позволяет обнаружить кальцинаты на мертвых тканях. Это обычное явление, связанное с естественным старением эмбрионального органа. Врач держит под контролем объем формирования солей.
После 33 недели вынашивания количество кальцинатов может резко увеличиться. Скорость роста и развития ребенка должна соответствовать степени изношенности плаценты. Только в этом случае беспокоиться не стоит.
Причины и симптомы
Основными причинами неоднородности плаценты могут быть инфекционные болезни, даже те что были ранее, либо негативные последствия употребления алкоголя в большом количестве и курение.
Это приводит к нарушению притока крови от матери до ребенка. Наступает кислородное голодание плода или замирание процесса беременности. Яркий симптом – изменение в шевелении ребенка внутри.
Отказ от курения и алкоголя снижает риск возникновения дефекта плаценты
Если изменения, происходящие в строении, обнаруживаются врачом на 30 неделе, этот факт является нормой в развитии. Главное условие – отсутствие серьезных отклонений у плода.
Причины неоднородности, это чаще всего совокупность неправильных действий матери, включая нервные переживания. Чем комфортнее, спокойнее будет матери, тем лучше самочувствие будущего младенца.Психоэмоциональное состояние определяет состояние женского организма.
Следует воздерживаться от контактов с больными людьми, так как можно заразиться инфекционным заболеванием. А это ещё один негативный фактор ведущий к неправильному развитию структуры.
20 — 27 неделя. Неоднородная структура плаценты в 20 недель – распространённое явление среди мам. В случае негативного изменения состояния органа, процедура УЗИ сразу сообщит о начальной стадии патологии. Плацента может оставаться неоднородной до 27 недели, после достигнутого срока она нормализуется. Не стоит впадать в панику, каждый индивидуальный организм со своими особенностями развития.
30-32 неделя. По достижению срока в 30 недель структура органа должна стать однородной. Если на сроке 30-32 недели структура остается неоднородной, то это свидетельствует о наличии патологии в женском организме. Неоднородная плацента на 32 неделе говорит о серьезной патологии, протекающей в организме.
Лечение и роды
Полное восстановление однородности с помощью лекарств невозможно. Отсутствие стресса и беспокойств оказывает благоприятное воздействие на весь период беременности.
Неоднородная плацента при беременности напрямую связана с гипоплазией и гиперплазией. Врач назначает прием лекарственных препаратов для улучшения тонуса матки, кровообращения и надлежащей доставки кислорода плоду. Как дополнительный метод – здоровый образ жизни и отказ от вредных привычек. Прохождение УЗИ до наступления срока родов также необходимый аспект контроля состояния здоровья.
Лечение неоднородности плаценты:
- исключение стрессов и депрессии;
- снижение тонуса, гипоксии;
- терапия заболеваний: гипоплазии и гиперплазии;
- родоразрешение.
Женщине следует строго соблюдать рекомендации врача и принимать лекарственные препараты, если они были назначены. Контроль за развитием плода должен проходить на всех этапах вынашивания. Если соблюдать правила и вести здоровый образ жизни, то опасаться за будущего ребёнка и роды не стоит.
Тактика ведения родов при плацентарной недостаточности назначается лечащим врачом исходя из состояния организма женщины. Преждевременное старение плацентарного органа – ненормальный показатель, который внушает опасения даже врачу. При правильном лечении проблема исправима.
Кальцинаты
Кальцинаты – солевые образования, которые откладываются на участках отмерших тканях органа. Плацентарный орган содержит множественные кровеносные сосуды. По ним происходит транспортировка жизненноважных веществ к будущему ребенку. В случае спазма сосуда или выхода из строя, приводит к отмиранию участка. На мертвых участках ткани образуются кальциевые солевые отложения.
К отложению кальцинатов в плаценте могут привести:
- патологический процесс матки;
- анемия в тяжелой стадии;
- гестоз и его проявления;
- инфекция и болезни хронического характера;
- болезни, полученные половым путем;
- вредные привычки.
Для того чтобы беременность протекала положительно, требуется периодическое прохождение осмотра у врача. Современным способом наблюдения процесса выступает ультразвуковой метод, то есть УЗИ. С его помощью выявляется патология на ранних сроках и обнаружение кальцинатов на участках.
Симптомы. В случае единичного отложения кальцинатов, женщина не почувствует дискомфорта. Это не навредит будущему ребенку. Если на отмерших тканях формируются множественные очаги солевых отложений, это серьезно вредит плоду.
При сильном явлении женщина замечает изменение характера поведения ребёнка внутри. Он становится слишком активным или наоборот затихает. Нарушенная работа приводит к невыполнению надлежащих функций жизнеобеспечения. Ребенок не дополучает кислород.
В тяжелых случаях наступает гибель плода внутри женского организма.
Лечение. Полностью удалить солевые отложения внутри организма невозможно. Для начала врач устанавливает конкретную причину появления солей и пытается ликвидировать возможность рецидива. Если соли были замечены на позднем периоде беременности, а их количество мало, то назначаются периодические обследования роженицы.
Врач контролирует ситуацию с помощью УЗИ, наблюдает за неоднородной плацентой с кальцинатами. Осмотр выявляет большое количество очагов солей, но при этом функционирование плацентарного органа может проходить без нарушений.
Если плод продолжает получать необходимые жизненные вещества, то прием терапевтических препаратов не требуется.
Осложнения. В случае выявления нарушения функций, если страдает плод от того что недополучает кислород и питание, врач назначает соответствующее лечение. Оно включает прием лекарственных препаратов, которые нормализуют кровообращение, а также витамины. Дополнительными лекарственными средствами в лечении являются стимуляторы метаболического процесса.
Требуется пристальное наблюдение за структурой плаценты во время беременности. Также не стоит забывать про нормальное, комфортное развитие плода внутри организма матери. По его поведению, самочувствию делаются выводы о нормальном процессе вынашивания.Источник: https://rozhau.ru/podgotovka/neodnorodnaya-struktura-placenty/
При беременности неоднородная плацента
От состояния плаценты сильно зависит то, как будет протекать беременность и роды. Она же ответственна за снабжение плода питательными веществами, кислородом. Поэтому врачи регулярно обследуют этот орган, чтобы вовремя выявить возможные его аномалии.
Для этого применяют ультразвуковую диагностику. С ее помощью врачи определяют расположение детского места, его толщину, степень зрелости. В итоге немало женщин, ожидающих малыша, узнают о том, что их структура плаценты неоднородна.
Стоит ли беспокоиться
- Чаще всего первой реакцией на такое заключение является замешательство и опасения, что это скверно скажется на состоянии ребенка. Ведь именно детское место защищает его от различных инфекций, вырабатывает гормоны, необходимые для его роста и развития. Без нее доступ кислорода в кровь плода будет невозможен. Однако волноваться не надо – в ряде случаев неоднородная плацента считается вполне нормальной.
- Этот орган окончательно формируется к 16 неделе беременности. Вплоть до 30 недели ее структура не меняется. Если в этот период врач обнаружит в ней какие-то включения, эхонегативные участки, это может быть поводом для серьезного беспокойства. В этом случае неоднородная структура плаценты нередко свидетельствует о нарушении ее нормального функционирования.
При их наличии неоднородная плацента может привести к серьезным последствиям для плода. Нередко из-за всевозможных образований в ней нарушается кровоток между матерью и ребенком. Когда эмбрион начинает получать меньше кислорода, его развитие замедляется. Гипоксия может спровоцировать даже замирание беременности.
По их результатам маме будущего малыша нередко назначают курс лечения. В особо тяжелых ситуациях он проходит под наблюдением врача в стационаре.
Причем полностью изменить неоднородную плаценту невозможно. Но препараты, улучшающие кровообращение, нормализующие приток кислорода к тканям и снимающие тонус матки, просто необходимы. Так что слушайтесь своего лечащего врача, меньше беспокойтесь и больше отдыхайте. И всегда следите за своим здоровьем, по возможности избегая инфекций, как до беременности, так и во время нее.
Что же произошло?
Неоднородная структура плаценты после 27-ой недели беременности является нормой. Главное, как функционирует плацента. Здравствуйте. Это показание к тщательному наблюдению беременности. В этом случае неоднородная структура плаценты нередко свидетельствует о нарушении ее нормального функционирования.
Плацента является ценнейшим органом женского организма во время беременности. Этот метод позволяет своевременно обнаружить какие-либо отклонения в развитии эмбрионального органа. С помощью УЗИ доктора определяют степень зрелости плаценты, ее структуру, местоположение, толщину.
В большинстве случаев неоднородная структура эмбрионального органа не должна быть поводом для беспокойства, т.к. является нормой. Окончательное формирование плаценты приходится на 16 неделю беременности, после чего вплоть до тридцатой недели ее структура должна находиться неизменной.
Структура плаценты с расширением МВП (межворсинчатые пространства). МВП называется место в эмбриональном органе, где между роженицей и плодом происходит обмен веществ. С развитием беременности ребенок требует все больше питательных веществ для своего роста и поддержки функций жизнедеятельности.
Как правило, кальцинаты выявляют в плаценте после 33 недели беременности (в 50% случаев). На более поздних сроках (после 37 недели) наличие кальцинатов не представляют какой-либо угрозы для беременности, т.к.
это связанно с естественным старением плаценты.
23 недели сделали контрольное УЗИ, ребенок развивается по сроку, НО — единичные кальцинаты (угрожаемая по ХПН) и (что вообще повергло в ужас) — две петли пуповины в проекции шейной борозды.
Ребенок соответствует сроку, значит, плацента справляется со своими функциями. Этот вывод всего лишь восклицательный знак рядом с вашей беременностью. Здравствуйте. 3 ст. степень зрелости плаценты до срока доношенной беременности по старым, традиционным данным рассматривали, как настораживающий признак.
Здравствуйте. У меня срок 32-33 недели. Структура плаценты увеличена до 35-40 мм,структура не однородная с гипер эхогенными включениями,степень зрелости вторая. Ставят угрозу преждевременных родов и перезревание плаценты.
Скажите чем опасны такие показания и что делать в моей ситуации? Добрый день! Пожалуйста, подскажите, была на узи на сроке 12.2 и 12.5 дней.на 1м узи написали все показатели в норме, а на 2м все в норме, кроме структуры хориона.
Может ли структура измениться в дальнейшем в лучшую сторону? Я переболела орви на сроке 6-7 недель. Здравствуйте. Лечить любые изменения хориона ли, плаценты ли нельзя. Добрый день! Первый скриннинг на сроке 13 недель показал изменение структуры хориона в одной трети. Была отслойка на сроке 6 недель, может ли это быть последствием?
Неоднородная плацента — опасно ли?
Сейчас малыш растет в соответствии со сроком. Добрый день! у меня 33 недели беременности. Здравствуйте. Нужно носить беременность до тех пор, пока состояние малыша компенсировано. Компенсаторные возможности плаценты велики. Спасибо! В том то и дело что эту однородность уже не вылечишь ничем, а капать актовегин и прочие препараты боязно.
Поиск вопросов и ответов
Врач УЗИ поставил врожденный порок развития: пиелоэктазия обеих почек плода до 6мм. срок по фетометрии 21,5 неделя.мочевой пузырь осмотрен. Выявить их стараются при УЗИ в 18 — 21 нед и во время третьего УЗИ — в 32 нед. У вас не очень выраженная пиелоэктазия.
Причины неоднородности
Здравствуйте. В таком сроке положение плода еще неустойчивое, это норма, не волнуйтесь.
Что касается неоднородности плаценты… Если ребенок соответствует сроку, вод нормальное к-во, позже будут определять вам кровоток… Она может «выглядеть» плохо на УЗИ и справляться со своими задачами (ребенок не отстает в развитии, доплер нормальный, после 30 нед КТГ в порядке…). Доброй ночи! Сегодня сделала УЗИ . У меня срок 35 недель 4 дня. Ребенок соответствует 35 неделям.
Толщина плаценты 40 мм. Написано , что нормальная . Насторожило то , что структура плаценты неоднородная, гиперэхогенные включения.
Дело в том, что в 31,5 недель при УЗИ поставили тазовое предлежание ножное ( до 30 недель ребенок был в головном ) и тенденцию к маловодию. Вообщем мне стало от этих лекарств плохо в конечном итоге.
Началась почечная колика правой почки. Побежала делать платное УЗИ почек, нашли камушек 3-4 мм. И моча темная периодически.
Интересное: Отхождение вод как вызвать
Здравствуйте! У меня срок 23-24 недели, поставили неоднородную структуру плаценты за счет наличия единичных кальцинатов. Однако волноваться не надо – в ряде случаев неоднородная плацента считается вполне нормальной.
Неоднородная структура плаценты
Нормальное развитие беременности и течение самих родов во многом зависит от того, в каком состоянии находится плацента. Именно она ответственна за питание малыша и снабжение его кислородом. Поэтому за этим органом врачи ведут наблюдение на протяжении всей беременности.
Регулярное проведение УЗИ позволит вовремя выявить те или иные отклонения и предпринять соответствующие меры. В ходе исследования определяется местоположение детского места, степень его зрелости, толщина плаценты, структура.
И если женщине говорят, что наблюдается неоднородная структура плаценты, это, естественно, вызывает тревогу и беспокойство. И это неудивительно, ведь плацента помимо питания и дыхания, выполняет роль защитника от инфекций, поставщика необходимых гормонов и транспортировщика продуктов жизнедеятельности ребенка в утробе матери.
Отчего бывает неоднородная плацента?
Не всегда неоднородность плаценты является поводом для беспокойства. В ряде случаев такое ее состояние считается нормой. Плацента окончательно формируется к 16 неделе. И после этого до 30 недели структура плаценты не должна меняться. И беспокоиться нужно, если именно в этот период врач обнаруживает изменения в ее структуре.
Поводом для обеспокоенности выступает структура плаценты повышенной эхогенности и обнаружение в ней различных включений. В этом случае неоднородная структура органа говорит о нарушении ее нормального функционирования.
Причиной этих нарушений могут быть инфекции, присутствующие в организме женщины. Негативно влияют на развитие плаценты курение, алкоголь, анемия и некоторые другие факторы.
В результате неоднородности плаценты может нарушиться кровоток между матерью и ребенком, от чего пострадает последний.Вследствие гипоксии плода при беременности может замедлиться и даже полностью остановиться развитие плода.
Если же изменения в строении плаценты обнаружены после 30 недель, это означает, что все нормально и идет как положено. Иногда даже на 27 неделе изменения считаются нормой, если при этом нет никаких отклонений в развитии плода.
Встречается в заключениях УЗИ запись «структура плаценты с расширением МВП». МВП – это межворсинчатые пространства, место в плаценте, где происходит обмен веществ между кровью матери и ребенка.
Расширение этих пространств связано с необходимостью увеличения площади обмена. Существует несколько вариантов расширения МВП, но все они не связаны с развитием фетоплацентарной недостаточности.
При таком диагнозе нет необходимости в дополнительных исследованиях.
Неоднородная структура плаценты с кальцинатами – еще один вариант нарушения структуры плаценты. При этом опасность представляют не кальцинаты как таковые, а их наличие. Они мешают плаценте выполнять свои функции в полной мере.
Структура плаценты с мелкими кальцинатами на поздних сроках беременности не является поводом для беспокойства. Это скорей говорит о старении плаценты, что после 37 недели является вполне нормальным явлением. В 50% случаев после 33 недели в плаценте обнаруживаются кальцинаты.
Степень зрелости плаценты и ее структура
Плацента хорошо видна на УЗИ, начиная с 12 недели. В этот период ее эхогенность схожа с эхогенностью миометрия. На степени зрелости 0 отмечается гомогенная структура плаценты, то есть однородная, ограниченная гладкой хориальной пластиной.
Уже на степени 1 структура плаценты теряет свою однородность, в ней появляются эхогенные включения. Структура плаценты 2-й степени отмечается появлением эхопозитивных участков в форме запятых. И степень 3 характеризуется усилением кальцификации плаценты.Источники: http://moya-vselennaya.com/neodnorodnaya-struktura-platsenty/http://izdalekatemin.ru/neodnorodnaya-placenta-opasno-li/http://womanadvice.ru/neodnorodnaya-struktura-placenty
Источник: https://rojaismelo.ru/zabolevaniya-detej/pri-beremennosti-neodnorodnaya-platsenta
Причины и лечение неоднородной структуры плаценты
Что значит неоднородная структура плаценты? В процессе вынашивания ребенка плацента меняет структуру и характеризуется степенью зрелости на определенном сроке. Бывает и такое, что вторая стадия зрелости наступает раньше 34 недели. Это не свидетельствует о беспокойном развитии беременности.
Структура. Состояние органа прослеживается отчетливо на 12 неделе. Однородная структура плаценты характеризуется гладким хоральным покрытием. Показатель относится к нулевой степени и свидетельствует о гомогенности.
Толщина. С помощью ультразвукового обследования определяется толщина органа. До 32 недель она увеличивается и в норме составляет не более 30 мм. Стремительное утолщение или наоборот уменьшение свидетельствует о процессе преждевременного старения органа. Причинами являются: не соответствие резус-фактора, развитие инфекционного заболевания, сахарный диабет женщины.
Показателями неоднородности могут быть включения различной природы, участки эхонегативного состояния. Они свидетельствуют о нарушении в функционировании плацентарного органа. Неоднородная плацента с гиперэхогенными включениями говорит о серьезных нарушениях, которые влияют на развитие ребенка.
При осмотре уделяют большое внимание толщине плаценты на 20 неделе беременности. Нормальный показатель составляет от 1,5 см до 5 см. Если плацентарный орган тонкий и составляет менее 1,5 см, то существует риск недоразвитости плода. Но это явление встречается достаточно редко.
Гипоплазия плаценты у будущей мамы
Плацента это эмбриональный орган, который формируется только в период беременности и служит для доставки к плоду необходимое количество кислорода и питательных веществ. С ее помощью происходит поддержка жизнедеятельности малыша в утробе матери и благополучное его развитие.
Рост плаценты продолжается в период всей беременности до тридцать седьмой недели, после чего она может незначительно уменьшиться в своих размерах.
В это время ее диаметр будет составлять примерно 180 мм, а толщина стенок плаценты будет около 30 мм, тогда как весить эмбриональный орган будет в пределах 600 грамм.
Снабжение плода всем необходимым для развития происходит с помощью пуповины (состоит из одной вены и двух артерий), которая соединяет его и плаценту.
Помимо обеспечения ребенка необходимыми веществами плацента выполняет также защитную функцию, оберегая малыша от всевозможных вирусов, инфекций, бактерий.
Однако, как и любой другой орган человеческого организма, плацента подвергается различным повреждениям, которые несут опасность для внутриутробного развития ребенка. Одним из таких нарушений является гипоплазия (уменьшение) плаценты.
Виды и причины гипоплазии плаценты
Гипоплазия плаценты указывает на несоответствие толщины «детского места» сроку беременности. Во время гипоплазии размеры плаценты становятся меньше, чем должны быть. Это способствует замедлению развития плода, что в свою очередь может привести к серьезным осложнениям во время родов. В медицине различают такие виды гипоплазии плаценты:
Причиной появления первичной гипоплазии плаценты является наличие у плода генетических отклонений. Стоит отметить, что этот вид заболевания встречается довольно редко, он практически не изучен учеными и не поддается лечению.
Вторичная гипоплазия явление более частой и происходит в результате недостаточного кровотока в сосудах эмбрионального органа, а также наличия у роженицы позднего токсикоза, атеросклероза или гипертонии, инфекционных заболеваний. Данный вид гипоплазии вполне излечим, если болезнь своевременно диагностировать.Стоит отметить, что в группу риска входят будущие мамы, которые в период беременности принимают наркотические средства, употребляют алкоголь или курят.
Что представляет собой плодный пузырь
Орган включает в себя плодные оболочки и плаценту, заполнен амниотической жидкостью, формируется сразу после того, как зародыш закрепляется в матке. На протяжении всей беременности он окружает и защищает развивающийся организм.
Внутренняя часть (амнион) расположена со стороны плода, состоит из эпителиальной и соединительной ткани. Амнион играет основную роль в выведении продуктов распада, секретирует и резорбцирует амниотическую жидкость.
Хорион – средняя оболочка, в которой находится большое количество кровеносных сосудов. С его помощью плод получает через кровь питательные вещества и кислород для дыхания. Трофобласт – один из составляющих гладкого хориона, продуцирующий гормон, сохраняющий беременность (хорионический гонадотропин).
Наружная оболочка органа называется децидуальной или базальной. Основная функция децидуальной оболочки – защитная, но еще она участвует в обмене жидкостей между матерью и ребенком, а в первые дни зародыша насыщает его питательными веществами.
Пролабирование плодного пузыря
При такой патологии, как истмико-цервикальная недостаточность, несвоевременное размягчение и расширение шейки матки, может произойти пролабирование плодного яйца, то есть выпирание плодных оболочек в шейку матки.
Это очень опасно преждевременными родами и выкидышем, поскольку давящий плод вместе с маткой, плацентой и амниотической жидкостью стимулируют цервикальный канал к его полному раскрытию и излитию околоплодных вод.
Еще одна опасность в том, что при возникновении воспалительного процесса во влагалище инфекция переходит на плодный пузырь.Причинами, приводящими к истмико-цервикальной недостаточности (ИЦН), обычно являются:
- избыток мужского гормона или нехватка прогестерона в женском организме;
- многоплодная беременность;
- рубцы на матке после пережитых ранее травм, абортов;
- пороки развития матки.
Диагностировать патологию самим очень сложно. Одним из симптомов может быть подтекание вод, но это уже будет говорить о наличии необратимого процесса, когда беременность очень сложно сохранить.
Чтобы не доводить до критического состояния, обязательно необходимо посещать все гинекологические осмотры и кабинеты УЗИ.
При малейших подозрениях на ИЦН (наличие факторов, способствующих развитию болезни, тяжесть и дискомфорт во влагалище, нижней части живота) обратитесь к врачу за помощью и регулярно проходите все обследования.
Источник: https://yazdorov.win/ginekologiya/prichiny-i-lechenie-neodnorodnoj-struktury-platsenty.html