Сердцебиение после переноса эмбрионов
Внутриутробное развитие эмбриона. Сроки появления и нормы сердечного ритма
Внутриутробное развитие эмбриона начинается с момента его прикрепления к стенке матке и длится до последних месяцев текущей беременности. Многих будущих мам интересует вопрос, когда начинает биться сердце у эмбриона? Поэтому далее следует подробное описание этой волнительной темы.
Врачи условно разделили период беременности на три важных стадии развития эмбриона:
- промежуток времени от начала оплодотворения яйцеклетки до момента прикрепления эмбриона к стенке в маточной полости. Далее, плод начинает питаться при помощи материнского организма;
- закладка и формирование самых важных органов и систем будущего человеческого организма. На этом сроке плод приобретает вид маленького человечка;
- усовершенствование и завершение всех основных процессов образования необходимых жизнедеятельных систем для самостоятельного существования малыша вне организма матери.
Визуализация эмбриона
Четвёртая неделя беременности считается тем периодом, когда при помощи контроля УЗИ можно увидеть наличие эмбриона в полости матки. Средняя длина составляет около 5 мм. После 7 недели можно отчётливо увидеть зародыш, который имеет очертания головы, конечностей и тела.
Проведение ультразвуковой диагностики на данном сроке является важным показателем маточной беременности, так как следует исключить наличие внематочного оплодотворения яйцеклетки. Данная патология чревата плохими и иногда непоправимыми последствиями! Специалист также подтвердить правильное развитие эмбриона и отсутствие нежелательных диагнозов.
Первичное появление сердцебиения у эмбриона
После осуществления оплодотворения и наступления беременности в организме женщины начинает развиваться маленький человечек. На первых порах зародыш потребляет необходимый кислород из организма матери.
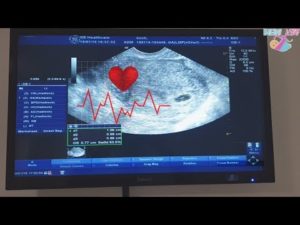
Первое сердцебиение плода можно услышать на сроке 5–6 неделя беременности, что составляет 22–30 акушерских дней с момента зачатия. Установление сердечного ритма говорит о начале формирования полноценной сердечно–сосудистой системы будущего человека. На первом этапе сердца плода является однокамерным и выполняет простейшие функции по перекачиванию крови.
На 6 неделе беременности сердечные сокращения эмбриона можно услышать при помощи ультразвукового датчика. При этом сердце становится двухкамерным и вплоть до 9 недели происходит образование всех, составляющих сердечной мышцы, а также кровеносных сосудов, способных переносить кислород.
К 12 неделе беременности образовывается основная структурность сердца, оно приобретает четырёхкамерность и имеет практически одинаковое строение по сравнению с полностью сформировавшимся взрослым органом. Далее, осуществляется усовершенствование органа и нарастание мышечной массы для полноценного функционирования.В этот период идёт закладка все жизнедеятельных систем человеческого организма, поэтому беременной женщине следует вести правильный и здоровый образ жизни. Наличие вредных факторов может повлиять на развитие сердечных патологий у плода.
Способы прослушивания сердечного ритма у плода
Прослушивание сердечного ритма можно начинать уже на первых порах его появления.
В зависимости от срока беременности и степени развитости плода выделяют несколько способов для прослушивания сердцебиения и установления частоты сердечных сокращений:
- ультразвуковая диагностика. При помощи высококачественного трансвагинального аппарата сердцебиение плода прослушивается уже на 5 неделе беременности. Исследование трансабдоминальным способом можно проводить после 8–9 недели беременности;
- применение ручного стетоскопа. Данную процедуру осуществляют на более поздних сроках беременности. Каждое посещение гинеколога должно сопровождаться прослушиванием сердечного ритма плода. Так как нормальные показатели свидетельствуют о благополучном течении беременности;
- распознавание сердечного стука в домашних условиях. Услышать сердцебиение плода без дополнительных приборов практически невозможно, так как его заглушаю основные процессы жизнедеятельности организма матери. Можно приобрести специальное устройство для прослушивания сокращений, но такое приобретение не всегда является оправданным. Будет достаточно плановой проверки в больнице на приёме у врача.
Нормативные показатели сердечных сокращений плода
Благоприятное развитие плода характеризуется отсутствием каких-либо патологий и правильным формированием всех необходимых органов жизнедеятельности организма. При развитии сердечной системы эмбриона также установлены определённые нормы сердечного ритма, скорости и времени сокращения органа.
Медленное сокращение сердечной мышцы наблюдается до 24–26 дня беременности. После, частота увеличивается и достигает размеров 180 ударов в минуту. Поздние сроки беременности предполагают среднюю величину сокращений сердца 130–170 ударов. При этом вырабатывается ритмичность, что означает правильное формирование строения органа.
Плохим признаком является отсутствие сердцебиения на раннем сроке при соответствии всех размеров плода. Это может свидетельствовать об остановившейся беременности! При такой диагностике проводят необходимые исследования и принимают решение о дальнейшее судьбе эмбриона.
При подведении итогов хочется сказать, что практически каждой будущей маме поскорее хочется встретиться со своим малышом, поэтому она стремится услышать его присутствие по любым признакам! Благодаря современной медицине наблюдать за сердцебиением правильно развивающегося плода можно уже на первых неделях беременности.
При этом женщина испытывает, непередаваемые эмоции и полностью начинает понимать, что она несёт ответственность не только за себя, но и за своего маленького человечка. Главным желанием любой мамы является здоровый и жизнерадостный малыш!
Источник: https://zaberemenetkak.ru/eko/kogda-nachinaet-bitsya-serdtse-u-embriona.html
Узи после эко
Ультразвуковое исследование после искусственного оплодотворения проводят немного чаще, чем при естественно наступившей беременности.
Узи после эко требуется для того, чтобы понять, была ли попытка оплодотворения успешной, где прикрепилось плодное яйцо, их количество и отследить дальнейшее развитие плода.
Для успешного завершения ЭКО необходимо точное соблюдение сроков проведения каждой манипуляции. Так, эмбрионы культивируют в искусственной среде в течение 3-5 дней и переносят в матку примерно на 16-20-й день цикла, уровень гормона беременности ХГЧ измеряют через 14 дней после окончания процедуры.
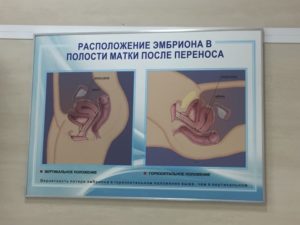
Первое Узи после эко-беременности. Большинство специалистов считают целесообразным проводить ультразвуковое исследование спустя три недели после переноса эмбрионов.
УЗИ сердцебиения плода после ЭКО. Далее ультразвуковое исследование проводят спустя пять-шесть недель после переноса эмбрионов. В это время можно уже не только увидеть плод на экране монитора, но и услышать сердцебиение плода.
Если УЗИ показывает, что плод развивается нормально, то последующие исследования проводятся в те же сроки, что и при естественной беременности.
Скорректировать стандартный график может лечащий врач, в зависимости от состояния пациентки. Например, повторное УЗИ при ЭКО часто назначают спустя полторы-две недели после первого.
Также частые визиты на УЗИ могут потребоваться для коррекции гормональной поддержки беременности.
Как делают первое УЗИ беременности после ЭКО?
Проведение Узи после эко ничем не отличается от стандартной процедуры проведения ультразвукового исследования.
Для контроля над течением беременности используют два основных вида УЗИ:
- Трансвагинальное. Для УЗИ плодного яйца на ранних сроках лучше использовать специальный датчик, который вводится во влагалище женщины. Таким методом хорошо видно плодное яйцо и плод (в зависимости от срока беременности), находящийся в нем.
- Трансабдоминальное.
Этот вид ультразвукового исследования ещё называют внешним УЗИ. Проводится оно при помощи датчика, который помещают на наружную стенку живота.
Трансабдоминальное УЗИ обычно проводят во 2 и 3 триместрах беременности, когда плод уже достаточно большой, и его можно хорошо рассмотреть через брюшную стенку.
Оба эти метода безопасны и для будущей матери и для плода.
Что показывает первое УЗИ?
Важно помнить о том, что экстракорпоральное оплодотворение не даёт 100% гарантии наступления беременности. Часто для того, чтобы забеременеть и успешно выносить ребёнка, женщине приходится делать несколько попыток ЭКО.
По статистике, искусственное оплодотворение in vitro заканчивается удачно примерно в 40% случаев. Если были перенесены 2 эмбриона, то беременность может быть многоплодной.
В очень редких случаях присутствует риск внематочной беременности.
Именно поэтому так важно вовремя провести первое ультразвуковое исследование после ЭКО – оно помогает точно установить факт беременности, выяснить количество имплантированных эмбрионов и их жизнеспособность.
Во время проведения первого УЗИ после искусственного оплодотворения обращают внимание на следующие показатели:
- факт прикрепления эмбриона (или эмбрионов) и наступления беременности;
- локализация плодного яйца;
- наличие или отсутствие повышенного тонуса матки или отслойки плодного яйца;
- состояние яичников пациентки.
Таким образом, первое Узи после эко позволяет не только подтвердить наступление беременности, но и определить количество будущих детей, а также выявить возможные патологии (кисты яичников, внематочную беременность и др.).
Последующие исследования
После ЭКО второе УЗИ делают примерно через полторы-две недели после первого. Последующие исследования назначают по приказу МЗ РФ, в котором регламентируются сроки проведения УЗИ при сроках беременности 11-14 недель, 18-21 неделя и 30-34 недели. Лечащий врач может изменить частоту проведения УЗИ в случае развития осложнений и по ряду разных причин.
Отдельно нужно отметить необходимость проведения УЗИ после неудачного ЭКО. В этом случае исследование проводят для определения возможных причин неудачной попытки.
Автор текста: Врач гинеколог-репродуктолог к.м.н. Плохова Е.Ю.
Стоимость УЗИ
Все услуги
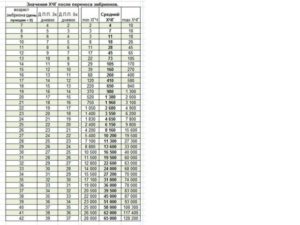
| УЗИ при многоплодной беременности до 12 недель | 3 300 руб. |
| УЗИ при многоплодной беременности после 12 недель | 4 300 руб. |
| УЗИ плода до 12 недель беременности | 2 500 руб. |
| Доплеровское УЗ-исследование фето-плацентарного и маточно-плацентарного кровотока (с 20 недель беременности) | 4 700 руб. |
| УЗИ матки и плода на сроке 13-40 недель (двухмерное) | 3 200 руб. |
| УЗИ матки и плода на сроке 13-40 недель (трехмерное) | 3 800 руб. |
| Ультразвуковая фолликулометрия | 900 руб. |
Источник: https://www.VitroClinic.ru/eko/uzi-posle-eko/
Тахикардия после переноса эмбрионов: лечение, польза, последствия, у взрослых
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Все чаще человек задается вопросом о том, что означают анализы, назначенные лечащим врачом, для чего они нужны, каковы их нормы? Один из таких вопросов – mid в анализе крови, что это такое, как его сдавать? Для этого проводят поиск информации в интернете, где можно получить даже больше данных, чем нужно, или расспрашивают у медицинского персонала. Эти источники и расскажут, что для получения такого исследования достаточно сдать общий анализ крови, который известен всем. Его хотя бы раз в год сдают все сотрудники предприятий при прохождении профилактических осмотров. Все знают, что в общем анализе крови можно обследовать многие элементы, среди которых есть и лейкоциты. Но мало кто слышал о таком термине, как mid. Что это значит? Mid – это те же лейкоциты в крови, точнее, смесь трех подтипов лейкоцитов. Более того, это не только лейкоциты, но и другие привычные слуху обычного человека фракции крови, такие как гемоглобин, эритроциты, тромбоциты, скорость оседания эритроцитов, которые тоже имеют свои английские аббревиатуры.
Что такое mid?
Mid, или mxd, —- это показатель, обозначающий количественное содержание моноцитов, базофилов и эозинофилов. Увеличение или снижение количества одних из этих клеток прямо пропорционально поменяет показатель mid. Эти элементы образуются в костном мозге и являются производными лейкоцитарного звена.
Ранее для обозначения использовалось название Mхd, но так как эозинофилы, моноциты и базофилы являются промежуточными клетками лейкоцитарного ряда, перешли к наименованию MID. Основная функция лейкоцитарных клеток состоит в защите организма от различной инфекции.
Отклонения от нормы этого показателя сигнализируют о нарушениях в работе иммунной системы организма, причинами которых могут быть различные заболевания. Или же патологии еще не возникло, но организм находится в стадии борьбы с патогенными вирусами и микробами.Поэтому важность определения этих элементов крови и правильной расшифровки анализа крови недооценить невозможно.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
всех подвидов лейкоцитов в крови можно определить с помощью общего анализа крови. Подготовка к сдаче осуществляется по общепринятым нормам. Забор крови проводят чаще утром на голодный желудок, иногда позволяется сдать кровь спустя восемь часов после последнего употребления пищи.
Накануне из рациона исключают слишком жирную, острую, сладкую пищу, следует полностью отказаться от приема алкоголя, наркотических веществ, сохранять эмоциональное равновесие. По возможности женщинам не нужно сдавать анализы во время менструаций.
За несколько дней перед забором материала лучше проконсультироваться с лечащим врачом по поводу приема курсовых препаратов, применяемых пациентом. Иногда приходится временно прервать употребление некоторых медикаментов. Если подобные анализы назначены, необходимо заранее осведомиться о правилах подготовки к ним.
При несоблюдении этих норм существует риск получить неправильные результаты. Соблюдение же, наоборот, исключит повторную пересдачу анализов крови.
Общий анализ крови берется из пальца, крайне редко из вены. Вся процедура занимает около пяти минут. После медицинской обработки рабочей зоны пальца (у младенцев кровь берут из ступни) одноразовым скарификатором производят прокол и набирают кровь в пробирку.
На ней делают отметку с фамилией пациента. Для остановки крови из раны накладывают стерильную салфетку. Забор венозной крови требует большего времени и хороших навыков медицинского персонала для точного попадания в вену. Для начала на руку накладывают жгут выше места прокола иглой.
Пациента просят интенсивно поработать кистью для лучшего наполнения сосуда. Пальцами нащупывают вену и, обработав место укола, вводят иглу. Если она попала в вену, а не прошла насквозь или мимо, в шприце появится кровь.Снимают жгут, берут необходимое количество крови, выводят иглу, накладывают салфетку на кровоточащую точку, просят зажать локоть.
Затем биоматериал передается в лабораторию. Исследование проводится благодаря автоматизированным гематологическим аппаратам и квалифицированной работе лаборантов. Спустя несколько дней результаты готовы, врач просматривает их и сообщает итог пациентам.
На каждом бланке результатов есть две колонки. В одной печатаются стандартные числа, что означают нормальные значения каждого составляющего анализ элемента. В другой отражаются значения проведенного исследования.
Путем сравнения цифр определяют, показатели в норме или выходят за пределы допустимых физиологических норм.
У детей процедура анализа проводится так же. Отличие состоит лишь в проведении психологической подготовки ребенка к сдаче крови. Если такая проведена, стрессовую ситуацию для ребенка можно снизить до минимума.
Нормальные значения и расшифровка анализа крови
Кровь в организме выполняет много важных функций. Среди них обеспечение всех органов кислородом и микроэлементами, участие в иммунной защите организма. Красная жидкость поддерживает температуру тела, обеспечивает транспорт всех элементов в организме, с ее помощью выводится ненужный углекислый газ.
Все эти функции осуществляются благодаря многообразному составу крови. Широко раскрывается этот состав в анализах крови. ОАК покажет развернутую картину состояния кроветворной системы. Значение показателя mid может выражаться как в абсолютных числах, так и в процентном соотношении.
В норме смесь клеток эозинофилов, моноцитов и базофилов от общего числа лейкоцитов занимает от 5 до 10 процентов.
Элементы мид в норме:
- моноциты 3 – 11;
- базофилы 0,5 – 1;
- эозинофилы 0,5 – 5 (для взрослых), 0,5 – 7 (для детей).
Помимо этих значений, в общем анализе крови представлены и другие показатели. А именно:
- Эритроциты (для них используется аббревиатура RBC) 3,7 – 4,7х1012 (у женщин), 4 – 5,1х1012 (у мужчин). Они выполняют роль переноса кислорода и углекислого газа в организме.
- Гемоглобин (HGB, или Hb) 120 – 140 г/л (у женщин), 130 – 160 г/л (у мужчин). Это специальный белок, он входит в состав эритроцита, участвует в прикреплении кислорода или углекислого газа к тельцу кровяной клетки.
- Ретикулоциты 0,2 – 1,2 %. Так называются молодые клетки, только что произведенные в костном мозге. В дальнейшем из них образуются нормальные эритроциты.
- Цветовой показатель 0,85 – 1,5. Этот параметр отражает количество гемоглобина в одном эритроците.
- Тромбоциты 180 – 320х109. Это элементы крови, с помощью которых при повреждении сосуда образуется тромб, препятствующий сильной кровопотери.
- Скорость оседания эритроцитов (ESR) 2 – 15 мм/ч (для женщин), 1 – 10 мм/ч (для мужчин). Представляет собой показатель, отражающий содержание белков в крови.
Нарушения mid в анализе крови и не только
Любая болезнь приводит к изменению состава крови. Расшифровкой результатов анализов обязательно должен заниматься специалист. Нарушение в содержании кровяных элементов возможно и при некоторых физиологических состояниях, например, при беременности, родах, сильном стрессе, переутомлении.
Число эозинофилов повышается в крови при аллергических реакциях или при попадании в организм патогенных паразитов. Снижается число эозинофилов при угнетении иммунитета, возникновении воспалительного процесса в любом органе тела. Снижение состава этих клеток чаще происходит вместе с падением числа и других видов лейкоцитов.
Снижение количества моноцитов и базофилов, помимо состояния пониженного иммунитета, возможно при приеме гормональных средств, при онкологических заболеваниях, в стрессовых ситуациях, после тяжелых операций.
Снижаются моноциты при сильном истощении, причем у детей оно вызывает более резкое изменение в составе крови.
Период родов и вынашивания ребенка, процедуры химиотерапии, гнойное поражение тканей снижают количество этих клеток.Причиной повышенного содержания моноцитов и базофилов, также как и эозинофилов, являются воспаления и инфекционные процессы, онкологические заболевания крови, такие как лейкоз и мононуклеоз.
Базофилы в крови повышены и при других причинах. Среди них:
- эндокринные проблемы, такие как сахарный диабет и патология щитовидной железы;
- вирусные инфекции, в том числе вирус герпеса;
- отравления;
- болезни печени;
- заболевания желудка и кишечника (это гастрит, язва);
- лучевая болезнь.
Увеличенное содержание эритроцитов обозначает склонность к образованию тромбов в сосудах. А снижение приводит к анемиям. Обезвоживание может повысить содержание гемоглобина. При травмах, кровотечениях, анемиях оно снижается.
Изменения количества эритроцитов и гемоглобина в пределах нормальных значений также наблюдаются у женщин в течение менструального цикла. Повышенная скорость оседания эритроцитов наблюдается при воспалении или опухолевых заболеваниях. При врожденных нарушениях происходит изменение числа тромбоцитов.
При циррозе печени, серьезных кровопотерях в результате травм или родов снижаются тромбоциты.
После получения результатов mid в анализах крови вопрос, что это такое, уже не стоит. Возникает вопрос с диагнозом, но торопиться с его постановкой нельзя.
Необходимо помнить, что изменения этих показателей не всегда происходит при болезни, причиной тому могут быть физиологические изменения в организме.
При наличии патологии анализ mid является лишь началом обследования, затем проводятся дополнительные методы исследования, которые помогают уточнению диагноза и дальнейшему назначению необходимых способов терапии. Лечение складывается из борьбы с заболеванием, вызвавшим изменения анализа mid.
Источник: http://porok.lechenie-gipertoniya.ru/narodnyie-sredstva/tahikardiya-posle-perenosa-embrionov/
Первое УЗИ после ЭКО — переноса эмбрионов: на какой день и когда делают?
Когда семью настигает бесплодие (неважно, мужское или женское) — это становится как личной, так и семейной трагедией, которая нередка в наш беспокойный век.
Репродуктивная система – сложный и тонкий механизм. Когда происходит нарушение работы любого из звеньев этой системы, возможно развитие бесплодия.
Решением данной проблемы является лечение и использование метода экстракорпорального оплодотворения (ЭКО).
ЭКО — надежное решение против бесплодия
Как бы ни были хороши современные методы лечения бесплодия, даже пройдя интенсивный курс лечения, далеко не в ста процентах случаев можно добиться желаемого результата. Любая уважающая себя клиника в такой ситуации, при отсутствии известных медицинских ограничений, готова предложить пройти процедуру искусственного оплодотворения.
ЭКО — признанная в мировой медицинской практике методика оплодотворения посредством подсадки эмбрионов в матку женщины. Процедура переноса рассчитана на женщин и пары, которые отчаялись забеременеть естественным путем. Процедуру переноса зародыша делают довольно часто, и, благодаря успешным результатам, многие семьи смогли обзавестись долгожданным потомством.
Первые обследования при беременности после экстракорпорального оплодотворения
Беременность, наступившая в результате переноса эмбриона, протекает в те же сроки и имеет такие же периоды, что и в случае естественного зачатия. Однако течение процесса после ЭКО имеет свои нюансы и требует пристального внимания со стороны ведущего его акушера-гинеколога.
Так как сроки оплодотворения в результате манипуляций ЭКО точно известны, это не представляет никаких сложностей. Любая медицинская поддержка начинается с обследования и подтверждения успешности переноса зародыша. Какой же существует способ подтверждения успешности подсадки?
Диагностика беременности после ЭКО
На самом раннем этапе это обследования, которые включают:
- анализ крови на ХГЧ;
- обязательный скрининг УЗИ.
Хгч – результаты анализа и интерпретация
Первое исследование, которое проводится при подозрении на успешное оплодотворение, – анализ сыворотки крови на хорионический гонадотропин (ХГЧ). Это одно из наиболее информативных исследований, способное установить факт зачатия, сроки и качество течения процесса. С помощью данного анализа происходит диагностирование успешности оплодотворения на самых ранних сроках.
Уже по прошествии 1,5-2 недель с момента подсадки зародыша, когда УЗИ еще не информативно. Поэтому анализ крови надлежит сделать на 14-й день после переноса зародыша. Если 14–й день приходится на нерабочий день, рекомендуем сделать анализ на следующий день.
Вы можете это сделать либо в центре искусственного оплодотворения, в котором вы проходите лечение, либо в лаборатории по месту проживания. Время сдачи анализа с 8.00 до 11.00. Анализ крови на данный вид гормонов, сданный в другое время суток, не информативен.
Когда результаты будут получены, рекомендуем немедленно ознакомить с ними лечащего врача.Анализ крови на ХГЧ
Так как гонадотропин представляет собой гликопротеин, состоящий из двух компонентов – альфа и бета, то:
- α-компонент аналогичен α-компонентам гипофизарных гормонов (ЛГ, ТТГ, и ФСГ);
- β-компонент – уникален.
Для выявления успешности переноса зародыша в сыворотке крови определяют более специфичный β-компонент, а в тестах-полосках на беременность — менее информативный α-вариант.
Кроме того, уровень β-компонента гонадотропина в сыворотке крови превосходит его концентрацию в моче, практически, в 2 раза и достигает диагностически значимого уровня на два дня раньше, чем β-гонадотропин, содержащийся в моче.
Полученные вами результаты анализов могут быть:
- положительными;
- слабоположительными;
- отрицательными.
Граничный уровень ХГЧ, содержащейся в крови («слабоположительный» результат), может быть свидетельством следующих процессов в организме женщины или лабораторной ошибки:
- зародыш закрепился вне матки;
- произошел самоаборт;
- зародыш закрепился нормально, но с запозданием;
- ошибка лаборатории.
Если первое обследование дало слабоположительный результат, рекомендуем в обязательном порядке повторить анализ через 2-3 дня для подтверждения успешности подсадки и качества течения процесса.
Узи после экстракорпорального оплодотворения: сроки и цели
УЗИ с целью подтверждения беременности после ЭКО
Рекомендованное минимальное количество обязательных скрининг УЗИ обследований при беременности – три. Первое скрининг-обследование проводится через три недели (на 21-й день) после переноса зародыша.
Риск внематочного закрепления эмбрионов при оплодотворении посредством ЭКО составляет до 3% случаев. При развитии такого осложнения его ранняя скрининг диагностика позволяет избежать тяжелых и угрожающих жизни последствий для организма женщины, а вовремя проведенная лапароскопия — устранить проблему.
Повторно УЗИ проводится на 10-й день после первого скрининг исследования. Его целью является:
После того, как в результате проведения УЗИ обнаружено биение сердца плода, стоит немедленно (если есть возможность в тот же день) отправиться на прием к акушеру-гинекологу, который будет вас вести, для постановки на учет в связи с беременностью. Срок с момента оплодотворения на этом этапе 6-7 недель.
Этап постановки на учет у акушера-гинеколога
В случае получения повторного негативного теста на беременность следует прекратить прием прогестерона. В течение 3-5 суток должна начаться менструация. Ее течение может отличаться от обычных менструальных кровотечений:
- по срокам (он может быть более или менее продолжительным);
- по объему (выделения могут быть более или менее обильными).
Если на 6-7 день после отмены прогестерона менструальные кровотечения не начнутся, следует обратиться к лечащему врачу с целью повторного теста на беременность (анализ крови на ХГЧ, скрининг УЗИ).
Что делать, если трансплантация зародыша не была успешной?
Если сложилось так, что манипуляции ЭКО не принесли желаемого результата, не приходите в отчаяние и не оставляйте попыток забеременеть. У большого количества пар успешной оказывается вторая или третья попытка.
Это необходимо, чтобы выявить негативные последствия (если таковые имеются) стимуляции процесса овуляции путем гормональной терапии. Дополнительно можно сказать, что УЗИ скрининг — незаменимый метод диагностики причин провала манипуляций ЭКО.
УЗИ — необходимая диагностика в случае неудачи ЭКО
Например, проблемы с внутренней слизистой оболочкой тела матки (эндометрием) выявляет именно УЗИ скрининг. Как раз эти проблемы часто вызывают неудачи при подсадке эмбриона.
Еще одной не менее сложной проблемой, которая может помешать успешной имплантации, является патология маточных труб. Кроме того, неудачная попытка переноса зародыша может быть связана с качеством самого зародыша.Обычно уважающие себя клиники заботятся о качестве зародышей. Так что, возможно, вам стоит задуматься о смене лечебного учреждения.
В связи с этим рекомендуем либо посетить ваш прежний центр еще раз и обратиться к лечащему врачу для обсуждения дальнейших перспектив и лечения, либо найти другую клинику.
Вероятно, вам придется пройти дополнительные иммунологические и генетические обследования. Вполне возможно, что повторное проведение ЭКО — единственный путь добиться успеха.
Важным моментом является и то, что грамотное экспертное УЗИ до экстракорпорального оплодотворения, может послужить началом вашего успеха в будущем!
Источник: https://UziMetod.com/prenatal/skrining-posle-eko.html
Болевые ощущения во время и после переноса эмбрионов
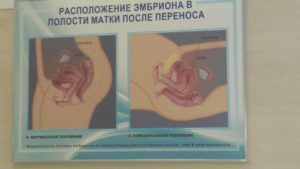
Метод экстракорпорального оплодотворения помогает многим женщинам испытать радость материнства. Ради рождения ребенка будущие мамы принимают ударные дозы гормональных препаратов и проходят различные неприятные процедуры.
Боли после переноса эмбрионов, являющегося последним этапам ЭКО, беспокоят более 80% представительниц слабого пола. Некоторые из этих болезненных ощущений считаются естественной реакцией организма, другие свидетельствуют о патологических процессах. Как же разобраться в природе возникновения болевых ощущений?
Боли при подсадке эмбрионов
Процедура переноса эмбрионов считается малоинвазивной. Для ее осуществления врач использует зеркало, шприц и гибкий катетер. Пациентка располагается в гинекологическом кресле, а специалист раскрывает шейку матки, удаляет цервикальную слизь, вводит в полость катетер и впрыскивает несколько эмбрионов посредством шприца.
Почему же некоторые женщины испытывают боли при переносе эмбрионов? Наиболее распространенной причиной является врожденный или приобретенный загиб матки. В норме этот орган имеет грушеобразную форму, немного приплющенную и наклоненную вперед.
При патологическом загибе матка наклонена назад, что вызывает несильные боли во время месячных и полового акта, а также создает препятствия прохождению сперматозоидов.
Процедура переноса эмбрионов в этом случае имеет свои особенности. Для уменьшения боли доктор использует самый гибкий и тонкий катетер, всю работу выполняет плавно, а перед впрыскиванием делает паузу в несколько секунд для привыкания организма к постороннему предмету.
Боли также могут возникнуть у женщин, не сумевших справиться с волнением и страхом и расслабить влагалище.
Специалисты обращают внимание, что излишние переживания отрицательно влияют не только на момент переноса эмбрионов, но и на имплантацию зародышей.
Выброс в кровь адреналина, повышенное артериальное давление и учащенное сердцебиение являются вредными факторами для прикрепления эмбрионов.
Боли после подсадки эмбрионов
Болезненные ощущения в районе живота могут появиться по нескольким причинам.
Имплантация эмбрионов. Тянущие боли после переноса эмбрионов возникают в результате прикрепления зародышей к стенке матки. Во время этого процесса они нарушают несколько мелких кровеносных сосудов. Поэтому тянущие боли, сопровождаемые мажущими розовыми выделениями – один из признаков успешной имплантации оплодотворенной яйцеклетки.
Механические повреждения. Методика искусственного оплодотворения включает в себя две малоинвазивные процедуры.
Одна из них — пункция яичников для забора созревших фолликулов, вторая — перенос эмбрионов.
Эти манипуляции считаются инструментальным вмешательством в работу организма, поэтому репродуктивным органам требуется время на заживление и восстановление нормального функционирования.
Увеличение органов. Стимулирующая гормональная терапия направлена на созревание максимального количества яйцеклеток.
Из-за их непривычного количества яичники значительно увеличиваются в размерах, что и вызывает тянущие боли. При подсадке эмбрионов репродуктологи используют 2–3 самых крепких экземпляра.
Если приживаются все, то матка и связки, которые ее поддерживают, натягиваются, из-за чего и ощущается дискомфорт.Нарушения работы кишечника. Снижение физической активности во время длительного и многоэтапного искусственного оплодотворения приводит к замедлению работы кишечника. Из-за этого возникают запоры, газообразование и тупые боли внизу живота. Для предотвращения этого состояния необходимо изменить рацион в пользу легкоусвояемых блюд и пить много полезной жидкости.
Женщина должна немедленно обратиться к врачу, если боли сопровождаются хотя бы одним из этих симптомов:
- повышение температуры до 38 градусов и выше;
- боли принимают острый характер;
- выделения мутно-зеленого цвета;
- маточное кровотечение;
- отеки или вздутие живота.
В этом случае возможна диагностика таких опасных состояний, как внематочная беременность, перекрут яичника, синдром гиперстимуляции яичников, воспалительные и инфекционные процессы.
В первую очередь следует исключить интенсивные физические нагрузки (бег, фитнес, прыжки, плавание), а также соблюдать половой покой.
Однако постоянно находиться в горизонтальном положении также вредно. В этом случае кровообращение в районе малого таза замедлится, а недостаточное поступление кислорода уменьшает шансы закрепления эмбрионов.
Поэтому наилучший вариант — это ежедневная неспешная прогулка в местах, где не бывает скопления людей: на дачном участке, в парках, скверах. Избегайте массовых мероприятий, стрессовых ситуаций, долгих путешествий, эмоциональных фильмов и передач.
Источник: https://medbooking.com/blog/article/zhenskoje-zdorovyje/bolevye-oshchushcheniia-vo-vremia-i-posle-perenosa-embrionov
Чем опасно эко для здоровья женщины?

Процедура экстракорпорального оплодотворения не является абсолютно безопасной. В действительности иногда могут возникать осложнения в протоколе. Чтобы разобраться, чем опасно эко для здоровья женщины, нужно определить все риски процедуры на каждом ее этапе, оценить правдивость тех или иных предположений.
Осложнения в процессе подготовки организма
Перед тем, как осуществить забор яйцеклетки, пациенткам назначается гормонотерапия для стимуляции работы яичников.
Это необходимо для созревания большего числа яйцеклеток, чем при обычном их функционировании (1-2). В результате такого шага в программе эко для женщин редко возникает синдром гиперстимуляции яичников (СГЯ).
Он наступает, когда прием гормонов спровоцировал созревание 10-15 и более фолликулов.
Этот синдром выражается в общем недомогании, отечности туловища, болями в груди или животе, отдышкой. Иногда появляется тошнота, и даже рвота.Этот вид осложнения после эко возникает из-за того, что чрезмерное количество созревших яйцеклеток начинает вырабатывать огромную дозу эстрогена в крови.
Избыток гормона, в свою очередь, способствует скоплению жидкости в полостях тела, что особенно плохо в эко.
Для нормализации состояния в зависимости от тяжести проявления синдрома проводится соответствующая коррекция. При легком СГЯ достаточно уменьшить физические нагрузки, принять слабые обезболивающие средства.
При более серьезных проявлениях (значительное увеличение живота, возникновение проблем с почками, печенью, утрудненное дыхание) потребуется госпитализация, контроль со стороны врача.
Статистика говорит, что СГЯ легкой выраженности наблюдается у 20%-30% женщин, а средней и тяжелой ступени от 0,5 % до 14%.
Возможные проблемы
Следующим шагом протокола эко является проведение пункции – созревшие фолликулы извлекаются из тела женщины для их дальнейшего оплодотворения в пробирке.
Забор проводится под наркозом, через влагалище вводится зонд и производится пунктирование яичников. После самой процедуры, большинство пациенток не отмечают каких-либо новых ощущений, только незначительная болезненность внизу живота имеет место быть.
Но, как любое хирургическое вмешательство, данная процедура таит в себе определенные опасности.
На этом этапе эко редко возникают следующие осложнения:
- инфицирование органов малого таза;
- кровотечения, вызванные ранения яичников, стенок матки;
- травмирование кишечника, мочевого пузыря.
Эти побочные эффекты проявляются крайне редко, в большинстве случаев они напрямую зависят от компетенции врача-хирурга проводившего пункцию.
Достаточно редкими, но таящими серьезную опасность эко для женщины, бывают такие нежелательные проявления, как перекрут яичника или внезапный разрыв его кисты (так званая апоплексия).
Перекрут яичника. Подвергаясь стимуляции гормонами, яичники значительно увеличиваются. Иногда они достигают 12 см и более и при этом становятся подвижными. Канал удерживающий яичник вытягивается и наступает частичный или полный его перекрут.
Важно вовремя отслеживать свое состояние. Если было малейшее подтверждение СГЯ, то следует контролировать размеры яичников на протяжении всего периода. Так как, запоздавшее лечение грозит самыми страшными последствиями.
Очень редко перекруты возникают как отдаленные последствия эко, чаще они случаются еще до начала пересадки зародыша. В таком случае эмбрион замораживается, а процедура переносится до устранения патологии.Апоплексия, разрыв кисты. После забора яйцеклеток из фолликулов, к последним поступает значительное количество крови, фолликул заполняется. Подвергнутые искусственной стимуляции яичники и без того набухшие, просто не выдерживают. И образованные кисты на них начинают лопаться.
Устранение апоплексии и перекрутов всегда проводится хирургическим путем. Полностью исключить эти риски при эко невозможно. Но грамотно подобранная терапия вначале протокола, опыт врача и ранняя диагностика способны уберечь от нежелательных последствий.
Нежелательные явления после переноса эмбрионов
Если все стабильно, никаких побочных эффектов на первых порах протокола не наблюдается – можно продолжать делать эко со следующего этапа.
Ранние проявления
В период с момента подсадки зародыша до момента диагностирования беременности также бывают различные осложнения. Несоблюдение всех правил поведения после переноса эмбрионов в эко грозит увеличением проявлений побочных эффектов.
Бывает так, что могут понадобиться поддерживающие капельницы после переноса эмбрионов. Речь идет о ведение иммуноглобулина сразу после процедуры.
Наиболее часто встречаемыми проблемами являются наличие выделений и ощущения, будто начинается цистит после переноса эмбрионов. С ними сопутствуют рези и боли внизу живота, частые походы в туалет, появление вкраплений крови в моче.
Иногда это возможные проявления аллергической реакции на вмешательство или поддерживающую терапию. В частности, с этой целью пациенткам назначаются утрожестан или ипрожин после переноса эмбрионов интравагинально. Зачастую аллергия на препараты быстро проходит.
Если все-таки случается цистит в протоколе эко, для исключения его бактериальной образующей обязательно, нужно сообщить об этом врачу. Самостоятельно можно попробовать пить больше жидкости, клюквенного морса.
При несоблюдении рекомендованного режима питания возможны запоры. Привычная всем клизма после переноса эмбрионов не желательна, и лишние напряжения низа живота во время дефекации также. Необходимо корректировать свое меню и предупреждать запор, а при его возникновении консультироваться с врачом о методах его устранения.
Поздние проявления
Следующий частый вид жалоб – тахикардия после переноса эмбрионов. Результат применения обильного количества гормонов сказывается и здесь. Состояние не приятное, местами пугающее.
По всем правилами предрасположенность или наличие тахикардии должно проверяться до начала протокола.
Если серьезные заболевания проявляющиеся тахикардией исключены, с обязательным контролем врача состояния пациента, этот побочный эффект проходит.
В редких случаях тахикардия может быть симптомом пузырного заноса (специфическое заболевание, при котором клетки зародыша развиваются неправильно). Подтвердить этот диагноз способен только врач. Пузырный занос при эко возможен также часто, как и при обычной беременности. Но, в любом случае он выступает однозначной рекомендацией по ее прерыванию.Следует внимательно наблюдать за таким показателем анализа крови, как АЧТВ после переноса эмбрионов (иными словами скорость свертывания крови). По нему можно определить есть ли вероятность возникновения кровотечений или, наоборот, тромбофлемии. Оба варианта не желательны для планируемой беременности.
При наличии склонности к образованию тромбов назначают цибор после переноса эмбрионов. Так как при отсутствии достаточного кровотока к зародышу будет поступать мало кислорода, и он не будет нормально развиваться. Часто также назначается гемапаксан после переноса эмбрионов, с той же целью – угнетение излишней свертываемости крови.
В период с момента, когда морула уже прижилась, могут возникать такие нежелательные ситуации как многоплодная беременность, разные патологии ее протекания, самопроизвольный аборт. Такой вариант событий всегда не приятный.
При многоплодной беременности проблема решаема. Когда выявлено более 2-х прижившихся зародышей проводится их редукция (лишние удаляются). В случае существования патологий развития плода и протекания самой беременности принимается решение о целесообразности ее прекращения.
Распространенные утверждения
Существуют разные отрицательные стороны эко. Но, такие из них как гарантированная онкология и ранняя смертность от эко являются не доказанными предположениями. Наиболее частой проблемой мам, родивших детей после процедуры, является ранний климакс.
Сколько живут женщины после эко? Среди тех, кто никак не решается на процедуру, бытует мнение, что после эко женщина живет 11 лет. Эта цифра ничем не подтверждена. Все мамы, кто поправился после эко, живут свою счастливую жизнь с малышами не один десяток лет.
Огромное количество получаемых гормональных препаратов не проходит бесследно для здоровья женщины. Это факт. Поэтому, отвечая на вопрос, безопасно ли эко, нельзя лукавить. Но! Ни одна женщина испытавшая радость материнства не пожалела о своем решении!
Источник: https://ekoclinic.ru/vse-ob-eko/opasno-eko-dlya-zdorovya/


