Таблица хгч при эко по дням при двойне
ЭКО-двойня: таблица ХГЧ, как проходит многоплодная беременность, роды двойняшек после экстракорпорального оплодотворения

Экстракорпоральное оплодотворение часто воплощает заветную мечту о материнстве с дополнительным бонусом: в результате подсадки двух-трех эмбрионов на свет появляется сразу два малыша. Двойня после ЭКО – явление распространенное, однако вовсе необязательное.
«Двойное» счастье подает сигналы о своем существовании с первых дней развития. Заподозрить, что в матке прижились сразу два эмбриона, можно по сильнейшему токсикозу, который мучительно проявляется в течение дня. А результаты лабораторных анализов после ЭКО на Хгч при двойне будут значительно выше, чем при одноплодной беременности.
Насколько высока вероятность рождения двоих малышей при искусственном зачатии? Почему многие мамочки опасаются многоплодной беременности, а врачи тщательно контролируют ее течение? Обо всем этом и не только расскажем в нашей статье.
Шанс забеременеть двойней после ЭКО
В длительном процессе экстракорпорального оплодотворения подсадка эмбрионов – завершающий этап. Перед ним репродуктологи активно стимулируют яичники женщины, чтобы «добыть» максимум полноценных яйцеклеток. От их количества зависит, сколько эмбрионов можно вырастить.
Эти двойняшки родились после естественного зачатия. А при ЭКО шанс на двойню примерно в 20 раз выше.
Подсадка нескольких эмбрионов – необходимая подстраховка, ведь единственная зигота может и не прижиться.
Поэтому, чтобы избежать неудачи, во время протокола ЭКО определяется, сколько «выращенных» эмбрионов поместить в полость матки женщины. Считается, что пациенткам в возрасте до 35 лет нужно подсаживать две зиготы.
А женщинам, перешагнувшим этот возрастной рубеж, – три эмбриона.
Учитывая разницу между обычным зачатием и искусственным оплодотворением, вероятность двойни при ЭКО существенно возрастает. Ведь в матке могут прижиться все подсаженные в нее «жильцы».
И тогда встает вполне закономерный вопрос: после ЭКО чаще рождаются близнецы или двойняшки? Напомним, что двойняшки – малыши, которые не похожи друг на друга. Их появление на свет обусловлено развитием двух яйцеклеток, а нахождение в утробе матери гарантирует наличие «индивидуального дома»: плодного пузыря и плаценты.
А вот появление на свет близняшек существенно отличается. Они появляются из одной яйцеклетки в результате ее деления. Малыши имеют одинаковый набор хромосом, поэтому как две капли воды похожи друг на друга. Им не всегда везет обрести индивидуальную плаценту и плодный пузырь.
Иногда крохам приходится делить один «дом» на двоих.
Процент рожденных двойняшек после ЭКО действительно высокий – около 20% (при естественном зачатии всего 1%) А вот близнецы – явление нечастое даже при искусственном оплодотворении.
Хгч при двойне
По концентрации хорионического гонадотропина человека определяют наличие беременности. Этот гормон вырабатывают оболочки эмбриона, который «внедрился» в маточную стенку и готов к дальнейшему развитию.
Повышенный уровень можно зафиксировать уже на четвертый день после имплантации (а не после подсадки!).
Хорионический гонадотропин обеспечивает питание плода, стимулирует работу желтого тела и выработку прогестерона, который сохраняет развивающуюся беременность.Значения гормона меняются по мере развития беременности. С каждым днем после успешного зачатия начинает расти ХГЧ. Это значит, что в то время, когда ни один тест на беременность не покажет «полосатые» результаты, кровь на ХГЧ определит беременность.
Анализ на ХГЧ после переноса эмбрионов назначается репродуктологом. Результаты исследования сравнивают с нормами, которые существенно отличаются в зависимости от времени, прошедшего после зачатия. Если уровень ХГЧ при беременности слишком мал, то это свидетельствует о том, что имплантация эмбриона в стенку матки не состоялось.
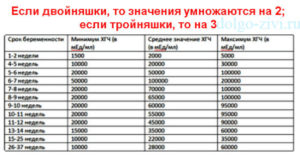
В ЭКО ХГЧ с двойней всегда покажет результаты, которые вдвое больше нормальных показателей. Это явление легко объясняется, ведь гормон нужен не одной, а сразу двум плацентам, которые вырабатывают его в усиленном режиме.
Таблица Хгч при двойне по неделям беременности поможет сориентироваться в правильности предположения о наличии «двойного» счастья.
Не стоит переживать, если результаты ваших клинических анализов имеют расхождения с представленной в таблице информацией.
Помните, что каждая беременность уникальна, поэтому вполне допустимы некоторые отклонения от общепринятых норм. Через три недели после того, как произошла подсадка, женщин обследуют на УЗИ.
Аппаратная методика развеет все сомнения, определив количество развивающихся плодов.
Как выносить двойню после ЭКО
Многоплодная беременность после ЭКО – безусловная радость для будущих родителей. Однако на долю мамы приходятся серьезные испытания. Ведь весь период вынашивания ее организм претерпевает колоссальные нагрузки.
Однояйцевые — это близнецы, разнояйцевые — двойняшки.
В некоторых случаях начиная с первых дней развития плода, когда высокие концентрации ХГЧ «бушуют» в крови женщины, она испытывает сильный и мучительный токсикоз. Помимо этого неприятного симптома беременность двойней после ЭКО может вызвать такие серьезные осложнения со здоровьем будущей мамы:
- Сильная непрекращающаяся рвота;
- Анемия;
- Поздний гестоз;
- Повышенные показатели артериального давления;
- Предлежание плаценты, которая может располагаться очень низко, полностью или частично перекрывая внутренний зев матки;
- Возможны длительные выделения влагалищной крови мажущего характера;
- Многоводие;
- Неправильное расположение плодов;
- Чрезмерная растянутость шейки матки;
- Преждевременные роды недоношенных малышей;
- Отслойка плаценты.
Многоплодная беременность после ЭКО также повышает риск развития патологий у малышей:
- Из-за преждевременных родов крохи могут появиться на свет недоношенными. Следствием этого становится гипоксия, неврологические проблемы, маленькая масса тела, даже ДЦП;
- Многоводие в разы повышает риск развития внутриутробных патологий плода;
- Из-за постоянной нехватки железа у мамы во время беременности малыши рождаются с анемией;
- Трансфузионный синдром – редкое, но опасное осложнение, которое развивается из-за нехватки одному плоду питательных веществ, так как крохи «проживают» в одном плодном яйце, которое разделено перегородкой.
Однако это вовсе не означает, что вы обязательно столкнетесь с этими осложнениями! Сотни многоплодных беременностей после ЭКО прошли абсолютно благополучно и завершились рождением здоровых детей. Чтобы избежать осложнений, женщине нужно вести здоровый образ жизни и регулярно проходить назначенные врачом обследования на каждом этапе вынашивания ребенка.
Первые три месяца после оплодотворения считаются самыми опасными в плане выкидышей. Так как в этот период организм может отторгнуть «внедрившихся» в матку эмбрионов. Весь первый триместр женщина должна проходить лабораторные исследования, чтобы снизить до минимума возможность развития инфекционных или гинекологических заболеваний.
Во втором триместре проводят исследования концентрации гормонов, а также диагностируют состояние околоплодных вод и пуповидной крови. Такая диагностика способна выявить патологические отклонения в развитии плода, чтобы уже в период внутриутробной жизни малышей устранить их.В последние три месяца до предстоящих родов усилия медиков будут направлены на защиту беременности от преждевременного родоразрешения.
Несмотря на риски и возможное развитие осложнений, будущим мамам не стоит паниковать. При соблюдении всех рекомендаций медиков многоплодная беременность протекает благополучно.
Будущей маме нужно правильно питаться, отдавая предпочтение свежей зелени, овощам и фруктам. Вареное мясо, рыба, крупы и молочные продукты должны стать основой ее рациона.
Грамотно составленный распорядок дня и ежедневные прогулки на свежем воздухе помогут наслаждаться своим положением в ожидании «двойного» счастья.
Роды при двойне после ЭКО
Если еще 10 лет назад роды двойни проходили только путем кесарева сечения, так как врачи опасались многочисленных возможных осложнений, то на современном этапе развития медицины операцию используют только при наличии особых показаний.
Кесарево сечение назначается женщинам в таких случаях:
- Возраст пациентки старше 40 лет;
- Бесплодие, которое длилось более 5 лет;
- Некоторые заболевания внутренних органов;
- На протяжении беременности были риски ее прерывания;
- Гестоз;
- Плацентарная недостаточность;
- Неправильное расположение плодов.
Однако роды двойни после ЭКО могут проходить и естественным путем. Если будущая мама молода, не имеет хронических заболеваний и хорошо переносит беременность, она сможет без медицинского вмешательства благополучно родить здоровых малышей.
Источник: https://MyZachatie.ru/vrt/hgch-pri-dvojne-posle-eko.html
Уровень ХГЧ при двойне после ЭКО
Беременность после ЭКО двойней довольно распространенное явление и по статистике 32% всех беременностей, проведенных с помощью вспомогательной репродуктивной технологии – ЭКО, приходится на рождение двойни.
В последнее время все чаще увеличивается вероятность того что будут Близнецы при ЭКО, что связано, в первую очередь, с методикой ЭКО, так как для получения яйцеклеток необходимо провести стимуляцию овуляции и если врач получает несколько яйцеклеток — следовательно он вырастит несколько эмбрионов, которые подсаживают женщине в разных количествах. Согласно Российским стандартам здравоохранения принято подсаживать два эмбриона и при положительном результате получаются разнояйцевые близнецы, а однояйцевый эмбрион встречается при имплантации одного эмбриона или инвазии одного из эмбрионов. Процент положительного исхода напрямую зависит от количества подсаженных эмбрионов, так как вероятность имплантации увеличивается при большем количестве эмбрионов, поэтому женщинам до 35 лет принято проводить подсадку двоих эмбрионов, а после 35 лет – троих. Но, результаты наблюдений подтверждают случай многоплодной беременности, если был перенесен один эмбрион, что увеличивает вероятность того, что родится двойня после ЭКО. Это связано с тем, что после оплодотворения следует начинать в « пробирке» и зародыш подсаживают в матку на 4-5 день, а разделения зародыша происходит на 5-7 сутки, когда эмбрион уже в полости матки, что невозможно спрогнозировать.
ЭКО — вероятность рождения двойни в Японии и Австралии очень низкая, так как протоколы их оплодотворения не позволяют проводить подсадку двух и более эмбрионов, и двойню можно лишь получить при внутриутробном делении эмбриона, что, в наше время, пока невозможно предусмотреть.
ЭКО — роды двойни довольно частое явление, которое наблюдается при экстракорпоральном оплодотворении, но давайте остановимся на основных моментах проведения оплодотворения, вынашивания, диагностику и лечения их состояний.
Итак, мы уже говорили, что беременность после ЭКО двойней с каждым годом возрастает, что связано, прежде всего, с желанием супружеских пар иметь детей. На сегодня, по статистическим данным, каждая четвертая беременность, оплодотворение которой экстракорпоральное, многоплодная. Из них только 1-2% — тройня.
ЭКО – близнецы, в частности монозиготные, довольно редкое событие, что свидетельствует об удачном стечении обстоятельств, так как метод, который обеспечивал бы рождение близнецов в наше время не изучен, но теоритически доказано, что рождение близнецов увеличивается при гормональном лечении гонадотропинами.
ЭКО – двойняшки встречаются в большинстве случаев, так как они генетически и фенотипически отличаются друг от друга, что связано с многояйцевой беременностью, которую врач целенаправленно подсаживает.
Возможные осложнения
Вынашивание двойни после ЭКО часто сопровождается рядом осложнений, которые проявляются чаще в первом триместре и могут быть причиной прерывания беременности в виде самопроизвольного аборта. Чаще всего вынашивание двойняшек вызывает такие состояния у матери, как:
- гормональные нарушения в организме
- недостаток эстрогенов или нарушение гормональной продукции желтым телом
- антифосфолипидный синдром
- обострение хронических заболеваний женщины, которые опасны не только прерыванием беременности, но и рядом осложнений для женщины.
Чаще всего эти состоянии можно корректировать, но вот во втором и третьем триместрах беременности часто возникает внутриутробная инфекция, что ведет к цервикальной и плацентарной недостаточности.
Двойня после ЭКО
Двойня чаще всего появляются на свет после двойного оплодотворения сразу двоих яйцеклеток или как итог самостоятельного деления яйцеклетки в организме женщины уже после ее подсадки.
И в зависимости от количества оболочек, близнецы бывают однояйцевые – при этом у них одна общая оболочка и одинаковый набор хромосом и разнояйцевые – при разных оболочках, так как разные яйцеклетки оплодотворены разными сперматозоидами.
Двойняшки после ЭКО получают путем стандартной методики. Для этого женщина проходит курс гормональной терапии для суперовуляции и получения ооцитов с несколькими яйцеклетками для успешного оплодотворения.
Затем в момент инсеминации мужчина сдает сперму или используют замороженную сперму и соединяют их в пробирке с сперматозоидами, но если причина в них — тогда путем интраплазматической инсеминации их соединяют с яйцеклеткой, культивируют в течении нескольких дней и подсаживают в матку и только спустя 2 -3 недели делаем тест на беременность и узи, и определяем наличие беременности.
Это достаточно сложная манипуляция и дорогостоящая, что не всегда по карману многим бездетным семьям.
Двойня при ЭКО чревата развитием ряда осложнений, связанных с ней. Прежде всего – это:
- уровень ХГЧ превышает показатели в 2-3 раза, чем при одноплодной беременности, то часто бывает чрезмерная рвота, ведущая к прерыванию беременности
- из-за усиленного питания малышей во внутриутробном периоде – характерна анемия, которая очень тяжело поддается лечению и ведет к анемии малышей
- гипертензия, которая чаще возникает в третьем триместре и встречается почти у каждой третей с двойней
- предлежание плаценты, при этом одна из плацент может быть низко или перекрывать внутренний зев, что является показанием к плановому кесарево сечению.
- многоводие
- неправильное положение плода.
Особенности беременности двойней
ЭКО часто осложняется такими неблагоприятными факторами, как преждевременные роды, недоношенность, гипоксия, маловесные дети, дцп и неврологическая патология.
ЭКО. Двойня. Беременность такая в большинстве случаев осложняется трансфузионным синдромом, который является грозным осложнением при монохориальной двойне, при этом плодное яйцо разделяется перегородкой, что ведет к недостаточному питанию одного из детей.
Двойня после ЭКО характеризуется быстрым увеличением размеров живота, что не соответствует сроку беременности, чрезмерным токсикозом и повышением уровня ХГЧ в несколько раз или десятки раз.Чаще всего появляются в результате ЭКО однояйцевые близнецы, возникающие как итог разделения одной яйцеклетки. Почему так происходит до сих пор не изучено, но известно, что всем присущий одинаковый генотип, фенотип, а также пол.
ЭКО двойняшки намного тяжелее протекает и роды в таком случае редко бывают доношенными. Так как близнецы имеют один набор хромосом и воспринимаются женщиной как одно целое, то и выносить их намного тяжелее, чем двойняшек – имеющих два набора хромосом и организм их принимает как два чужеродных объекта.
Для достоверной диагностики применяют наиболее достоверный и безопасный метод – определение хгч при двойне после ЭКО — показатель наступления беременности и развития плода. С первого дня задержки месячных более безопасным методом диагностики прогрессирования беременности является определения уровня ХГЧ крови.
Уровень хгч при двойне после ЭКО определяют на 3 недели после оплодотворения, то есть с 14 дня после подсадки.
И если уровень его превышает норму на 50% и более, то это есть косвенным показателем развивающейся двойни. Для более точной диагностики существует таблица хгч при ЭКО.
Двойня чаще всего бывает у женщин после 35 лет, при отягощенной наследственностью или же в результате гормонотерапии.
ХГЧ с двойней в ЭКО существенно отличается от нормальной беременности, хотя и имеет динамический прирост до 12 недель с дальнейшим затуханием процесса генерации гонадотропина.
Уровень хгч при двойне. Таблица после ЭКО основана на колебаниях хорионического гормона человека по срокам беременности. Согласно ей, особенность многоплодной беременности заключается в приросте гормона в два раза и более, при сравнении с физиологической беременностью.
При сравнении показателей в таблице можно судить о том, какая неделя развития плода или плодов.Помнить о том, что уровень гормона может существенно повышаться также при токсикозе, гестозе, сахарном диабете и пузырном заносе, на что следует обращать внимание при ранней диагностики беременности.
ХГЧ при двойне – ЭКО, как метод вспомогательных репродуктивных технологий, в целях ранней диагностики беременности использует его как основной по рекомендациям здравоохранения России. Хорионический гормон человека стремительно увеличивается до десятой недели беременности, а в последующем уровень гормона снижается.
Родоразрешение при многоплодной беременности проводится в плановом порядке согласно акушерской ситуации, учитывая положение и предлежание плодов, наличие родовой деятельности, возраст роженицы и наличие сопутствующей патологии и патологии со стороны гинекологической патологии.
Роды через естественные родовые пути показаны при головном предлежании обеих плодов, удовлетворительном состоянии их и матери, при регулярной родовой деятельности.
Но при наличии тяжелой экстрагенитальной патологии, неготовности родовых путей, неправильного положения первого плода, тяжелом гестозе, многоводии и крупных плодах предпочтение дают кесарево сечению.
Эко двойня — процент рождаемости
Итак, близнецы при эко рождаются довольно часто, так как врачи репродуктологи подсаживают женщине два эмбриона с целью увеличения шансов на успешную имплантацию и исход оплодотворения.
И наконец, однояйцевые близнецы при эко встречаются довольно редко, в среднем около пяти случаев на 1000 родов в результате эко.
Они могут развиваться в разных плодных яйцах, в одном плодном яйце, но в разных амниотических оболочках или в одном плодном яйце и общей амниотической оболочке.
Но предусмотреть и предположить это у женщины невозможно, так как это всегда неожиданно как для женщины так и для врача.И все же, если Вы хотите иметь ребенка или даже двоих, то при условии, что Вы граждане Российской Федерации, и у Вас диагноз бесплодие с подтверждающей документацией и ранее проведенным лечением, Вам менее 39 лет и Вы не имеете противопоказаний к проведению экстракорпорального оплодлотворения, тогда у Вас есть шанс на проведение бесплатной процедуры ЭКО по ОМС страховому полюсу для достижения своей мечты быть счастливыми родителями. Ждем Вас!
Источник: https://registr-eco.ru/temyi/chto-takoe-eco-ekstrakorporalnoe-oplodotvorenie/analizyi-pri-eko/uroven-xgch-pri-dvojne-posle-eko.html
Особенности ХГЧ после ЭКО: как влияет на наступление и сохранение беременности. Таблица ХГЧ по дням после ЭКО: нормы
Беременность – это состояние, каждый этап которого четко регулируется своими гормонами. Процесс гестации в результате искусственного оплодотворения – ЭКО – также нуждается в гормональной регуляции. Не всегда организм матери в состоянии самостоятельно обеспечить необходимый уровень гормонов.
Анализы после ЭКО позволяют определить темпы прироста активных веществ, при необходимости – подкорректировать препаратами. Но некоторые гормоны являются индикатором нормально развивающейся беременности. Например, ХГЧ после ЭКО по темпам прироста может сказать о течении гестации, вероятной угрозе прерывания или беременности двойней, для этого достаточно результаты сравнить с таблицей.
- Роль ХГЧ при ЭКО
- Первые признаки беременности после ЭКО до ХГЧ
- Выделения
- Какая динамика ХГЧ после подсадки эмбрионов
- Интерпретация результатов анализа
- Таблица ХГЧ по дням после ЭКО: норма
- О чем говорит низкий уровень ХГЧ
- Причины высокого уровня ХГЧ на ранних и поздних сроках
- Контроль УЗИ
- Назначение ХГЧ в уколах после переноса эмбрионов в протоколах ЭКО
Роль ХГЧ при ЭКО
В первый раз с хорионическим гонадотропином человека женщина, решившаяся на искусственное оплодотворение, сталкивается при стимуляции овуляции. Эта процедура проводится тем, у кого при регулярном незащищенном сексе не наступает беременность, многим женщинам старше 35 лет и тем, у кого по результатам УЗИ зарегистрированы нарушения развития фолликулов или желтого тела.
При стимуляции овуляции может использоваться только укол ХГЧ. Его вводят, если по результатам УЗИ фолликул созревает, но его оболочка не может самостоятельно разорваться и переходит в кисту или регрессирует.
Другая схема стимуляции предусматривает прием препаратов Кломифена, который стимулирует выработку ФСГ и ЛГ. Эти гормоны обеспечивают созревание фолликулов. Когда по УЗИ они достигнут размера 17-18 мм, делают укол ХГЧ.
Этот гормон провоцирует созревание ооцитов, разрыв оболочки и выход яйцеклетки. Через 24 часа после инъекции женщина готова для произведения пункции и забора яйцеклеток.
Если момент будет упущен, фолликул разорвется самостоятельно и ооциты невозможно будет забрать.
ЭКО после невынашивания беременности
В некоторых протоколах предусмотрено повторное введение ХГЧ, если размеры фолликулов достигли 20-25 мм, а разрыв не произошел. Иногда гормон необходим для поддержки желтого тела. Но дозировка таких инъекций очень маленькая – 300-1500 МЕ. Передозировка препарата, частое использование приводят к синдрому гиперстимуляции яичников и раннему климаксу.
Признаки беременности после подсадки эмбриона до анализа на ХГЧ
Анализ на ХГЧ назначают через 14 дней после подсадки эмбриона. Но многие женщины еще до исследования крови ощущают симптомы и первые признаки наступившей беременности после ЭКО:
- раздражительность, резкие перепады настроения;
- нарушения сна;
- головная боль, утомляемость;
- признаки токсикоза, которые появляются раньше, чем при естественном оплодотворении;
- нагрубание молочных желез;
- боль в малом тазу, в области яичников;
- снижение артериального давления;
- повышение базальной температуры;
- приливы.
Выделения до анализа на ХГЧ: месячные или имплантационное кровотечение
У некоторых могут появиться мажущие кровянистые выделения. Это имплантационное кровотечение, которое возникает в результате растворения эмбрионом сосудов эндометрия. Оно не должно быть обильным и продолжительным. Но точно установить факт удачной имплантации можно только по результатам УЗИ и анализа на ХГЧ.
Имплантация эмбриона не происходит одномоментно с его подсадкой в матку. На это обычно требуется до 6 дней. Но иногда плодное яйцо долго не может найти подходящее место в стенке матки, тогда происходит поздняя имплантация через 10 дней после посадки. На качество зародыша это никак не влияет, но ХГЧ начнет нарастать также позже.
Кровянистые выделения после ЭКО до сдачи ХГЧ могут быть восприняты как месячные, но таковыми не являться. Для разъяснения ситуации – обратитесь к вашему доктору.
Роль анализа и динамика прироста ХГЧ после ЭКО
Определить наступление беременности после ЭКО помогает анализ на ХГЧ. Его проводят через 14 дней после подсадки эмбриона. Такой срок выбран опираясь на данные о сроках, которые необходимы для имплантации эмбриона и увеличения концентраций гормона до значимых цифр.
Если самостоятельно в этом сроке провести эксперсс-тест, то он не даст результата. Количество гормона в моче нарастает значительно медленнее. А если имеются патологии почек или сердечно-сосудистой системы, то прирост происходит еще медленнее.
Лютеинова фаза после переноса эмбриона нуждается в гормональной поддержке. Очень часто для этого применяют препарат Прегнил и некоторые другие лекарственные средства, содержащие ХГЧ. Поэтому нужно выждать не менее 4-5 дней после использования последней таблетки. Иначе результат анализа будет ложноположительным.
Интерпретация
Результат первого анализа в среднем должен быть равен 100 мЕд/мл. Если концентрация ниже 25 мЕд/мл, то беременность не наступила, дальнейшая поддержка не проводится. Значительное превышение ХГЧ в крови выше 300 мЕд/мл говорит о развитии двойни.
Если при первом анализе уровень гормона от 29 до 70 мЕд/мл, то такой результат считается сомнительным. Часто в последующих исследованиях продолжается снижение концентрации, что говорит об отсутствии беременности.
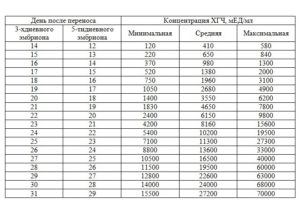
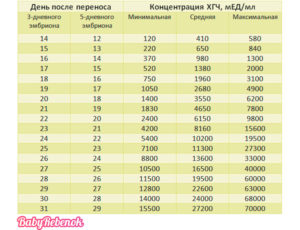
Для контроля результатов ХГЧ используют специальные таблицы (нормы), в которых приведены данные для каждого дня после оплодотворения в зависимости от срока подсадки эмбриона.
Таблица ХГЧ по дням после ЭКО: нормы для пятидневок (бластоцист) и трехдневных эмбрионов
| Возраст эмбриона (день пункции – 0) | День после подсадки 3-дневного зародыша | День после подсадки 5-дневного эмбриона | Минимальное значение ХГЧ, мЕд/мл | Среднее значение ХГЧ, мЕд/мл | Максимальное значение ХГЧ, мЕд/мл |
| 7 | 4 ДПП | 2 ДПП | 2 | 4 | 10 |
| 8 | 5 ДПП | 3 ДПП | 3 | 7 | 18 |
| 9 | 6 ДПП | 4 ДПП | 3 | 11 | 18 |
| 10 | 7 ДПП | 5 ДПП | 8 | 18 | 26 |
| 11 | 8 ДПП | 6 ДПП | 11 | 28 | 45 |
| 12 | 9 ДПП | 7 ДПП | 17 | 45 | 65 |
| 13 | 10 ДПП | 8 ДПП | 22 | 73 | 105 |
| 14 | 11 ДПП | 9 ДПП | 29 | 105 | 170 |
| 15 | 12 ДПП | 10 ДПП | 39 | 160 | 270 |
| 16 | 13 ДПП | 11 ДПП | 68 | 260 | 400 |
| 17 | 14 ДПП | 12 ДПП | 120 | 410 | 580 |
| 18 | 15 ДПП | 13 ДПП | 220 | 650 | 840 |
| 19 | 16 ДПП | 14 ДПП | 370 | 980 | 1300 |
| 20 | 17 ДПП | 15 ДПП | 520 | 1380 | 2000 |
| 21 | 18 ДПП | 16 ДПП | 750 | 1960 | 3100 |
| 22 | 19 ДПП | 17 ДПП | 1050 | 2680 | 4900 |
| 23 | 20 ДПП | 18 ДПП | 1400 | 3550 | 6200 |
| 24 | 21 ДПП | 19 ДПП | 1830 | 4650 | 7800 |
| 25 | 22 ДПП | 20 ДПП | 2400 | 6150 | 9800 |
| 26 | 23 ДПП | 21 ДПП | 4200 | 8160 | 15600 |
| 27 | 24 ДПП | 22 ДПП | 5400 | 10200 | 19500 |
| 28 | 25 ДПП | 23 ДПП | 7100 | 11300 | 27300 |
| 29 | 26 ДПП | 24 ДПП | 8800 | 13600 | 33000 |
| 30 | 27 ДПП | 25 ДПП | 10500 | 16500 | 40000 |
| 31 | 28 ДПП | 26 ДПП | 11500 | 19500 | 60000 |
| 32 | 29 ДПП | 27 ДПП | 12800 | 22600 | 63000 |
| 33 | 30 ДПП | 28 ДПП | 14000 | 24000 | 68000 |
| 34 | 31 ДПП | 29 ДПП | 15500 | 27200 | 70000 |
| 35 | 32 ДПП | 30 ДПП | 17100 | 31000 | 74000 |
| 36 | 33 ДПП | 31 ДПП | 19000 | 36000 | 78000 |
| 37 | 34 ДПП | 32 ДПП | 20500 | 39500 | 83000 |
| 38 | 35 ДПП | 33 ДПП | 22000 | 45000 | 87000 |
| 39 | 36 ДПП | 34 ДПП | 33000 | 51000 | 93000 |
| 40 | 37 ДПП | 35 ДПП | 25000 | 58000 | 108300 |
| 41 | 38 ДПП | 36 ДПП | 26500 | 62000 | 117400 |
| 42 | 39 ДПП | 37 ДПП | 28000 | 65000 | 128200 |
Влияние вспомогательных технологий на имплантацию, а значит и нарастание ХГЧ, различное.
https://www.youtube.com/watch?v=_3BmCU6hiWE
Применение хэтчинга – рассечения оболочки эмбриона – увеличивает шансы на удачное прикрепление к стенке матки.
При всей безопасности ПГД (прегравидарной генетической диагностики), результаты успешного ЭКО ниже – до 29%. При подсадке без ПГД беременность развивается в 39%.
Но эта методика позволяет избежать рождения ребенка с тяжелыми генетическими отклонениями, которые бывают при беременности у женщин старше 35 лет.
Низкий или высокий ХГЧ после ЭКО
Изменение концентрации ХГЧ как в большую, так и в меньшую сторону нельзя назвать нормой. Снижение гормона может происходить по нескольким причинам.
Низкий ХГЧ после ЭКО бывает при:
- замершей беременности;
- неправильном определении срока;
- угрозе самопроизвольного выкидыша;
- недостаточности плаценты;
- внематочной беременности.
Расположение эмбриона вне полости матки вызывает рост ХГЧ, но темпы значительно замедляются. Уровень гормона определяется как 2/3 от нормы.
Повышенный или высокий ХГЧ может быть в следующих случаях:
- сахарный диабет у матери;
- гестоз (на поздних сроках);
- пороки развития плода;
- пузырный занос;
- хореокарцинома;
- патология почек;
- прием препаратов, содержащих ХГЧ или гестагены.
Активный прирост гормона наблюдается до 12 недель – момента формирования плаценты. После этого наблюдается небольшое снижение, но увеличение концентрации не прекращается до конца беременности.
Узи при низком уровне гормона
УЗИ при низком ХГЧ необходимо для подтверждения или опровержения развития зародыша. Если в полости матки определяется плодное яйцо с включениями, по размерам соответствующее сроку гестации, то нужно искать причину недостатка гормона и устранять ее.
Необходимость препаратов гормона
Если концентрация гормона растет недостаточно и имеется риск прерывания беременности, то врач может назначить ХГЧ в уколах для поддержания функции желтого тела. При этом параллельно будет увеличиваться концентрация прогестерона. Используют следующие лекарственные средства:
- Хорагон;
- Хориогонин;
- Хумегон;
- Прегнил.
Доза и курс лечения назначается индивидуально, исходя из имеющихся данных анализов, УЗИ.
Самостоятельная диагностик своего состояния и анализ данных исследования на ХГЧ недопустимы. Только врач может правильно оценить ситуацию и выбрать подходящую тактику при ЭКО.
Рекомендуемые материалы:
Как вести себя после подсадки эмбрионов
Поздняя имплантация после ЭКО
Успешная имплантация эмбриона
Развитие эмбриона в матке по дням после переноса
Вредно ли делать УЗИ при беременности для плода
Выделения после ЭКО
Коричневые выделения после переноса пятидневки
Двойня после ЭКО
Источник: https://stanumamoy.com.ua/hgch-posle-eko/
Двойня после ЭКО
Присоединяйтесь к нам в социальных сетях! Общайтесь и задавайте свои вопросы нашим специалистам.
Благодаря активному развитию ВРТ сегодня бездетная семья может пополниться сразу двумя детишками, то есть после прохождения одного ЭКО женщина может родить двойню.
ВРТ значительно увеличили частоту возникновения многоплодной беременности. Близнецы встречается с постоянной частотой 4:1000. При решении воспользоваться программой искусственного оплодотворения, пара обсуждает вопрос с врачом о возможности рождения двойни, рисках, возможных осложнениях и противопоказаниях.
Если сравнивать ЭКО с естественным зачатием, то случаи рождаемости разнояйцевых (гетерозиго́тные или дизиго́тные) близнецов составляют 1:80. На это влияют некоторые факторы: возраст беременной, раса, случаи многоплодной беременности у родственников первой линии.
Виды двойни
При многоплодной беременности медики пользуются специальными терминами для обозначения типа близнецов, всего их три:
- Монохориальный моноамниотический тип – общая плацента и один амнион (плодный пузырь с амниотической жидкостью). Характерен для 1% однояйцевых близнецов.
- Монохориальный диамниотический тип – общая плацента и два амниона, между плодами есть перегородка.
- Дихориальный диамниотический тип – у каждого близнеца есть плацента и свой амнион.
При оплодотворении двух яйцеклеток беременность считается разнояйцевой. При оплодотворении одной зиготы и разделении ее на две – беременность считается однояйцевой. Особое значение имеет время разделения яйцеклетки: чем раньше оно состоялось, тем дети более обособлены друг от друга.
При разделении зиготы в первые три дня каждый плод будет иметь отдельную плаценту и две окружающие плодные оболочки.
Если разделение произошло чуть позже, то близнецы будут развиваться в общей плаценте без перегородки или с амниотической оболочкой в перегородке.
При разделении на 13–15 сутки образуются сиамские близнецы (неполное разделение однояйцевых близнецов, сращенных в определенных участках туловища или имеющих один орган на двоих).
- Гомозиготные (однояйцевые) близнецы имеют внешнюю (портретную) схожесть, идентичный генотип, один пол, одну группу крови.
- Гетерозиготные, дизиготные (многояйцевые) близнецы имеют разный генотип, группа крови, пол могут быть как разными, так и одинаковыми, во внешности может быть схожесть, как у обычных братьев и сестер.
Особенности ЭКО
Одним из этапов искусственного оплодотворения при бесплодии является стимуляция гормональными препаратами для получения нескольких яйцеклеток, чтобы повысить вероятность успеха ЭКО. После лабораторного (in vitro) оплодотворения женской гаметы получают не один, а некоторое количество эмбрионов.
При трансплантации двух эмбрионов в маточную полость возможна многоплодная беременность, такая вероятность довольно велика. В большинстве случаев в результате ЭКО с переносом двух эмбрионов развивается многоплодная беременность.
Во многих государствах, как и в Российской Федерации количество эмбрионов, предназначенных для переноса в матку после искусственного оплодотворения регламентируется законодательно.
После трансплантации двух зародышей женщины беременеют в 40–45% случаях, шанс рождения двойняшек составляет 32%.При переносе одного зародыша беременность наблюдается в 35–38% случаях, шанс рождения двойни – 0,8%.
Но не всем женщинам можно по желанию перенести два эмбриона.
Противопоказаниями к этому являются такие факторы:
- Рост пациентки меньше 160 см, вес – меньше 50 кг. Это связано с тем что для вынашивания многоплодной беременности нужен достаточный объем брюшной полости и запас питательных веществ.
- Истмико-цервикальная недостаточность.
- При прошлых беременностях были угрозы прерывания.
- Предыдущие беременности заканчивались преждевременными родами.
- Выкидыши в анамнезе.
- Рубец на матке после хирургических вмешательств.
- Соматические заболевания, осложнаяющие течение беременности
При естественном зачатии запланировать двойню невозможно. Многие женщины хотят родить двойню, потому что двоих детей придется вынашивать только единожды и рожать нужно будет один раз. Некоторые семьи хотят растить, воспитывать детей одного возраста.
Ученые заметили, что двойняшки рождаются при использовании традиционных вариантов ЭКО, когда отсутствует воздействие на эмбриональную оболочку.
Было отмечено, что количество многоплодных беременностей увеличивалось после отмены комбинированных оральных контрацептивов, если зачатие после этого происходило в течении трех месяцев.
Особенности многоплодной беременности
Вынашивание двойни имеет свою специфику и особенности которые заслуживают отдельного внимания:
- значительные гормональные сдвиги в женском организме по сравнению с одноплодной беременностью;
- дважды увеличенная потребность во всех питательных элементах;
- завышенная нагрузка на костно-мышечный аппарат, другие системы организма беременной;
- вынашивание двойни физически тяжелее, поэтому для женщины важна хорошая физическая форма;
- дети могут иметь разное предлежание (например, затылочное и ягодичное) поэтому роды будут продолжительнее.
Опытные врачи знают, как правильно мониторить состояние женщины, вынашивающей двойню, в каких случаях проводить коррекцию, когда нужна госпитализация в критические сроки беременности, какими максимально безопасными лекарственными средствами поддержать физическое и моральное состояние беременной, какие нагрузки следует исключить полностью, а какие уменьшить.
За женщиной, вынашивающей двойню после ЭКО, наблюдение более скрупулезное. Такие будущие матери чаще сдают различные анализы, проходят ультразвуковую диагностику, тщательнее следят за прибавкой массы, прилагают больше усилий для пополнения запасов микроэлементов, витаминов, минералов чтобы избежать их дефицита.
Признаки многоплодной беременности
На то что женщина носит двойню указывают следующие признаки:
- большой размер матки, не соответствующий гестационным срокам при одном плоде;
- более выраженный ранний токсикоз;
- факт трансплантации двух эмбрионов во время ЭКО;
- информация о многоплодной беременности у близких родственников.
Не всегда характерные симптомы свидетельствуют о наличии близнецов. Так, матка может быть увеличена при многоводии. Наличие двойни подтверждается данными ультразвукового скрининга.
УЗ-диагностика позволяет определить количество эмбрионов, оценить морфологические характеристики, соответствие параметров плодов биологическому возрасту, выявить возможные отклонения эмбриогенеза.
Допплерография позволяет оценить плацентарный кровоток и своевременно выявить возможные риски.
Осложнения
У женщин, вынашивающих близнецов, риски развития возможных осложнений гестации значительно выше, чем у женщин, вынашивающих один плод.
Актуальной проблемой является невынашивание, причиной которого у 6% беременных служит многоводие. Большой объем амниотических вод и два плода приводят к перерастяжению матки.
Поэтому, как правило, при многоплодии роды происходят раньше общепринятых акушерских сроков беременности – в среднем на 36–37 неделе беременности.
Возникновение осложнений связано в основном с огромной физической и стрессовой нагрузкой, которую приходится переносить матери во время беременности.
Другие проблемы при многоплодии:
- Недостаточный вес у двойняшек, зачастую сочетающийся с аномалиями эмбриогенеза.
- Пороки развития у разнояйцевой двойни встречаются чаще примерно в два раза, чем у однояйцевых близнецов.
- Нарушения внутриутробного развития связаны с тем, что у материнского организма недостаточно питательных ресурсов для обоих детей.
- ДЦП развивается при внутриутробном дефиците кислорода и осложненных родах.
- Диссоциированное развитие – состояние при котором развитие одного плода происходит быстрее, чем второго.
- Синдром фето-фетальной гемотрансфузии – состояние при котором один плод питается за счет другого, результатом может быть гибель обоих плодов, что обусловлено это наличием одной пуповины и неравномерным распределением крови и питательных веществ.
- Гибель одного зародыша (синдром исчезнувшего близнеца) при котором погибший эмбрион «рассасывается», а оставшийся развивается нормально.
- Антенатальная гибель плода, а для оставшегося ребенка – высокая вероятность недоношенности.
- Гетеротопическая (внематочная) беременность, когда один плод находится в матке, другой – вне матки (брюшине, фаллопиевой трубе), очень редкое осложнение.
- Близнец-паразит (ишиопаг) – редкий феномен, характеризующийся поглощением менее развитого зародыша более развитым, в организме которого внутри или снаружи полностью или частично и находится недоразвитый близнец-паразит. Некоторые ученые считают ишиопаг одним из вида сиамских близнецов.
- Гестоз проявляется высоким артериальным давлением, отечностью, судорогами, нарушением функции почек, гестационным сахарным диабетом. Гестоз является грозным осложнением беременности.
Врач акушер- гинеколог и другие профильные специалисты, ведущие беременную с двойней после ЭКО обязательно предупреждают женщину обо всех возможных рисках, связанных с вынашиванием двух плодов. По показаниям осуществляется селективная редукция – удаление одного плода на 10–12-недельном сроке, чтобы родился один здоровый ребенок.
Родовспоможение
При двойне не редко проводится оперативное родоразрешение- кесарево сечение. Помимо специалистов, которые будут вести роды, при родоразрешении присутствует врач-неонатолог.
Показания к хирургическому родоразрешению:
- тазовое предлежание двух плодов;
- тазовое или поперечное предлежание первого ребенка;
- гестоз;
- кислородная недостаточность (гипоксия) у плодов;
- наличие крупных плодов;
- неготовность родовых путей к родовой деятельности;
- нарушение внутриутробного развития;
- другие осложнения, делающие физиологические роды рискованными для жизни матери или детей.
Кесарево сечение может быть проведено в срочном порядке при угрозе здоровью и жизни беременной, и двойне.
Врачебные рекомендации
Женщине, носящей близнецов после ЭКО, придется менять привычный образ жизни, больше беречь себя, внимательнее прислушиваться к внутренним ощущениям, чаще посещать специалистов, сдавать анализы. Но это жизненно необходимо для предотвращения осложнений, нормального развития и рождения обоих здоровых детей, а также для сохранения собственного здоровья.
Общие рекомендации для беременных двойней:
- Ограничение, а при необходимости исключение физической активности.
- Дневной отдых после 20-недельного срока.
- Отказ от спортивных занятий, если нет противопоказаний, то заменить их пешими прогулками.
- Посещать врача в плановом порядке и при любых незначительных подозрениях на проблемы.
- Исключить необоснованные диеты, полноценно питаться. Суточное потребление на каждый плод должен составлять 300 ккал.
- Исключить вредные привычки.
- Избегать стрессов, негативных эмоций, необоснованных переживаний, переутомлений, переохлаждений.
- Избегать общественных мест в эпидемический период.
- Дородовая госпитализация, с целью определения сроков и методов родоразрешения.
Декретный отпуск при многоплодной беременности составляет 84 дня (с 28-й недели), послеродовый – 110 дней, при осложнениях – еще плюс 16 дней.
Источник: https://AltraVita-IVF.ru/stati/dvojnya.html