У кого был повышен хгч на первом скрининге
Когда повышается ХГЧ?
Самым точным способом определения беременности на раннем сроке является анализ крови. В крови определяется гормон – ХГЧ. Вместе с другими гормонами он также является маркером генетических отклонений, за уровнем которых следят у беременных на скринингах в первом и втором триместрах. Но его ценность не только в этом: он широко известен как маркер онкологических заболеваний.
Когда сдавать анализ ХГЧ
Специфический гормон беременности ХГЧ начинает вырабатываться через несколько часов после прикрепления эмбриона. Он выполняет важную функцию по поддержанию желтого тела и плаценты, увеличивает количество ворсинок хориона. Кроме того, этот гормон является специфическим. Кроме как во время беременности он выделяется только в некоторых случаях при онкологических заболеваниях.
Если вы сделали тест на беременность, и он положительный, вы смело можете идти в лабораторию и сдавать анализ крови на бета-ХГЧ. Анализ может показать положительный результат иногда даже при одной полоске на тесте, потому, что в крови уровень ХГЧ выше, чем в моче.
Какой же результат может вам сказать о наличии беременности? Не беременные женщины и мужчины имеют уровень гормона ниже 5, у женщин в климактерическом периоде может быть 7-8. Результат 5-25 считается сомнительным и требует пересдачи. Обратите внимание, что после выкидыша, аборта или родов увеличение уровня ХГЧ остается неизменным еще какое-то время.
Бывают случаи, когда у женщины был повышен уровень гормона, но потом пришли месячные. При повторной пересдаче результат стал отрицательным. В таком случае врачи говорят о биохимической беременности.Это обычная беременность, которая прерывается на очень маленьком сроке, когда еще ее невозможно подтвердить или опровергнуть на УЗИ.
Считается, что плодное яйцо можно обнаружить, когда уровень хорионического гонадотропина в крови достигает значения 1500.
Таблица значений ХГЧ
Срок беременности акушерский, считается от первого дня последней менструации.
Первый триместр:
- 3-4 недели 25 – 156
- 4-5 недель 101 – 4870
- 5-6 недель 1110 – 31500
- 6-7 недель 2560 – 82300
- 7-8 недель 23100 – 151000
- 8-9 недель 27300 – 233000
- 9-13 недель 20900 – 291000
Второй триместр:
- 13-18 недель 6140 – 103000
- 18-23 недель 4720 – 80100
- Третий триместр:
- 23-41 недель 2700 – 78100
Отклонения от нормы
Сам показатель анализа вам мало что даст. Особенно на раннем сроке, потому как все методы определения овуляции не очень точны, даже по фолликулометрии, отслеживанию овуляции по УЗИ, ее можно определить с точностью только до нескольких дней.
Остальные же показатели дают меньшую точность. Поэтому, когда вы сдаете ХГЧ — это нужно делать в динамике. Чтобы точно определить повышенный ХГЧ при беременности или пониженный, лучше всего через 48 часов, но можно не соблюдать этот интервал.
В интернете вы можете найти огромное количество калькуляторов для расчета. В специальную форму вы вводите результаты, и программа подсчитывает время, за которое уровень гомона увеличивается в 2 раза.
Это время может быть разное для разного срока беременности, но в среднем оно должно составлять около двух дней.
Низкий уровень ХГЧ
Низкий уровень ХГЧ, или медленный рост наблюдается при таких ситуациях:
- внематочная беременность – уровень растет медленно;
- угрожающий аборт – растет медленно, не растет или даже снижается;
- замерзшая беременность – не растет или падает.
- при перенашивании в третьем триместре, задержке развития или недостаточности плаценты – медленно растет.
Из всех вышеперечисленных ситуаций самая опасная — это внематочная беременность. При такой патологии происходит следующее:
- Уровень гормона становится выше, но не достигает нормальных отметок.
- При проведении теста на беременность вторая полоска имеет более слабый оттенок, может быть еле заметна.
- Для точной постановки диагноза проводятся исследования мочи и крови. Показатели сравниваются с нормой, подходящей для возраста плода.
- Если подозрения на наличие внематочной беременности подтверждаются, то назначается УЗИ.
- Анализ крови на гормон берется не один раз, а каждый два дня. Если патология отсутствует, то его уровень будет постоянно увеличиваться. В обратной ситуации рост будет незначительным.
Плод при таком состоянии нежизнеспособен. На УЗИ не определяется плодного яйца более чем через 2-3 недели после задержки. Состояние опасно для жизни беременной, потому как, если случится разрыв трубы, у нее может начаться внутреннее кровотечение. Внематочная беременность часто сопровождается болями и коричневыми или черными выделениями.
Высокий уровень ХГЧ
Завышенный показатель ХГЧ может быть при:
- гестозе;
- токсикозе;
- пузырном заносе;
- многоплодной беременности;
- генетических патологиях;
- диабете у беременной;
- при приеме препаратов, содержащих ХГЧ.
Экстракорпоральное оплодотворение
Во время проведения ЭКО показатели уровней всех гормонов очень важны. Причиной тому является нарушение естественных механизмов наступления беременности. Поэтому врач следит за уровнем гормонов, чтобы вовремя назначить препарат для корректировки. Кроме того, в некоторых протоколах делается укол синтетического ХГЧ.
После подсадки самым точным и ранним способом оценить результат является проведение анализа на этот гормон. Проводится он уже через 2 недели. От него многое зависит.
Например, если он показывает отрицательный результат, то нужно отменять поддержку беременности, так как с ней не наступит менструация. Соответственно организм не сможет полностью восстановиться и подготовится к следующей попытке.
Напротив, если результат положительный, то поддержку прекращать нельзя.
Высокий уровень на скрининге первого триместра
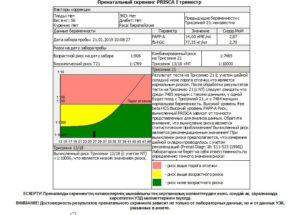
Скрининг первого триместра — исследование, которое проводится у беременных женщин на 10-14 неделе. Состоит он из двух этапов: УЗИ диагностика и анализ крови на гормоны. Хотя и проводится он многим, рекомендуется только женщинам, которые входят в группу риска. В группу повышенного риска хромосомных патологий входят:
- супруги, пребывающие в родстве;
- замершие беременности и множественные выкидыши в анамнезе;
- хромосомные патологии в семье;
- возраст беременной больше 35.
Во время проведения скринингового УЗИ в первом триместре, отклонения показателей от нормы таких параметров позволяют заподозрить наличие отклонений у плода по следующим вопросам:
- бипариетальный размер;
- копчико-теменной размер;
- толщина воротниковой зоны;
- носовая кость;
- частота сердечных сокращений.
Определяются уровни гормонов ХГЧ и Протеина А (РАРР). РАРР – это белок, вырабатываемый плацентой. Есть факторы, которые влияют на уровень этих гормонов, при этом не являются признаками патологии.
Если женщина страдает ожирением — уровни гормонов могут повыситься. Показатель ХГЧ повышается при проведении искусственного оплодотворения. Если недавно проводился амниоцентез или беременность многоплодная, то нормы гормонов для таких случаев неизвестны.
Сахарный диабет показывает заниженный уровень гомонов.
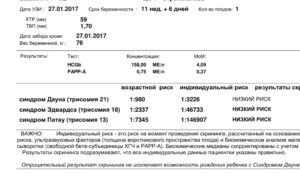
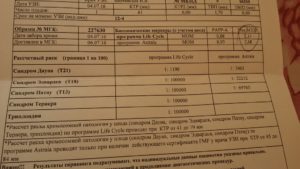
После проведения всех тестов лаборатория рассчитывает риски, учитывая особенности беременной. Промежуточное значение рассчитывается в единицах МоМ, которые показывают отклонения значений от средних. Для уровня ХГЧ нормой считается 0,5-2,5 МоМ. Повышение этого уровня может говорить о синдроме Дауна, понижение — о синдроме Эдвадрдса.
Скрининг второго триместра
Скрининг второго триместра по показаниям проводится при плохих результатах первого скрининга и в случае, когда женщина из группы риска. Но сейчас его проходят практически все беременные. УЗИ проводится на сроке в 20-24 недели, а анализ крови на гормоны на 16–17 неделе. Проводится тройной тест на три маркера:
- хорионический гонадотропин (ХГЧ);
- ɑ-фетопротеин (АФП);
- эстриол (E3).
В расчет рисков берутся такие показатели, как:
- возраст беременной;
- масса тела;
- регион проживания.
При риске от 1:360 до 1:250 назначается дополнительная консультация генетика, при риске ниже 1:100 рекомендуется амниоцинтез.
Типичная картина для некоторых заболеваний(МоМ):
- синдром Дауна АПФ 0,75, ХГЧ 2,32, Е3 0,82.
- синдром Эдвадрса АПФ 0,65, ХГЧ 0,36, Е3 0,43.
- триплоидия типа I/II АПФ 6,97, ХГЧ 13, Е3 0,69.
- синдром Шерешевского-Тернера АПФ 0,99, ХГЧ 1,98, Е3 0,68.
- синдром Клайнфельтера АПФ 1,19, ХГЧ 2,11, Е3 0,60.
В данном случае сильно завышенный показатель ХГЧ может говорить о Триплоидии типа I/II, а сильно пониженный — о синдроме Эдвардса. Как видно, само по себе значение ХГЧ в данном случае не несет информации, а только в сумме с другими маркерами. 0,5-2,5 МоМ считается нормой, но от нормы могут отличаться АПФ или Е3. Тогда риск все равно повышается.
Пузырный занос
Пузырный занос – это состояние, при котором во время оплодотворения яйцеклетки произошла ошибка. Существует полный пузырный занос и частичный.
При частичном яйцеклетка оплодотворяется двумя сперматозоидами, а при полном оплодотворяется яйцеклетка, у которой не хватает половых хромосом. Пузырный занос несовместим с беременностью. При полном ПЗ эмбриона нет.
При частичном — могут развиваться некоторые части его тела. Но он, в любом случае, не жизнеспособен. По этой причине частичный пузырный занос иногда сложно распознать на УЗИ.
Первым признаком того, что что-то пошло не так, является высокий уровень ХГЧ. Далее, диагноз подтверждается или опровергается на ультразвуковом исследовании. После подтверждения рекомендовано срочное прерывание беременности.
Такое состояние, как ПЗ, является крайне опасным, так как в 20% случаев он перерождается в злокачественную опухоль — хориокарциному.
После удаления опухоли контролируется уровень ХГЧ, и в том случае, если он в течение 6 месяцев не спадает до обычного уровня небеременной женщины или растет, проводится химиотерапия.
Хорионический гонадотропин человека как онкомаркер
ХГЧ — очень специфический гормон, поэтому он является практически идеальным маркером злокачественных новообразований. При некоторых типах опухолей его чувствительность достигает 100%.
Чувствительность опухолевых маркеров — это процент положительных диагнозов при выявлении его повышенной концентрации в организме. Чувствительность 100% он имеет при диагностике хорионэпителиомы (опухоли плаценты) и карциномы яичка.
Высокую чувствительность он имеет и при выявлении опухолей матки. Повышенные уровни ХГЧ выявляются у людей, имеющих опухоли:
- яичников;
- яичек;
- желудка;
- печени;
- кишечника;
- почек.
Кроме беременности есть еще причины для повышения уровня ХГЧ, не связанные с раком. У женщин в менопаузе с кистой яичника или миомой матки он тоже может повышаться.
Источник: http://GormonOff.com/gormony/kogda-povyshaetsya-xgch
Скрининг первого триместра: результаты, расчет риска | Мой Гинеколог
Скрининговые обследования помогают выявить риск хромосомных заболеваний у ребенка еще до его рождения. В первом триместре беременности проводят УЗИ и биохимический анализ крови на ХГЧ и РАРР-А. Изменения этих показателей могут указывать на повышенный риск синдрома Дауна у будущего ребенка. Посмотрим, что означают результаты этих анализов.
На каком сроке?
Скрининг 1 триместра делают на сроке от 11 недель до 13 недель и 6 дней (срок рассчитывают от первого дня последней менструации).
Признаки синдрома Дауна на УЗИ
Если у ребенка есть синдром Дауна, то уже на сроке 11-13 недель УЗИст может обнаружить признаки этого заболевания. Есть несколько признаков, которые указывают на повышенный риск синдрома Дауна у ребенка, но наиболее важным является показатель, который называется Толщина Воротникового Пространства (ТВП).
Толщина воротникового пространства (ТВП) имеет синонимы: толщина шейной складки, шейная складка, воротниковое пространство, шейная прозрачность и др. Но все эти термины обозначают одно и то же. Замечено, что если шейная складка плода толще 3 мм, то риск синдрома Дауна у него повышен.
Для того чтобы данные УЗИ были действительно правильными, нужно соблюдать несколько условий:
- УЗИ первого триместра производится не раньше 11 недели беременности (от первого дня последней менструации) и не позднее 13 недель и 6 дней.
- Копчико-теменной размер (КТР) должен быть не менее 45 мм.
- Если положение ребенка в матке не позволяет адекватно оценить ТВП, то врач попросит вас подвигаться, покашлять, либо легонько постучать по животу – для того, чтобы ребенок изменил положение. Либо врач может посоветовать прийти на УЗИ чуть позже.
- Измерение ТВП может проводиться с помощью УЗИ через кожу живота, либо через влагалище (это зависит от положения ребенка).
Хоть толщина воротникового пространства является наиболее важным параметром в оценке риска синдрома Дауна, врач также учитывает другие возможные признаки отклонений у плода:
- Носовая косточка в норме определяется у здорового плода уже после 11 недели, однако отсутствует примерно в 60-70% случаев, если у ребенка есть синдром Дауна. Тем не менее, у 2% здоровых детей носовая кость может не определяться на УЗИ.
- Кровоток в венозном (аранциевом) протоке должен иметь определенный вид, считающийся нормой. У 80% детей с синдромом Дауна нарушен кровоток в аранциевом протоке. Тем не менее, у 5% здоровых детей также могут обнаружиться такие отклонения.
- Уменьшение размеров верхнечелюстной кости может указывать на повышенный риск синдрома Дауна.
- Увеличение размеров мочевого пузыря встречается у детей с синдромом Дауна. Если мочевой пузырь не виден на УЗИ в 11 недель, то это не страшно (такое бывает у 20% беременных на этом сроке). Но если мочевой пузырь не заметен, то врач может посоветовать вам прийти на повторное УЗИ через неделю. На сроке 12 недель у всех здоровых плодов мочевой пузырь становится заметен.
- Частое сердцебиение (тахикардия) у плода также может говорить о повышенном риске синдрома Дауна.
- Наличие только одной пупочной артерии (вместо двух в норме) повышает риск не только синдрома Дауна, но и других хромосомных заболеваний (синдром Эдвардса и др.)
Норма ХГЧ и свободной β-субъединицы ХГЧ (β-ХГЧ)
ХГЧ и свободная β (бета)-субъединица ХГЧ – это два разных показателя, каждый из которых может использоваться в качестве скрининга на синдром Дауна и другие заболевания. Измерение уровня свободной β-субъединицы ХГЧ позволяет более точно определить риск синдрома Дауна у будущего ребенка, чем измерение общего ХГЧ.
Нормы для ХГЧ в зависимости от срока беременности в неделях можно посмотреть тут.
Нормы для свободной β- субъединицы ХГЧ в первом триместре:
- 9 недель: 23,6 – 193,1 нг/мл, или 0,5 – 2 МоМ
- 10 недель: 25,8 – 181,6 нг/мл, или 0,5 – 2 МоМ
- 11 недель: 17,4 – 130,4 нг/мл, или 0,5 – 2 МоМ
- 12 недель: 13,4 – 128,5 нг/мл, или 0,5 – 2 МоМ
- 13 недель: 14,2 – 114,7 нг/мл, или 0,5 – 2 МоМ
Внимание! Нормы в нг/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Что, если ХГЧ не в норме?
Если свободная β-субъединица ХГЧ выше нормы для вашего срока беременности, или превышает 2 МоМ, то у ребенка повышен риск синдрома Дауна.
Если свободная β-субъединица ХГЧ ниже нормы для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Эдвардса.
Норма РАРР-А
РАРР-А, или как его называют, «плазматический протеин А, ассоциированный с беременностью», это второй показатель, используемый в биохимическом скрининге первого триместра. Уровень этого протеина постоянно растет в течение беременности, а отклонения показателя могут указывать на различные заболевания у будущего ребенка.
Норма для РАРР-А в зависимости от срока беременности:
- 8-9 недель: 0,17 – 1,54 мЕД/мл, или от 0,5 до 2 МоМ
- 9-10 недель: 0,32 – 2, 42 мЕД/мл, или от 0,5 до 2 МоМ
- 10-11 недель: 0,46 – 3,73 мЕД/мл, или от 0,5 до 2 МоМ
- 11-12 недель: 0,79 – 4,76 мЕД/мл, или от 0,5 до 2 МоМ
- 12-13 недель: 1,03 – 6,01 мЕД/мл, или от 0,5 до 2 МоМ
- 13-14 недель: 1,47 – 8,54 мЕД/мл, или от 0,5 до 2 МоМ
Внимание! Нормы в мЕД/мл могут отличаться в разных лабораториях, поэтому указанные данные не окончательны, и вам в любом случае нужно проконсультироваться с врачом. Если результат указан в МоМ, то нормы одинаковы для всех лабораторий и для всех анализов: от 0,5 до 2 МоМ.
Что, если РАРР-А не в норме?
Если РАРР-А ниже нормы для вашего срока беременности, или составляет менее 0,5 МоМ, то у ребенка повышен риск синдрома Дауна и синдрома Эдвардса.
Если РАРР-А выше нормы для вашего срока беременности, либо превышает 2 МоМ, но при этом остальные показатели скрининга в норме, то нет никакого повода для беспокойства. Исследования показали, что в группе женщин с повышенным уровнем РАРР-А во время беременности риск заболеваний у плода или осложнений беременности не выше, чем у остальных женщин с нормальным РАРР-А.
Что такое риск и как он рассчитывается?
Как вы уже могли заметить, каждый из показателей биохимического скрининга (ХГЧ и РАРР-А) может измеряться в МоМ. МоМ – это особая величина, которая показывает, насколько полученный результат анализа отличается от среднего результата для данного срока беременности.
Но все же, на ХГЧ и РАРР-А влияет не только срок беременности, но и ваш возраст, вес, курите ли вы, какие заболевания у вас имеются, и некоторые другие факторы. Именно поэтому, для получения более точных результатов скрининга, все его данные заносятся в компьютерную программу, которая рассчитывает риск заболеваний у ребенка индивидуально для вас, учитывая все ваши особенности.
Важно: для правильного подсчета риска необходимо, чтобы все анализы сдавались в той же лаборатории, в которой производится подсчет риска. Программа для подсчета риска настроена на особые параметры, индивидуальные для каждой лаборатории. Поэтому, если вы захотите перепроверить результаты скрининга в другой лаборатории, вам необходимо будет сдать все анализы повторно.
Программа дает результат в виде дроби, например: 1:10, 1:250, 1:1000 и тому подобное. Понимать дробь следует так:Например, риск 1:300. Это означает, что из 300 беременностей с такими показателями, как у вас, рождается один ребенок с синдромом Дауна и 299 здоровых детей.
В зависимости от полученной дроби лаборатория выдает одно из заключений:
- Тест положительный – высокий риск синдрома Дауна у ребенка. Значит, вам необходимо более тщательное обследование для уточнения диагноза. Вам может быть рекомендована биопсия ворсин хориона или амниоцентез.
- Тест отрицательный – низкий риск синдрома Дауна у ребенка. Вам понадобится пройти скрининг второго триместра, но дополнительные обследования не нужны.
Что делать, если у меня высокий риск?
Если в результате скрининга у вас был обнаружен высокий риск рождения ребенка с синдромом Дауна, то это еще не повод впадать в панику, и уж тем более, прерывать беременность. Вас направят на консультацию к врачу генетику, который еще раз посмотрит результаты всех обследований и при необходимости порекомендует пройти обследования: биопсию ворсин хориона или амниоцентез.
Как подтвердить или опровергнуть результаты скрининга?
Если вы считаете, что скрининг вам был проведен неверно, то вы можете повторить обследование в другой клинике, но для этого нужно будет повторно сдать все анализы и пройти УЗИ. Это будет возможно, только если срок беременности на этот момент не превышает 13 недель и 6 дней.
Врач говорит, что мне нужно сделать аборт. Что делать?
К сожалению, бывают такие ситуации, когда врач настойчиво рекомендует или даже заставляет сделать аборт на основании результатов скрининга. Запомните: ни один врач не имеет права на такие действия. Скрининг не является окончательным методом диагностики синдрома Дауна и, только на основании плохих его результатов, не нужно прерывать беременность.
Скажите, что вы хотите проконсультироваться с генетиком и пройти диагностические процедуры для выявления синдрома Дауна (или другого заболевания): биопсию ворсин хориона (если срок беременности у вас 10-13 недель) или амниоцентез (если срок беременности 16-17 недель).
Источник: https://www.mygynecologist.ru/content/%D1%81%D0%BA%D1%80%D0%B8%D0%BD%D0%B8%D0%BD%D0%B3-%D0%BF%D0%B5%D1%80%D0%B2%D0%BE%D0%B3%D0%BE-%D1%82%D1%80%D0%B8%D0%BC%D0%B5%D1%81%D1%82%D1%80%D0%B0-%D1%80%D0%B5%D0%B7%D1%83%D0%BB%D1%8C%D1%82%D0%B0%D1%82%D1%8B-%D1%80%D0%B0%D1%81%D1%87%D0%B5%D1%82-%D1%80%D0%B8%D1%81%D0%BA%D0%B0
Высокий ХГЧ на первом скрининге: причины и последствия

Во время беременности женщина может ощущать себя хорошо, не предъявлять никаких жалоб, и только благодаря проведенному вовремя обследованию можно выявить ту или иную патологию. Одним из важных показателей здоровья матери и плода является низкий или высокий ХГч на первом скрининге.
Первый триместр очень важный период в течение беременности. Происходит закладка органов и систем плода, развитие и функционирование плаценты.
При постановке на учет обязательно собирается анамнез, сколько было беременностей и как они проходили, наличие каких-либо заболеваний у будущей мамы. Все это позволяет врачу оценить ситуацию и предположить, как будет проходить настоящая беременность.
В сроки 10-14 недель проводят первый скрининг, что дает возможность на ранних стадиях заподозрить различные нарушения в системе мать-плацента-плод.
В сыворотке крови определяют количество свободной β-субъединицы гонадотропина человека. В лаборатории берут кровь из вены утром натощак. Через пару часов обычно анализ готов и можно узнать информацию о наличии беременности, если исследование проводилось впервые при задержке менструации; или концентрацию гормона, соответственно сроку существующей беременности.
Высокий ХГч на 1 скрининге: что это значит?
Если женщина ожидает не одного малыша, то высокий показатель ХГч считается нормой и волноваться не стоит. Уровень гормона напрямую зависит от числа плодов — чем больше, тем выше.
В других случаях ХГч выше нормы на первом скрининге является следствием возможных нарушений в течение беременности:
- Сахарный диабет у матери – повышенное количество глюкозы в сыворотке крови. Сахарный диабет может быть у женщины, как до беременности, так и развиться во время беременности.
- Токсикоз – состояние, характеризующееся появлением в первые три месяца рвоты беременных и слюнотечения;
- Прием синтетических гестагенов. К таким средствам относится известный многим препарат Дюфастон, который по своим свойствам близок к природному прогестерону. Дюфастон не обязательно влияет на количество гонадотропина в крови, но может и повышать, что надо учитывать при назначении анализа на ХГч;
- Хромосомные аномалии плода (например, синдром Дауна, синдром Эдвардса). При наследственной патологии уровень Хгч выше на неделю и более. Наряду с анализом на ХГч проверяют концентрацию белка плазмы PAPP-A, который снижен. Необходимо дополнительное исследование и консультация генетика;
- Опухолевидные заболевания органов (яичника, молочной железы, легких).
- Опухолевые заболевания плаценты.
К последним относятся:
- Пузырный занос – при данной патологии важным диагностическим показателем является резкое увеличение содержания гонадотропина в сыворотке крови.
- Хориокарцинома – злокачественная опухоль из эпителиальных клеток ворсин хориона.
Опасен ли высокий уровень ХГч для беременности?
Опасность высокого уровня ХГч на 1 скрининге зависит от причин его роста. Так, если превышение нормы гормона вызвано сахарным диабетом, то есть риск неблагоприятного течения беременности, нарушений в развитии плода вплоть до внутриутробной гибели. При таком диагнозе обязательна дородовая госпитализация в плановом порядке.
Токсикоз, будучи причиной превышения нормы ХГч, может протекать в легкой форме, в этом случае степень опасности для здоровья мамы и плода не критична, но все равно нужно находиться под наблюдением врачей. Помните, что токсикоз иногда принимает тяжелое течение, что отражается на общем состоянии будущей мамы, нормальном функционировании ее органов и систем.
Опухолевые заболевания органов и плаценты требуют немедленной врачебной консультации и медицинского вмешательства.
В частности, при пузырном заносе исход беременности самый неблагоприятный с немедленной аспирацией содержимого полости матки.
После удаления через 2 недели ХГ почти не определяется, но в динамике продолжают определять до трех раз. Нередко может быть рецидив, поэтому необходим контроль состояния больных в течение года.
Развившаяся на фоне пузырного заноса или через пару месяцев после аборта и родов хориокарцинома также несет в себе серьезную угрозу для здоровья женщины. К сожалению, последствия могут быть печальные, но нередко матку сохраняют. При данной патологии наблюдение за больными продолжают в течение 2-х лет.
Что делать, если уровень ХГч на скрининге высокий?
Чтобы предупредить развитие осложнений, женщину определяют в группу риска, благодаря чему можно вовремя провести диагностические и лечебные мероприятия.
К группе риска относятся женщины:
- генетическая патология в семье;
- сахарный диабет у женщины или в семье;
- возраст женщины старше 35 лет;
- замершая (неразвивающаяся) беременность в анамнезе;
- самопроизвольный аборт.
Не стоит паниковать раньше времени после первого результата анализов. Возможно, не были соблюдены все рекомендации по его правильной сдаче или произошла ошибка в лаборатории.
Если уровень ХГч выше срока, то назначают сдачу анализа в динамике. Наряду с биохимическим исследованием крови проходят УЗИ, дополнительные методы, консультации специалистов.
Важно! Обследование надо проходить в одной и той же лаборатории. Если вы будете сдавать кровь в разных лабораториях, то значения могут отличаться.
Если есть подозрения, что причина высокого уровня ХГч – хромосомные аномалии, женщине могут предложить пройти процедуру амниоцентеза. Эта процедура окружена многими мифами и страхами будущих мам, но в действительности она наносит больше психологического, чем физического вреда.
Процедура амиоцентеза на сроке более 16 недель практически не несет в себе риска негативных последствий. Ее единственный минус — длительный срок расшифровки, из-за которого результат становится известным только к 18-20 неделе.
По этой причине вместо амниоцентеза врач может рекомендовать пройти другую инвазивную процедуру — биопсию ворсин хориона.Помните, что результат исследований крови не дает точного результата, и вероятность того, что ребенок абсолютно здоров даже при отклоненных от норм анализах, всегда есть. Вероятность правдивого результат инвазивных процедур довольна высока (до 99%).
После дополнительных обследований и консультаций женщина совместно с врачом будут решать вопрос о сохранении беременности и тактике ее ведения либо ее прерывании.
Владлена Размерица, акушер-гинеколог, специально для Mirmam.pro
Источник: https://mirmam.pro/vysokiy-khgch-na-skrininge
У кого был повышен хгч на первом скрининге
Мамлайф — приложение для соврeменных мам
Девочки, у кого на первом скрининге был повышен хгч? сегодня делала в ркб, узи ттт хорошее, риски по синдромам низкие, а хгч повышен(((
В приложении Вы сможете просмотреть все фотографии этой записи, а также прокомментировать и почитать другие посты автора
— у меня и на втором повышен и афп тоже, отправили к генетику, гинетик сказал чтоб не переживала.
— если итоговые риски низкие, то ничего страшного!
— врач лаборант сказала идти к своему врачу и разбираться почему повышен, может из-за гормонов или стресса. моя гинеколог любит панику наводить, вот теперь переживаю немного. Главное с ребенком все хорошо. Аллага шокер.
— @rezedulya, прошу совета. сделали первый скрининг,асе показатели хорошие,кроме хчг-2,6. подскажите,значительный ли риск?в жк сказала что норма до 3. все хорошо. но читаю,до 2 норма. расскажите,что вы делали! ?
— @lily604 у меня вообще больше 4х, я делала в ркб, а вы? там лично беседует зав.лабораторией и она мне сказала такое может быть при токсикозе и приеме гормональных, сказала главное пап а норме. ничего не делала. гинеколог тоже ничего не сказала. если все остальное в норме мне кажется не стоит переживать, если что то не так вас бы отправили к генетику.
— @rezedulya, я сдавала в своей жк на тракторостроителей. .спасибо большое за ответ!!думаю ,может узи все же еще сделать. удивило ,что гиня говорила, что норма 3.00
— @lily604 а вы Узи делали при сдачи крови в один день? они же при подсчете рисков смотрят узи и потом в совокупности с кровью высчитыапют индивидуальный риск
— @rezedulya, да,сначала узи,потом кровь.Все в один день.
— @lily604 можете Узи сделать у хорошего специалиста для успокоения
— Я не особо доверяю узистам с жк
Скачивайте и общайтесь с мамами поблизости в Мамлайфе — приложении для соврeменных мам
У кого был повышен хгч на первом скрининге?
Пришли же когда результаты, гинеколог сказала что все хорошо. Но дала на руки заключение что бы сделала копию. И черт дернул меня залезть в эти показатели. (( теперь места себе не нахожу. Все в норме, риски в совокупности тоже в норме… но хгч прям не мало выше нормы(( мне кажется врач только на риски и посмотрела.
Мобильное приложение«Happy Mama»4,7 Общаться в приложении гораздо удобней!
ХГЧ после 8 недель вообще не показателен. у каждой беременной там уже свои показатели.
Интересное: Масло подсолнечное при беременности
Так скрининг на этом и основан. Хгч в мом не должен превышать показателя 2. До 20 недель точно
не знаю. У меня тоже на скрининге смотрели совсем другие показатели
А где вы видите, что повышен? Ваши индивидуальные риски меньше базовых, все нормально по-моему.
Так это риски. А выше есть результаты хгч и рарр-а, на основе которых + узи производятся расчеты
Ну и зачем вы на эти конкретные цифры смотрите, если риски высчитаны хорошие? У меня ТВП была выше среднего, к примеру. Но риски в итоге маленькие и ттт всё хорошо. Не мотайте нервы себе, малой чувствует всё.
Да блин и не посмотрела бы, если бы вечер все не выкладывали посты о том что к гинетику посылают… Вот и я начиталась((Вдохните глубоко. У вас там в конце даже написано, что если риски меньше 1 к 600, то консультация генетика не требуется. Всё будет хорошо! Если прям сильно сомневаетесь, сходите к другому гинекологу, чтоб он прокомментировал результаты. Но он то же самое вам скажет. Они даже не смотрят на параметры отдельно, смотрят на итоговые риски и всё. Успокаивайтесь!
На 1 скрининге повышен бета ХГЧ
У кого так было? PAPP в норме, а ХГЧ при норме до 130, у меня 179. По УЗИ все хорошо, но расчеты риска еще мне не прислали, так что вот волнуюсь немного. Я принимаю много утрожестана — может из-за него быть повышен.
однозначно у врача спрашивайте
Да мне после обеда уже прийдет расчет рисков, а пока вот думала, может у кого-то так было, узнать .
Да дело в том, что эти анализы не скажут, что на 100% у ребенка все хорошо или наоборот. По результатам анализа можно лишь узнать насколько велик риск этих отклонений у ребенка. Вот по узи у меня риск 1:30 000 примерно.
А по крови явно будет больше, раз выше нормы результат, но меня беспокоит НАСКОЛЬКО выше он станет. Одно дело, когда риск 1: 5 000, а совсем другое 1:40.
И у вашей знакомой, если бы она сдала кровь тоже не обязательно показало бы высокий риск, хотя конечно, когда со всех сторон проверишься все-таки спокойнее.
Ой, я как раз на 3д была. Как мне врач пояснила, в 3д только фото делают, а смотрят все-равно в 2д, потому что так четче видно все размеры и контуры.
это сейчас обсуждать, как пальцем в небо
главное чтоб по узи все хорошо было, а если что то им не понравится то они в заключении пишут консультацию гепетика.
Честно не знаю, ничего не говорили, сдала, сказали, что норм и все, но я сдавала почему-то в ж\к в 16 неделек… А узи было в 12… Не накручивай себя раньше времени, все хорошо будет, может и из-за поддержки, может и ошибка.
мне вот 2 разных лабы дали 2 разных резуса в свое время %) По своему опыту скажу, что чем меньше накручиваешь себя во время Б, тем лучше она проходит, конечно на врачей все оставлять нельзя, доверяй, но проверяй, но и совсем заморачиваться не стоит.Интересное: Какой хгч был у вас на 5 неделе
Наслаждайся этим временем. Пролетит быстро )
Олечка, это как Бог даст, у моей знакомой риски были минимальны, н всех узи все хорошо-синдром дауна мальчик, а у второй(у нее еще и проблемы щитовидки) все анализы сдавала риски высокие, по всем врачам таскалась, сейчас растит здоровенькую девочку :))) у нас с моей дочкой разница в 3 недели ровно :))) у Анюты 13 ноября а у них 4 декабря, так что как говорит мой Г. все только силами природы :)))))
Судя по всему, точно может дать результат только анализ вод… который генетики в таких случаях назначают — там по факту уже считают кол-во хромосом.
Не, ну в моем случае этот анализ не назначат, его назначают если и на узи толщина шейной складки не соответствует норме. А у меня там все в норме.
честно говоря понятия не имею, даже не знаю брали ли у меня кровь на хгч, главное что по узи все хорошо
а вообще, что может быть такого страшного в повышенном хгч.
Хромосомные аномалии, типа синдрома Дауна
мм… А я вообще вот что думаю про эти аномалии. Врачи часто ошибаются. Много таких живых историй в интернете что врачи ставили страшные диагнозы а мать не слушала их и рожала здорового ребенка.
В отделении гинекологии всегда есть девочки которым врачи сказали что у ребенка будут какие-то нарушения в развитии и они делали искусственное прерывание, причем срок уже не маленький — 20 недель, когда ребенка уже чувствуешь… я видела этих девочек, такого не пожелаешь и врагу.
Они ходили как зомби т.к. были на сильных лекарствах и из-за них им все уже было неважно.
Так вот, все эти скрининги делаются для того, чтобы «вовремя» сделать аборт. Но неужели ты будешь делать аборт если тебе скажут что риск развития синдрома дауна например 1/10? или 1/100? Некоторые делают.Но я бы не сделала никогда. Поэтому даже не вижу смысла в определении этих рисков. Главное что ребеночек растет и развивается по срокам, что ему хорошо и удобно. Главное самой не травить его намеренно или случайно.
Я так думаю.
Источники: http://web.mom.life/ru/post/56c7021683398384458b4568-devochki-u-kogo-na-pervom-skrininge-bylhttp://m.baby.ru/blogs/post/572105123-155631730/http://www.baby.ru/blogs/post/235243398-38726467/
Источник: https://rojaismelo.ru/kormyashhaya-mama/u-kogo-byl-povyshen-hgch-na-pervom-skrininge