Беременность после рака матки
Беременность и рак тела матки
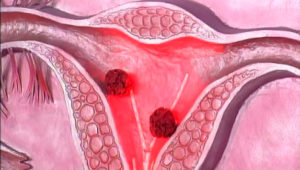
Рак тела матки (РТМ) — злокачественная опухоль слизистой оболочки тела матки.
СИНОНИМЫ
Рак эндометрия, аденокарцинома эндометрия.КОД МКБ-10
D07.0 Злокачественные новообразования эндометрия.
ЭПИДЕМИОЛОГИЯ
В последние десятилетия заболеваемость раком тела матки увеличилась на 55%, и эта опухоль в настоящее время занимает первое место среди злокачественных новообразований женской половой сферы.
Сочетание рака тела матки и беременности встречается редко по двум основным причинам: из-за значительного снижения генеративной функции у этих больных, а также из-за сильного влияния прогестерона, препятствующего развитию атипической гиперплазии и рака эндометрия, при беременности.
Основные причины, влияющие на увеличение заболеваемости РТМ:● возрастание продолжительности жизни женщин;● увеличение количества женщин с нейрообменно-эндокринными нарушениями (при ожирении до 15 кг риск возникновения рака эндометрия увеличивается в 3 раза, до 25 кг — в 10 раз; при СД — в 3 раза);
● неадекватное использование гормональных препаратов с высоким содержанием эстрогенов (при длительном приёме эстрогенов риск возникновения РТМ увеличивается в 10–15 раз, при приёме тамоксифена — в 8 раз).
КЛАССИФИКАЦИЯ
Морфологическая классификация стадий рака тела матки (FIGO, 1988).Стадия IA — опухоль в пределах эндометрия.Стадия IB — инвазия миометрия менее чем на половину его толщины.Стадия IC — инвазия миометрия более чем на половину его толщины.
Стадия IIA — распространение на железы шейки матки.Стадия IIB — распространение на строму шейки матки.Стадия IIIA — прорастание серозной оболочки матки, метастазы в маточные трубы или яичники или наличие опухолевых клеток в смывах из брюшной полости.
Стадия IIIB — распространение на влагалище.Стадия IIIC — метастазы в тазовые или поясничные лимфатические узлы.Стадия IVА — прорастание слизистой мочевого пузыря или прямой кишки.
Стадия IVB — отдалённые метастазы, в том числе метастазы в пределах брюшной полости, а также метастазы в паховые лимфатические узлы.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ РАКА ТЕЛА МАТКИ
Рак тела матки относят к гормонально-зависимым опухолям.
Выделяют два патогенетических варианта возникновения рака матки.
Первый патогенетический вариант диагностируют у 60–70% больных. При нём чётко выражены нарушения овуляции (ановуляторные маточные кровотечения, бесплодие, позднее наступление менопаузы), сочетающиеся с нарушением метаболизма жиров и углеводов (ожирение различной степени, сахарный диабет, гипертоническая болезнь).
Опухоль
возникает на фоне гиперпластического процесса эндометрия и стромы яичников, часто сочетается с другими гормонально-зависимыми опухолями (раком молочной железы, феминизирующими опухолями яичников), синдромом Штейна–Левенталя (у 62% больных РЭ — склерокистозные яичники).
У таких больных опухоль матки характеризуется медленным ростом, высокой степенью дифференцировки, чувствительностью к прогестагенам. Заболевание протекает менее злокачественно и сравнительно редко сопровождается лимфогенным метастазированием.
Следует отметить, что если на первом этапе канцерогенеза при данном патогенетическом варианте обменно-эндокринные нарушения приводят к возникновению РЭ, то на втором этапе они играют противоположную роль — обуславливают низкую потенцию к метастазированию и благоприятный прогноз.При втором патогенетическом варианте нарушение овуляции и стероидного гомеостаза выражены нечётко или совсем отсутствуют. Опухоль возникает чаще в постменопаузе на фоне атрофии эндометрия, фиброза стромы яичников.
Отсутствие гормональной зависимости ведёт к прогрессии опухоли, нарастанию её автономности. В этих случаях опухоль низкодифференцированная, склонна к инвазивному росту и лимфогенному метастазированию, мало чувствительна к прогестагенам. Течение заболевания менее благоприятно.
Факторы риска возникновения РЭ:
● ановуляция и ановуляторные маточные кровотечения;● миома матки и генитальный эндометриоз;● синдром Штейна–Левенталя;● гиперпластический процесс в эндометрии;● гормонально-зависимые опухоли в анамнезе;● отягощённая наследственность (рак органов репродуктивной системы);● ожирение, гиперлипидемия, сахарный диабет, гипертоническая болезнь;
● бесплодие, отсутствие родов, поздние роды и роды крупным плодом (более 4 кг).
Значение имеет не столько число факторов риска, сколько сочетание нарушений в двух системах: репродуктивной и эндокринной. При сочетании трёх и более факторов в различных системах гомеостаза риск развития РЭ увеличивается в 9 раз.
КЛИНИЧЕСКАЯ КАРТИНА (СИМПТОМЫ) РАКА МАТКИ
Наиболее частый симптом РТМ — маточное кровотечение (у 70–90% больных). В репродуктивном возрасте кровотечение происходит по типу менометроррагии.
При РТМ боли появляются раньше, чем при РШМ, имеют схваткообразный характер и сопровождаются усилением выделений. Боли тупого характера указывают на распространение опухоли за пределы матки и обусловлены сдавлением опухолевыми инфильтратами нервных стволов малого таза или симпатического ствола метастатически поражёнными парааортальными лимфатическими узлами.
Общее состояние больной обычно ухудшается только в запущенных случаях.
Факторы прогноза при РТМ:● гистологическая структура и степень дифференцировки опухоли;● глубина инвазии в миометрий;● распространение опухоли на цервикальный канал;● наличие опухолевых клеток в сосудах;● метастазы в яичниках;● метастазы в лимфатических узлах;● содержание рецепторов прогестерона и эстрадиола в ткани опухоли;
● наличие опухолевых клеток в перитонеальной жидкости (цитологическое исследование).
Метастазирование
Для РЭ характерна ортодоксальность метастазирования: последовательность и этапность поражения регионарных и отдалённых лимфатических коллекторов и затем присоединение гематогенного распространения.
Лимфогенное метастазирование тесно связано не только с биологическими свойствами опухоли, но и с некоторыми особенностями организма.
Лимфогенные метастазы чаще определяют у больных пожилого возраста при втором патогенетическом варианте РТМ.
У больных до 30 лет лимфогенные метастазы отсутствуют, их частота в возрасте 40–49 лет составляет 5,7%, старше 70 лет — 15,4%; при первом патогенетическом варианте — 8,9%, при втором — 13,6%.
Большое значение имеет степень дифференцировки опухоли.
Для высокодифференцированной аденокарциномы характерно поверхностное прорастание в миометрий, тогда как низкодифференцированные опухоли отличаются глубокой инвазией и высокой потенцией к лимфогенному метастазированию.Частота метастазирования в лимфатические узлы при высокодифференцированной аденокарциноме — 4,2%, при умеренно дифференцированной — 10–12%, при низкодифференцированной — 18–26%.
При локализации опухоли в пределах слизистой оболочки метастазы в лимфатические узлы практически не выявляют, при поверхностной инвазии определяют в 5% случаев, а при глубокой — в 35–40%.
Физикальное исследование
При обследовании больных РЭ следует уточнить состояние менструальной функции (длительность репродуктивного периода, наличие ациклических маточных кровотечений, особенности генеративной функции и течения пременопаузального периода, время наступления менопаузы) и обратить внимание на наличие в анамнезе гиперпластического процесса в эндометрии. Большое значение имеют обменные нарушения (ожирение, сахарный диабет).
При двуручном гинекологическом исследовании можно обнаружить увеличение размеров матки и яичников.
Увеличение яичников может быть обусловлено наличием первично-множественной опухоли или их метастатическим поражением.
Лабораторные исследования
Клинический анализ крови: лейкоцитоз (до 10×109/л), увеличение СОЭ до 20 мм/час; анемия лёгкой степени.Коагулограмма: признаки гиперкоагуляции.
Биохимический анализ крови: гипопротеинемия.
Инструментальные исследования
Ультразвуковое исследование органов малого таза. Расширение срединной маточной структуры до 20 мм, с неоднородным, гиперэхогеннным внутренним содержимым, нечёткими, неровными контурами, местами «изъеденными».
ЦДК. Признаки неоваскуляризации, множество сосудов с низким индексом резистентности (ИР
Источник: http://www.MedSecret.net/akusherstvo/onkologicheskie-zabolevanija-pri-beremennosti/400-rak-tela-matki-pri-beremennosti
Как забеременеть после лечения рака?
Если раньше онкологические заболевания считались болезнью пожилых, то сегодня ситуация меняется. Средний возраст больных онкологией в России ежегодно снижается. Так, женщины в возрасте 30-49 лет составляют 13,5 % всех онкологических больных.
Те формы новообразований, которые ранее встречались только после 40 лет, теперь все чаще встречаются у 20-летних.
Особую тревогу вызывают злокачественные новообразования репродуктивных органов. Их доля составляет 39% всех злокачественных новообразований у женщин.
- Рак молочной железы — 21%
- Опухоли матки — 13%
- Рак яичников — 5%
К сожалению, далеко не все молодые женщины к моменту постановки диагноза успевают завести семью и родить.
Сегодня современная медицина предоставляет возможность женщинам с онкологическими заболеваниями зачать и родить здоровых детей.
Рак – не приговор!
Онкологические заболевания все чаще выявляются на ранних стадиях и даже на стадии предрака (insitu). Совершенствуются методы лечения.
По данным ВОЗ, в России смертность от своевременно выявленных онкозаболеваний снижается, а ожидаемая продолжительность жизни ежегодно увеличивается на 4,4%.
Так, выживаемость при лечении лимфомы Ходжкина составляет 80-90% (M. Wolff 2009).
Прогноз лечения рака молочной железы благоприятен для 88% пациенток. Благоприятный прогноз имеет до 93% случаев рака яичника и до 99 % случаев рака шейки матки!
В своем интервью академик РАН, директор по научной работе ФГБУ «РОНЦ им. Н.Н. Блохина», Михаил Романович Личиницер заявил: «Сегодня есть обнадеживающие достижения и в практической онкологии.
Новые эффективные препараты дают прекрасные шансы на жизнь, и многие формы рака, которые еще десять лет назад были смертельными, сегодня излечиваются.
Значимые успехи достигнуты в лечении меланомы, рака молочной железы, яичников, легкого и почки.
Рак молочной железы сегодня не только переходит из разряда смертельных заболеваний в хронические, но и в значительном числе случаев излечивается навсегда».
А специалисты НИИ им Н.И. Пирогова приводят такие данные:
«…новые методы и технологии диагностики и лечения при диагностике рака молочной железы на I стадии позволяют добиться 95% выздоровления; на II-III стадии – 5-летней выживаемости более 70%».
Все эти данные дают женщинам шанс. Шанс выздороветь и прожить яркую жизнь.
К сожалению, многие методы лечения онкологических заболеваний имеют побочные эффекты и крайне негативно влияют на способность женщины иметь детей.
Лечение рака угнетает яичники и повреждает генетический материал
Несмотря на разработку новых лекарств и методов лечения, подавляющее большинство противоопухолевых химиотерапевтических препаратов и лучевых методов имеют токсическое действие. У 86% прошедших лечение женщин они вызывают временное или постоянное бесплодие и преждевременную менопаузу. Около 70% женщин после лечения никогда не смогут забеременеть естественным путем.
Так, тотальное облучения лимфоузлов в процессе лучевой терапии отрицательно влияет на менструальный цикл, который не восстанавливается даже после ее завершения. При дозе облучения 2 Гр разрушаются 50% яйцеклеток. При дозе 15 Гр угасание яичников наблюдается в 100% случаев.
При этом доза облучения стандартного цикла лечения рака молочной железы составляет примерно 70 Гр. И хотя облучение не направлено непосредственно на органы репродуктивной системы, яичники все равно испытывают колоссальное отрицательное влияние радиации и вероятность их угасания приближается к 100%.При этом 47% женщин детородного возраста с диагностированным раком груди хотели бы иметь детей после лечения (Letourneau et al., Cancer 2012).
Есть ли выход?
В мировой практике специалисты-репродуктологи перед началом онкологического лечения рекомендуют своим пациенткам сохранять яйцеклетки и эмбрионы. В подавляющем большинстве случаев это единственный способ сохранить свое право на материнство и родить здорового ребенка.
Методы криоконсервации существуют более 40 лет. Они проверены, безопасны и применимы даже при гормонозависимых опухолях. Эти репродуктивные технологии мы в Репробанке активно внедряем в России.
Если после лечения репродуктивная функция восстанавливается, и здоровое зачатие происходит естественным путем, вы просто отказываетесь от хранения материала.
Даже здоровые женщины все чаще принимают решение позаботиться о своем будущем и страхуют себя.
Например, Ким Кардашьян, не смотря на наличие двоих здоровых детей, заморозила свои яйцеклетки. А компания выделяет 20 000 долларов каждой сотруднице, принявшей решение заморозить генетический материал.
Заморозка яйцеклеток
После забора яйцеклетки хранятся при постоянной температуры –196⁰С. Так как не каждая попытка ЭКО заканчивается беременностью, врачи рекомендуют сохранять материал для нескольких попыток – минимум 12 яйцеклеток. Экономически это самый выгодный метод.
Яйцеклетки можно собрать за 12 месяцев в естественном цикле, хотя с возрастом далеко не каждый цикл заканчивается овуляцией. К сожалению, онкология – заболевание, которое не терпит промедления. Приступить к лечению необходимо как можно раньше, это одно из условий выздоровления.
Поэтому на фоне критического фактора времени активно применяется гормональная стимуляция суперовуляции – процедура, которая зачастую позволяет получить нужное количество яйцеклеток за один цикл. И хотя при гормонозависимых опухолях применение стимуляции затруднено, современные протоколы под контролем лечащего онколога подходят даже пациенткам с гормонозависимыми опухолями молочной железы.
Заморозка эмбрионов
Эмбрион – это оплодотворенная яйцеклетка. По статистике эмбрионы лучше хранятся и значительно увеличивают шансы на успешную беременность.
Этот метод подходит для тех женщин, которые состоят в браке или имеют одного постоянного партнера. Метод подходит также для одиноких женщин, которые определились с донором спермы.
Перед принятием решения о заморозке эмбрионов, обе стороны должны понимать, что права на эмбрион принадлежат обоим родителям, и принимать решение о любых действиях с эмбрионом пара будет совместно.
Согласно российскому законодательству, Репробанк не имеет право производить действия с эмбрионом на основании пожеланий одного родителя. Поэтому, чтобы максимально защитить себя от любых жизненных коллизий, мы рекомендуем сохранять одновременно и яйцеклетки, и эмбрионы.Жизненные ситуации бывают разные, если в будущем женщина захочет родить от другого мужчины, яйцеклетки дадут такую возможность.
Заморозка ткани яичника
В этом случае замораживается не яйцеклетка, а здоровая ткань яичника, полученная хирургическим путем. После выздоровления ткань трансплантируют обратно в яичник.
Технология заморозки ткани яичника дает женщине возможность:
— восстановить гормональный фон и естественный цикл, — зачать естественным путем и без гормональной стимуляции,
— на несколько лет отложить вызванный медицинскими препаратами климакс.
В настоящее время технология относится к экспериментальным методам с очень высоким потенциалом.
Беременеть или нет – вот в чем вопрос
На рождение ребенка после лечения рака молочной железы решается всего 7% женщин.
Между тем масштабные исследования последних лет показывают безопасность планирования беременности после рака молочной железы даже при наличии в анамнезе гормонзависимой опухоли и убедительно доказывают значительное снижение риска рецидива после родов.
Применение вспомогательных репродуктивных технологий (ВРТ) официально разрешено в России и регламентируется приказом Министерства здравоохранения РФ №107н от 30 августа 2012 «О порядке использования вспомогательных репродуктивных технологий, противопоказаниях и ограничениях к их применению».
В случае онкологической настороженности применение ВРТ проводится после распределения от онколога и под его контролем.
В рамках ВРТ оказывается широкий спектр услуг:
- криоконсервация яйцеклеток и эмбрионов,
- ЭКО и ПЭ,
- «суррогатное» материнство,
- донорство ооцитов и эмбрионов,
- ИКСИ,
- предимплантационная диагностика наследственных заболеваний
ВРТ более 40 лет применяются для лечения бесплодия по всему миру. С помощью ЭКО рождено уже боле пяти миллионов детей (!) – ни много ни мало, население Ирландии.
И хотя женщине для возникновения беременности требуется в среднем три цикла ЭКО, каждый год услугами ВРТ пользуется около полутора миллиона пар, а количество зачатых с помощью ЭКО и ИКСИ детей ежегодно прирастает на 400 000.
Методы ВРТ эффективны, безопасны и по многим причинам после лечения онкологии имеют приоритет перед естественными методами.
Причина 1. Здоровый малыш
После химиотерапии имеет смысл предпочесть замороженные яйцеклетки. Перед ЭКО они проходят тщательную генетическую диагностику, из них выбирают самые жизнеспособные, и женщине имплантируют заведомо здоровые эмбрионы.
Причина 2. Генетический материал сохраняется в первозданном виде
Замороженный биологический материал не имеет срока хранения. Клетки хранятся при неизменной температуре -196⁰С, которая останавливает все обменные процессы.
Если говорить простыми словами, замороженная клетка не стареет – время для нее как бы останавливается. Поэтому дети, рожденные через 10, 20 или 30 лет после криоконсервации, ничем не отличаются от детей, зачатых естественным путем.
Причина 3. Высокое качество материала повышает шансы на успех
Для заморозки мы используем особую технологию витрификации, при которой охлаждение яйцеклетки производится со скоростью 3 000 градусов в секунду. Такая технология позволяет избежать образования кристаллов, которые травмируют материал и делают его непригодным для дальнейшего использования.
Причина 4. Риск онкозаболеваний у «детей из пробирки» не превышает нормальный уровень
Многие переболевшие онкологией опасаются, что ребенок может заразиться раком. Исследования говорят о том, что дети родителей со злокачественными новообразованиями в анамнезе не имеют более высокого риска развития опухолей, за исключением наследственных его форм.
Истории из жизни
В Токио родился ребенок из замороженной 13 лет назад яйцеклетки. У матери ребенка в юности было обнаружено онкологическое заболевание – лимфома. До начала противоопухолевого лечения она заморозила две здоровые яйцеклетки. И в 2014 году с помощью метода ЭКО одну из сохраненных яйцеклеток оплодотворили «в пробирке» и женщина родила абсолютно здорового малыша.
В России в городе Обнинске у девушки с онкологическим заболеванием щитовидной железы заморозили ткань яичника, затем получили два эмбриона и после завершения лечения, она смогла забеременеть и родить здорового мальчика.
В 2010 году в Америке женщина по завершении лечения лимфомы Ходжкина родила здорового ребенка после пересадки обратно замороженной ткани яичника.
Это лишь немногие примеры рождения здоровых детей с применением современных вспомогательных репродуктивных технологий при онкологических заболеваниях. Существует множество примеров рождение детей после 10-летнего хранения эмбрионов (Res U., Res P., Kastelic D. et al., 2000; Trounson A., Mohr L. Human, 1983).
В мировой практике известно 5 случаев рождения здоровых малышей у женщин путем пересадки замороженной ткани яичника, прошедших лечение лимфомы Ходжкина (О.В. Быстрова, А.С. Калугина, 2003). После витрификации выживаемость яйцеклеток составляет более 80%, наступление беременности после оплодотворения витрифицированных ооцитов около 50% (О.В.
Быстрова, А.С. Калугина, 2003).
Так, благодаря развитию технологий, возможность стать мамой открыта даже женщинам с самым тяжелым диагнозом.
Компания Репробанк специализируются на сохранении, долговременном хранении и транспортировке биологических материалов.
Остались вопросы?
Всю актуальную и подробную информацию вы можете получить, позвонив по телефону: +7 (499) 490-93-69 или записавшись на консультацию к врачу-эмбриологу.
Записаться на консультацию
05.03.2018
Источник: https://reprobank.ru/novosti/novosti-reprobanka/beremennost-posle-raka-vy-smozhete-imet-detej
Рак и беременность: влияние на плод, диагностика, лечение
Рак во время беременности встречается довольно редко. Чаще всего онкологические заболевания в период беременности возникают у молодых женщин. Некоторые методы лечения рака безопасны для использования при беременности, в то время как другие могут нанести вред плоду (еще не родившемуся ребенку).
Очень важно вовремя проконсультироваться с опытным онкологом, чтобы тот мог определить риски и узнать выгоды от проведения специфических диагностических тестов и методов лечения рака, если беременная женщина столкнулась с онкологией.
Диагностика рака во время беременности
Беременные женщины часто задерживают своевременное проведение диагностики, по той простой причине, что некоторые симптомы рака, такие как вздутие живота, частые головные боли, ректальные кровотечения, являются общими как для рака, так и для самой беременности. По этой же причине данные симптомы не считаются подозрительными.
С другой стороны, именно во время беременности можно обнаружить онкологическое заболевание, которое ранее не было замечено.
Например, РАР-тест (анализ на раннее выявление изменений в клетках шейки матки) выполняется как часть стандартного дородового обследования, по результатам которого и можно диагностировать рак.По этому же принципу, можно выявить рак яичников во время УЗИ-обследования беременной.
К раковым процессам, которые, как правило, могут возникать во время вынашивания малыша, относятся рак шейки матки, рак молочной железы, рак щитовидной железы, лимфомы Ходжкина, меланомы, а также гестационные трофобластические опухоли (особо редкий вид рака, который может происходить в репродуктивной системе женщины).
Наиболее распространенной формой рака у беременных женщин является рак молочной железы, который затрагивает приблизительно одну особь на 3000 беременностей. Всем известно, что беременность связана с увеличением груди, поэтому большинство женщин в этот период не проходят плановую маммографию, что и может стать причиной позднего выявления небольших опухолей груди.
Если имеется подозрение на рак во время беременности, врачи могут быть также обеспокоены по поводу проведения обследования с применением рентгеновских лучей. Тем не менее, многочисленные исследования показали, что уровень радиации в диагностических рентгеновских лучах слишком мал, чтобы нанести вред плоду.
Компьютерная томография (КТ) по принципу своего влияния на человеческий организм похожа на рентгеновские лучи, так как производит ионизирующее излучение. Однако, КТ является гораздо более точной, чем рентгеновские лучи в изложении структуры внутренних органов, что играет большую роль в постановке диагноза и определении пораженных зон.
Проведение КТ головы или грудной клетки, как правило, также считается безопасным во время беременности, так как не оказывает прямого воздействия на плод.
КТ брюшной полости или таза должна быть сделана только в случае крайней необходимости и после обсуждения с лечащей командой онкологов.
Другие диагностические тесты и анализы, такие как магнитно-резонансная томография (МРТ), УЗИ, биопсии считаются безопасными во время беременности, потому что при их проведении не используется ионизирующее излучение.
Лечение рака во время беременности
При принятии решений относительно лечения рака во время беременности, врач индивидуально определяет наилучшие варианты лечения для будущей матери. Также, обязательно учитываются и возможные риски для развивающегося ребенка.
Тип и методика лечения подбираются в зависимости от многих факторов, главными из которых являются:
- гестационный возраст плода (этап беременности);
- тип, местоположение, размер опухоли;
- стадия рака;
- пожелания будущей матери и ее семьи.
Так как некоторые методы лечения рака могут нанести вред плоду, особенно в первом триместре (первые три месяца беременности), лечение может быть отложено до второго или третьего триместров.
Когда рак диагностируется на поздних сроках беременности, врачи могут ждать и не предпринимать никаких мер по лечению, пока ребенок не появиться на свет.
В некоторых случаях, например, на ранней стадии (стадии 0 или IA) рака шейки матки, врачи проводят наблюдение и не начинают лечение до окончания родов.
Некоторые методы лечения рака могут быть использованы во время беременности, но только после тщательного рассмотрения и планирования лечения для оптимизации безопасности матери и будущего ребенка. К ним относятся операции, химиотерапия, и редко, лучевая терапия.Хирургическое лечение
Хирургия в нашем случае представляет собой удаление опухоли и окружающих тканей во время оперативного вмешательства.
Это не представляет большого риска для развивающегося ребенка и считается наиболее безопасным вариантом лечения рака во время беременности.
В некоторых случаях, более обширная операция может быть сделана с целью избегания необходимости использовать химиотерапию или лучевую терапию.
Химиотерапия
Проведение химиотерапии, если был диагностирован рак при беременности, подразумевает использование препаратов для уничтожения раковых клеток, как правило, путем остановки способности раковых клеток к росту и делению.
Химиотерапия может нанести вред плоду, особенно, если она проводится во время первого триместра беременности, когда органы зародыша все еще развиваются.
Химиотерапия в течение первого триместра может вызвать врожденные дефекты или даже потерю беременности (выкидыш).
В течение второго и третьего триместров некоторые виды химиотерапии можно проводить. В этот период плацента действует как барьер между матерью и ребенком, под влиянием которого определенные лекарственные препараты не способны нанести вред малышу.
Хотя химиотерапия на поздних стадиях беременности не может напрямую навредить развивающемуся ребенку, она все же способна вызывать побочные эффекты, например, анемию (низкое количество красных кровяных клеток) у матери, что способно нарушить процесс кровообращения между матерью и плодом. Кроме того, химиотерапия, проведенная в период второго и третьего триместров иногда вызывает преждевременные роды, низкий вес ребенка при рождении и проблемы в период лактации.
Лучевая терапия
Лучевая терапия – это использование высокой энергии рентгеновских лучей или других частиц с целью уничтожения раковых клеток.
По той причине, что лучевая терапия может нанести вред плоду, особенно во время первого триместра беременности, врачи, как правило, избегают использование этого метода лечения онкологии.Даже во втором и третьем триместрах, использование лучевой терапии является редкостью.
Рак при беременности: прогноз и чего ожидать?
Онкология и беременность – явление достаточно редкое, происходящее примерно один на каждые 1000 беременностей. Именно по этой причине женщины часто оказываются в ситуации, когда даже самые квалифицированные врачи не могут определиться, как бороться с раком.
Однако, несмотря на то, что большинство женщин, у которых возникли подозрения или было диагностировано раковое заболевание в период вынашивания ребенка, продолжают обсуждать со своим лечащим врачом сроки начала и длительность лечения рака во время беременности, другие могут даже не подозревать о протекании у себя злокачественного процесса.
Но не смотря на вышесказанное, самое главное это то, что беременная женщина больная раком, даже не смотря на страшный диагноз способна выносить и родить абсолютно здорового малыша, потому как протекание ракового процесса очень редко влияет непосредственно на сам плод. Но существуют и другие, более печальные случаи.
Так, некоторые виды рака имеют свойство распространяться на плаценту (временный орган, который соединяет плод с матерью), но при этом не влияют на самого ребенка. Вдобавок, лечение и восстановление беременной женщины чрезвычайно сложно морально для самой медицинской команды.
Поэтому очень важно найти врача, который имеет опыт лечения беременных женщин с раком.
Рак и кормление грудью
Хотя раковые клетки не могут попасть к младенцу через грудное молоко, врачи настойчиво рекомендуют женщинам, которые проходят лечение от рака, не кормить грудью.
Вдобавок, особенно опасными для малыша могут быть последствия проведенной накануне химиотерапии, так как лекарственные средства могут быть переданы ему через грудное молоко. Точно так же, радиоактивные компоненты, которые принимаются внутрь при лечении рака щитовидной железы (например, дозы радиоактивного йода), могут попасть в грудное молоко и нанести вред младенцу.
Как беременность влияет на протекание рака
Прогноз (шанс выздоровления) для беременной женщины с раком часто такой же, как и у других женщин того же возраста и с теми же видами и стадиями рака. Однако, если диагноз или лечение женщины во время беременности задерживается, степень рака может прогрессировать.
Кроме того, из-за количества гормонов, вырабатываемых во время беременности, она имеет потенциал влиять на рост и распространение некоторых видов рака. В таком случае очень важно предварительно проконсультироваться с врачом по поводу того, как беременность может повлиять на вашу стадию и форму рака, а также на процесс выздоровления.
Вопросы, которые нужно задать онкологу!
Если вы беременны и у вас, к сожалению, недавно был диагностирован рак, с целью сохранения своего здоровья, а также жизни и здоровья вашего будущего ребенка, вы обязаны знать и оперировать всей необходимой информацией, получить которую можно задав своему лечащему онкологу следующие вопросы (также, исходя из ответов данного врача, вы сможете убедиться в его квалификации и наличии опыта).
- Сколько лет опыта лечения беременных женщин с раком вы имеете?
- Как вы будете взаимодействовать с моим акушером (врач, который специализируется на беременности и родах)?
- Нужно ли мне проходить какие-либо специальные тесты и обследования?
- Какой план и методику лечения вы рекомендуете? Почему?
- Нужно ли начинать лечение сразу, или нужно ждать окончания беременности?
- Может ли задерживание лечения ухудшить мое состояние и повлиять прогноз?
- Каковы существуют краткосрочные и долгосрочные риски лечения для меня? Для малыша?
- Смогу ли я кормить грудью?
- Какая социальная поддержка доступна мне и моему ребенку?
- Помимо онколога, какие врачи дополнительно будут наблюдать рак и беременность?
Источник: https://orake.info/rak-i-beremennost-vliyanie-na-plod-diagnostika-lechenie/
Беременность после рака
К сожалению, рак молодеет и количество больных, находящихся в репродуктивном возрасте, каждый год увеличивается.
К счастью, многие из них успешно лечатся и возвращаются в обычную жизнь. Тогда перед ними встает вопрос – можно ли после онкологии заводить детей, и когда это можно делать.
Этому вопросу и будет посвящена эта небольшая, но важная для таких людей статья.
Если у мужчины была онкология
Если мужчина находится в молодом возрасте, то перед началом лечения рака очень желательно сдать сперму в криобанк.
Несмотря на то, что человек болен раком, сперма у него остается надлежащего качества, без мутаций, обусловленных онкологией и впоследствии у него могут родиться нормальные, здоровые дети.
Но это нужно сделать обязательно перед лечением, так как некоторые методы терапии рака останавливают фертильность (возможность иметь детей) у мужчин навсегда.
Например, длительная лучевая терапия органов малого таза, паховых лимфоузлов и других участков, находящихся в непосредственной близости от детородных органов.
В любом случае, если даже лучевая терапия не сделала мужчину бесплодным навсегда, то после нее минимум полгода, а желательно год, мужчине не стоит заводить детей.Это связано с тем, что в сперме могут быть определенные нарушения на генетическом уровне. Кроме того, и само качество спермы будет очень плохо.
В том случае, если мужчина прошел химиотерапию, которая его полностью не стерилизовала, то планировать беременность после химиотерапии мужа лучше не ранее, чем через год – полтора после того, как был закончен последний курс химиотерапии.
В том случае, если лечение производилось препаратами иммунотерапии, минимальный срок после которого мужчина может заводить детей – полгода.
Если была проведена операция по поводу рака, а дополнительной терапии не проводилось, что бывает на ранних стадиях рака, то каких-либо ограничений по заведению детей нет.
Единственное — любая операция это стресс для организма, и чтобы восстановить физические качества спермы до должного уровня, нужно подождать месяц два.
Хотя даже если беременность наступит раньше этого срока, каких-либо аномалий у ребенка она не вызовет.
Если мужчина получает гормонотерапию, то после ее прекращения, если у мужчины сохраняется фертильность, то стоит хотя бы год подождать с вопросом зачатия детей, так как гормонотерапия дается обычно дается по заболеваниям органов малого таза.
Гораздо сложнее дело обстоит с женщинами. За границей перед лечением рака женщине предлагают сдать в криобанк свою яйцеклетку. В принципе тоже самое можно сделать и в нашей стране.Однако, проблема заключается в том, кто будет вынашивать эту яйцеклетку. Женщине не только беременеть, но и вынашивать беременность после лечения рака, бывает противопоказано. А услуги суррогатных матерей у нас очень дороги, и самое главное, они юридически до сих пор не отрегулированы.
Во многих случаях после лечения рака врачи вообще не рекомендуют женщинам беременеть.
Дело в том, что, несмотря на все ухищрения врачей, крошечные клеточки опухоли-метастазы отделяются от основной опухоли и разносятся кровотоком или лимфотоком по всему организму.
Эти крошечные опухолевые клеточки могут дремать в организме и 2 и 3, и больше лет. Они могут никогда не возобновить свою активность. Но беременность является мощным процессом активизирующим весь организм женщины.
Во время беременности происходит коренная перестройка организма целиком.
Меняется гормональный баланс, активизируются различные органы и ткани, так как они вынуждены обеспечивать нормальное функционирование не только женщины, но и плода.
Резко усиливается энергетический обмен. Все это с высокой вероятностью может привести к тому, что замершая где-то мельчайшая клеточка опухоли начнет свой рост.
Это касается любых локализаций опухоли. Беременность после рака груди также нежелательна, как и беременность после рака шейки матки или рака желудочно-кишечного тракта.
Можно ли родить после рака молочной железы — можно, но за это можно поплатиться собственной жизнью, а можно и вовсе не успеть выносить этого ребенка, рак может вернуться в любой момент, если возниктет провоцирующий фактор, и загубить обе жизни.Исключайте также возможность беременности во время химиотерапии — химиотерапия и беременность — вещи несовместимые, в этом случае уродства или гибели плода не избежать.
Когда женщине можно беременеть после онкологии
И все же хотелось бы поговорить о тех случаях, когда женщине можно беременеть после лечения рака.
В случае с женщиной отсчет срока, после которого ей можно беременеть начинается с того момента, как ей была проведена последняя терапия по поводу опухоли.
Минимальный срок, если опухоль по своему типу была неагрессивная и стадия первая или вторая, составляет 5 лет.
В том случае, если была третья стадия, и с момента окончания лечения прошло даже 5 лет устойчивой ремиссии, беременеть крайне не рекомендуется.
В том случае, если женщина была пролечена по поводу меланомы, самый минимальный срок ремиссии, после которого можно беременеть, – это 7 лет, а лучше 10 лет.
Беременность после рака шейки матки
Многие спрашивают — можно ли рожать с раком шейки матки. Это зависит от типа опухоли, если у вас была лейомиосаркома, отличающаяся высокой агрессивностью и степенью злокачественности, и прогнозы по ней неутешительные, то рисковать и заводить ребенка я бы не рекомендовал.
Если речь идет о карциномах, и была выполнена щадящая операция, беременеть после рака шейки матки можно, с учетом сроков, указанных выше.
Онкология на фоне беременности
Не менее прискорбна и другая ситуация, когда женщина забеременела, и выясняется, что на фоне беременности, у нее обнаружена раковая опухоль. Сразу встает вопрос – что делать.
Любой врач скажет – делайте аборт и начинайте лечение.
В моей, и не только в моей, практике бывали такие случаи, когда беременная женщина, узнав, что она больна раком, просит не стандартной рекомендации, а просит объяснить ей, как лучше поступить. Если она готова пожертвовать своим здоровьем ради ребенка, сможет ли она родить и выносить этого ребенка.
Здесь все зависит от того, где локализована эта опухоль, насколько она агрессивна и сколько женщине осталось до родов.
В том случае, если опухоль расположена в области органов малого таза, ответ будет абсолютно однозначный — аборт. Например, рак шейки матки и беременность — это однозначное показание для аборта.Если злокачественное новообразование обнаружилось на ранних сроках беременности, – ответ тоже будет однозначным – аборт.
Если была обнаружена опухоль, относящаяся к разряду высокоагрессивных, например, меланома, то ребенком придется пожертвовать. И дело здесь не в том, готова ли женщина принести свою жизнь в жертву, а в том что из-за высокой агрессивности этой опухоли, женщина может умереть раньше, чем придет срок родов.
В тех случаях, когда обнаружена опухоль, характеризующаяся медленным течением или на самой ранней стадии, или до рождения ребенка осталось совсем чуть-чуть, может иметь смысл дождаться, когда женщине можно будет сделать кесарево сечение, получить хоть и недоношенного, но уже полностью сформированного ребенка и срочно приступить к лечению женщины. Разумеется ни о каком грудном вскармливании речи быть не может.
Очень редкий случай, когда женщина забеременев, узнает, что у нее совместно с плодом или вместо плода из яйцеклетки развивается раковая опухоль, но об этом мы поговорим в другой статье.
Рак шейки матки и беременность: рекомендации врачей
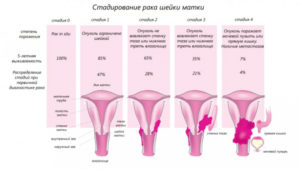
Злокачественное новообразование, сформировавшееся из тканей шейки матки – рак. Патологический процесс вполне может быть выявлен у женщины в период вынашивания ею малыша.
Такая ситуация диагностируется редко, не более, чем в 1-3 % от общего числа беременных. Однако и к такому необходимо быть готовой.
В группе риска по онкопатологии женщины в возрасте 28–35 лет, когда шансы оплодотворения яйцеклетки максимально высоки.
Рак шейки матки при беременности начинает быстро прогрессировать, и может потребоваться ее прервать. Решение принимается специалистами в каждом случае индивидуально.
Эпидемиология
Раковое поражение матки в ее шеечном отделе диагностируется в момент вынашивания малыша с частотой от 10 до 100 случаев на каждые 100 000 беременностей. Это около 12-15 % всех злокачественных новообразований у беременных.
Форма преинвазивного РШМ – тяжелая дисплазия. Выявляется гораздо чаще, поэтому объединение ее с дисплазией CIN III в одну категорию объяснимо значительным сходством клинических проявлений и подходами к тактике лечения.
Опыт акушеров свидетельствует, что более 65-75 % поражений раковыми процессами в момент вынашивания плода – это именно преинвазивный тип онкопатологии, то есть первая ее стадия.
Основные причины
На сегодня первопричины формирования очагов атипии в районе шейки матки достоверно специалистами не установлены. Теорий существует множество, однако, в большинстве случаев в организме женщины удается выявить вирус папилломы человека (ВПЧ). Его агенты проникают в ткани влагалища, а оттуда – в шейку при незащищенных половых сношениях.
Но бывают случаи диагностирования вирусной патологии у девственниц. Поэтому утверждать, что именно вышеназванный вирус является главной первопричиной мутации в клетках, будет ошибочно. При прочих равных условиях опухоль у одних женщин с ВПЧ формируется, а у других – нет.
Помимо всего прочего специалисты указывают на ряд негативных факторов, которые усугубляют ситуацию:
- присутствие в женском организме сразу нескольких подтипов ВПЧ;
- существенно пониженные в силу ряда причин иммунные барьеры, к примеру, из-за хронических соматических заболеваний, продолжительного вынужденного приема медикаментов;
- имеющиеся «плохие» привычки – злоупотребление табачной, алкогольной, наркотической продукцией;
- раннее начало половой жизни;
- беременность до 16 лет и раньше;
- беспорядочная половая жизнь, чересчур частая смена сексуальных партнеров;
- перенесенные в анамнезе заболевания, передаваемые при половых сношениях.
Вовсе не обязательно, что какой-либо из вышеперечисленных факторов приведет к появлению рака, но на их фоне риск многократно возрастает.
Классификация
По гистологическому признаку специалисты подразделяют рак шейки матки на следующие варианты:
- плоскоклеточный;
- аденокарцинома;
- иные смешанные варианты.
В большинстве случаев опухоль является плоскоклеточной. Однако установить истинное строение помогают современные методы диагностики. Пренебрегать взятием биоматериала и ранней постановкой на учет беременной женщине не стоит. Своевременная диагностика помогает вовремя принять адекватные меры по купированию патологического процесса и перевода заболевания в стадию стойкой ремиссии.
Симптоматика
На первых этапах своего появления опухолевый очаг в районе шейки матки никоим образом себя не проявляет.
Его можно выявить при проведении профилактических гинекологических осмотров путем взятия биоматериала с подозрительных участков органа.
Он часто произрастает на фоне имеющихся у женщины эндоцервицитов, полипов либо эктропиона, лейкоплакий, а также иных воспалительных и посттравматических процессов.
Для инвазивного течения рака шейки матки характерны контактные выделения с кровянистыми прожилками в них, реже они могут иметь гноевидный или зловонный характер.Помимо этого, женщину начинают беспокоить болевые импульсы в нижних отделах живота и нижней области поясницы, колебания температуры. Все эти симптомы вовсе не специфичны для беременности.
Около 25-30 % женщин и вовсе не испытывают никаких отклонений в своем самочувствии.
Формирование клинической симптоматики в период беременности при раке шейки матки напрямую зависит от структуры и скорости распространения опухолевого очага. К примеру, при экзофитном течении рака будут наблюдаться больше кровянистые выделения у сексуально активных женщин – именно из-за полового контакта, травмирующего и без того видоизмененную шейку матки.
При преимущественно эндофитном течении онкопроцесса эпителиальная ткань, покрывающая поверхность шейки, может оставаться целой довольно большой промежуток времени. А кровянистые выделения будут наблюдаться только после того, как поперечный диаметр шейки органа не достигнет 5-6 см.
Обратите внимание! Некроз, имеющий место быть в подобной ситуации, при увеличении параметров злокачественного новообразования и нарушением кровообращения будет обуславливать появление отчетливого гнилостного запаха выделений.
Болевые импульсы не столь характерны для поражения раком структур шейки матки. Они появляются при вовлечении в воспалительный процесс соседних органов либо с массивным некрозом центральной части опухоли.
Распространение же рака с шейки в параметральное пространство влечет за собой фиксацию к стенке таза, что проявляется выраженной болезненностью в районе крестца.
А при вовлечении в патологическую ситуацию вен и лимфососудов обязательно спровоцирует отечность нижних конечностей.Подобная триада – болевые импульсы в районе спины, интенсивные отеки на голенях и стопах, а также гипофункция почечных структур – обязательно скажет высококвалифицированному специалисту о сформировавшемся локально распространенном опухолевом процессе.
Диагностика
Рак шейки матки и беременность требуют от специалиста особо пристального внимания к проведению диагностических процедур. В этой ситуации особенно важно не упустить момент, когда патологию еще можно излечить либо перевести в состояние длительной ремиссии.
Для того чтобы диагностика была максимально информативной, беременной женщине рекомендуется к проведению следующий комплекс процедур:
- Тщательный сбор анамнеза:
- личного – как протекали предыдущие беременности, не было ли перенесенных инфекционных заболеваний женской половой сферы, как часто посещает личного гинеколога;
- соматического – когда отметились сбои в самочувствии, что этому предшествовало, какие имеются хронические патологии;
- трудового – в какой сфере деятельности занята, имеются ли негативные факторы на рабочем месте, какой распорядок труда и отдыха, переведена ли в связи с беременностью на облегченный труд;
- семейного – имелись ли по женской линии онкопатологии.
- Гинекологический осмотр, в том числе ректовагинальный.
- Забор биоматериала на цитологическое исследование с поверхности шейки матки и из цервикального канала. Не стоит опасаться, что будет причинен вред ребенку или спровоцирован выкидыш. Оборудование на сегодняшний момент выполняется из стерильных и высококачественных материалов.
- Проведенная высококвалифицированным специалистом кольпоскопия помогает уточнить, имеются ли патологические изменения в тканях шейки матки у беременной. Однако ее необходимость определяется результатом цитологического исследования. Негативного воздействия на малыша не происходит.
Расставить все по своим местам и помочь провести адекватную дифференциальную диагностику помогает прицельная биопсия.
При беременности предпочтение отдается клиновидному ее варианту, поскольку для шейки органа он менее травматичен и практически не дает кровотечений.
Из дополнительных методик указываются УЗИ, рентгенография грудной клетки с экранизацией района живота, различные анализы крови, в том числе на онкомаркеры.
Источник: https://pro-rak.ru/organy/sheika-matki/beremennost-rekomendatsii-vrachej.html


