Окружность головки по неделям
Окружность головы плода по неделям: таблица
Для всех женщин беременность является особым жизненным этапом. В это время будущая мама испытывает новые ощущения и с другой стороны познает свою сущность.
Одновременно с положительными эмоциями и фантазиями о будущем малыше молодой маме приходится проходить множество консультаций и сдавать много анализов. Такие посещения поликлиники порой заставляют понервничать.
Но анализы необходимы для контроля нормального роста и развития малыша в животике женщины.
Когда необходимо УЗИ
Когда будущая мама приходит на прием к своему врачу, ей объясняют необходимость и сроки проведения наблюдений под аппаратом УЗИ. Выделяется два вида ультразвукового исследования: скрининги и селективные исследования.
Скринингом называют обязательное обследование всех беременных с помощью УЗИ в определенные сроки. Обычно плановое ультразвуковое обследование будущая мама проходит на сроках от 10 до 12 недели, от 22 до 24 недели, на 32 и 37-38 акушерской неделе беременности.
При проведении такого вида обследования измеряются размеры плода и их соответствие нормам, срок беременности, состояние матки и плаценты. Селективные исследования назначаются лечащим врачом, если присутствует подозрение на осложнение беременности.В случае определения патологии беременности такие обследования могут проводиться неограниченное количество раз.
Фетометрия – что это и зачем
Одной из важных процедур считается фетометрия плода. При проведении врач анализирует размеры плода и соответствие их норме. Процедура представляет собой ультразвуковое обследование, данные которого специалист сверяет с таблицами норм.
Проверка помогает вовремя обнаружить пороки и отклонения в развитии малыша. При проведении фетометрии определяется окружность головы плода по неделям – норма является важным показателем. По неделям врач фиксирует значения УЗИ и делает выводы о здоровье малыша.
Когда врач констатирует меньшие размеры плода, чем установленные для данного срока, то говорят о замедлении роста плода. Если с течением срока беременности проявляется отставание на пару недель, то врачи говорят о задержке внутриутробного развития.
Такая задержка может быть вызвана вредными привычками матери, внутренними инфекциями, хромосомными аномалиями либо плацентарной недостаточностью.
Как меняется окружность растущей головы нормально развивающегося плода
Окружность головы плода по неделям – важный показатель развития плода в утробе мамочки. Как известно, голова ребенка в животе у мамы растет неравномерно. В начале развития размер ее значительно превышает размер тела. А к концу беременности размеры плода становятся равномерными и пропорциональными.
Если проследить, как изменяется окружность головы плода по неделям, можно заметить, что наибольшее увеличение происходит во втором триместре. Именно с 15 по 26 неделю беременности окружность головы крохи увеличивается в среднем на 12-13 мм. Такое увеличение происходит каждую неделю. С дальнейшим увеличением срока беременности рост окружности головы замедляется.
К концу третьего триместра – примерно за месяц до рождения малыша – этот показатель становится больше всего на 12-15 мм.
Как измерить окружность головы крошки
Для того чтобы измерить окружность головы плода по неделям, применяется регулярная диагностика с помощью аппарата ультразвукового исследования.
Исследование проводится специалистом в нескольких проекциях для получения наиболее правильного и точного результата.
Кроме диагностики окружности головы врач проводит диагностику таких фетометрических показателей, как бипариетальный (БПР) и сагиттальный размер, длина косточки бедра, окружность живота, лобно-затылочный (ЛЗР) размер и другие.
Таблица норм, применяемая для диагностики, помогает специалисту определить развитие плода и потенциальные отклонения. Если врач обнаруживает значительные отклонения от нормы, то женщине предлагают сделать прерывание беременности.
Формула для расчета
Окружность головы плода по неделям определяется по такому же принципу, как и бипариетальный размер: измеряется таким методом, как компьютерная планиметрия, либо по формуле. Предварительно определяется бипариетальный и ЛЗР размер головы. Формула имеет такой вид: ОГ = 1/2 * (ЛЗР + БПР) * 3,1416. Такой показатель редко используется для расчета веса плода и не зависит от формы его головы.
Значение показателя окружности головы ребенка
О чем же может рассказать врачу такой показатель, как окружность головы плода по неделям? Таблица норм этого показателя имеет границы. Если они превышены, это свидетельствует о наличии нарушений в развитии. В этом случае главной задачей врача становится ранее выявление отклонений и их корректировка.
Например, увеличение окружности головы может свидетельствовать о таком заболевании, как гидроцефалия. Заболевание проявляется в скоплении жидкости в полостях желудочков головного мозга. Такой процесс приводит к увеличению давления внутри черепа и, как следствие, уменьшению объема головного мозга. Сразу после рождения малышу проводят пункцию.
С помощью процедуры удаляют накопившуюся жидкость и облегчают состояние ребенка.
Значение показателей для родов
В большинстве случаев превышение параметров относят к индивидуальным особенностям крохи. Например, если родители крупные, то предполагается, что ребенок тоже будет крупным.
Как уже говорилось, в таблице указана окружность головы плода по неделям беременности. Увеличение показателя к концу срока беременности может привести к проблемам в родовом процессе. Например, к разрыву промежности.
При этом делается эпизиотомия, то есть небольшой разрез для облегчения родовой деятельности.
Важность показателя
Так, определение показателей окружности головы на разных сроках беременности и сравнение других показателей помогает врачу вовремя выявить патологии в развитии плода, темпы роста и развития, а также возможные сложности.
Женщине не следует самостоятельно интерпретировать или пытаться расшифровать результаты УЗИ-диагностики и делать выводы о здоровье малыша. Врач учитывает множественные факторы и наблюдения, и только тогда делает объективный вывод.
Важно помнить, что развитие каждого малыша индивидуально и может не происходить по табличным значениям.
32 недели – почему важно
Важным этапом в УЗИ-диагностике является срок в 32-е недели беременности. Примерно в этот период плод принимает правильное положение для процесса родов – головкой вниз. Окружность головы плода (32 недели беременности) равна примерно 283-325 мм. Такой срок беременности довольно значителен. Маленький ребеночек в животике у мамы почти сформировался и даже имеет ресницы и брови.
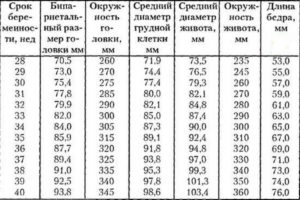
Окружность головы плода: таблица
Как уже упоминалось, первую важную ультразвуковую диагностику будущая мама проводит на 10-12 неделях интересного положения. В таблице приведены данные, начиная с 11-ой недели беременности. Расчет происходит со дня последней менструации.
Представлены табличные данные по 10-ой, 50-ой и 95-ой процентили. Чаще всего врачи ориентируются на 50-ю процентиль, но нормой считаются колебания от 10 до 95. Процентиль представляет собой процентную долю, которая находится ниже определенного количества процентов в выборке.
То есть, 50-я процентиль указывает, что 50% данных значений находится ниже этого уровня.
| Недели беременности | Процентили | ||
| 10-ая | 50-ая | 95-ая | |
| 11 | 53,0 | 63,0 | 73,0 |
| 12 | 58,0 | 71,0 | 84,0 |
| 13 | 73,0 | 84,0 | 96,0 |
| 14 | 84,0 | 97,0 | 110,0 |
| 15 | — | 110,0 | — |
| 16 | 112,0 | 124,0 | 136,0 |
| 17 | 121,0 | 135,0 | 149,0 |
| 18 | 131,0 | 146,0 | 161,0 |
| 19 | 142,0 | 158,0 | 174,0 |
| 20 | 154,0 | 170,0 | 186,0 |
| 21 | 166,0 | 183,0 | 200,0 |
| 22 | 178,0 | 195,0 | 212,0 |
| 23 | 190,0 | 207,0 | 224,0 |
| 24 | 201,0 | 219,0 | 237,0 |
| 25 | 214,0 | 232,0 | 250,0 |
| 26 | 224,0 | 243,0 | 262,0 |
| 27 | 235,0 | 254,0 | 273,0 |
| 28 | 245,0 | 265,0 | 285,0 |
| 29 | 255,0 | 275,0 | 295,0 |
| 30 | 265,0 | 285,0 | 305,0 |
| 31 | 273,0 | 294,0 | 315,0 |
| 32 | 283,0 | 304,0 | 325,0 |
| 33 | 289,0 | 311,0 | 333,0 |
| 34 | 295,0 | 317,0 | 339,0 |
| 35 | 299,0 | 322,0 | 345,0 |
| 36 | 303,0 | 326,0 | 349,0 |
| 37 | 307,0 | 330,0 | 353,0 |
| 38 | 309,0 | 333,0 | 357,0 |
| 39 | 311,0 | 335,0 | 359,0 |
| 40 | 312,0 | 337,0 | 362,0 |
Конечно, для каждой женщины состояние маленького чуда важнее всего на свете. Пока кроха еще находится в животике, единственным способом его увидеть остается УЗИ.
Важность исследования показателей окружности головы, роста, веса и других обусловлена необходимостью постоянного мониторинга развития плода.
Такой мониторинг не только помогает опытному специалисту правильно вести беременность, но и успокаивает будущую маму, которой хочется поскорее подержать на руках свою кроху.
Источник: https://FB.ru/article/177509/okrujnost-golovyi-ploda-po-nedelyam-tablitsa
Особенности ультразвуковой фетометрии плода: таблицы основных показателей по неделям
На различных этапах беременности регулярно проводится фетометрия — это определение размеров плода посредством УЗИ. Данные, полученные при обследовании, на протяжении многих лет подвергались статистическому анализу, и на их основе была составлена таблица с показателями нормы по неделям.
Она является главным параметром для более точного определения срока и позволяет выяснить, нет ли во внутриутробном развитии малыша каких-либо отклонений. Зная, что это такое, молодые родители сами могут после ультразвукового исследования убедиться в том, что всё в порядке.
Сущность процедуры
Чаще всего проводится ультразвуковая фетометрия либо трансвагинальным датчиком, либо традиционно — через живот. В первом случае от женщины не требуется никакой подготовки.
Классическое УЗИ покажет более точные результаты, если на ранних сроках за час до процедуры выпить 500 мл воды и не опустошать мочевой пузырь. Наполненный, он поможет улучшить видимость в полости матки.
После 12 недель этого уже не потребуется, так как данную функцию будут выполнять околоплодные воды.
Процедура знакома всем: на живот наносится специальный гель, и всё, что происходит внутриутробно, выводится на монитор компьютера. Современные программы позволяют автоматически производить замеры плода, а врач уже потом сравнивает их с общей таблицей норм по неделям. Это позволяет уточнить срок беременности и своевременно выявить патологии в развитии плода.
Почему так называется? Термин «фетометрия» восходит к латинскому слову «fetus» (переводится как «потомство») и греческому «metreo» (значит «измерять, определять»).
Нормы и отклонения
Родителям полезно знать, что такое норма, согласно таблице фетометрии, и когда говорят о патологических отклонениях. Увидя незначительное расхождение истинных размеров с официальными показателями, многие начинают паниковать и делать неправильные выводы, что в большинстве случаев оказывается совершенно зря.
Норма:
- данные плода полностью соответствуют размерам в таблице;
- они отстают или опережают их менее, чем на 2 недели (этот срок допустим для индивидуальных особенностей);
- показатели находятся не на одной строчке, а вразброс, но разница эта составляет не более 1 строчки: эти расхождения допустимы из-за скачкообразного внутриутробного развития плода.
Всё остальное относят к случаям отклонений. Особенно опасно, когда фетометрия плода уже в который раз показывает, что один и тот же размер больше или меньше нормы на 2 или даже более строчки.
Например, растущая окружность головы может свидетельствовать о гидроцефалии, но для подтверждения диагноза понадобятся дополнительные данные, полученные в ходе допплерометрии и КТГ, и наблюдение в динамике.
Для сравнения. Если все размеры плода «вписываются» в норму, указанную в таблице фетометрии, кроме, например, длины бедра, это ещё вовсе не показатель патологии. Возможно, родители или другие родственники ребёнка — просто обладатели очень длинных (или, наоборот, слишком коротких) ног.
При наличии отклонений такие серьёзные диагнозы, как «задержка внутриутробного развития», «гипотрофия», подтверждаются двумя врачами: не только акушером-гинекологом, но и медицинским генетиком. Они оценивают генетическую предрасположенность плода и определяют причины выявленной патологии (хромосомные аномалии, вредные привычки, возраст родителей, внутриутробная инфекция и т. д.).Очень важно, чтобы расшифровкой полученных показателей занимался прежде всего акушер-гинеколог: специалист УЗИ лишь предоставляет ему сводную ведомость, где указано, какие размеры и насколько отличаются от нормы фетометрии для данного срока беременности. Какие же именно параметры учитываются в ходе скринингов?
Описание основных показателей
Чтобы разобраться, какие данные фетометрии плода по неделям содержатся в таблицах, нужно знать условные обозначения этих параметров и их расшифровку.
- БПР — бипариетальный размер, расстояние между теменными костями, описывает развитие нервной системы.
- ДБ — длина бедра.
- ДГ — длина голени.
- ДН — длина носовой кости.
- ДП — длина плеча.
- КТР — копчико-теменной размер.
- ЛЗР — лобно-затылочный размер.
- ОГ — окружность головы.
- ОГ (ДГК) — объём груди (диаметр грудной клетки).
- ОЖ — окружность живота.
- ПДЖ — поперечный диаметр живота.
- ПЯ — плодное яйцо, где развивается ребёнок.
- СДЖ — сагиттальный диаметр живота (измеряется в передне-заднем направлении).
- ТВП — толщина воротникового пространства.
Такова расшифровка показателей, которые чаще всего указываются в таблице фетометрии. В неё могут также входить длины других костей — больше- и малоберцовой, локтевой, лучевой, а также ступни. Но они уже не имеют такое значение для выявления патологий — используются для сравнения только в качестве дополнительной информации.
Кроме всего прочего, можно рассчитать вес плода по фетометрии, проведённой после 20 недели беременности. Все вычисления производятся автоматически самим аппаратом УЗИ на основании срока, БПР, ЛЗР, ОЖ, ДБ и ОГ. Они дают очень точные результаты и позволяют сравнить их по таблице с нормами.
I триместр
Первая фетометрия назначается в 12-13 недель. Её цель — выявление пороков развития у плода на ранних сроках беременности.
https://www.youtube.com/watch?v=3G4aV9kVLPg
Этот ультразвуковой скрининг не определяет конкретное заболевание, а лишь указывает на маркеры, типичные для него. На основании полученных результатов могут быть назначены дополнительные исследования. Все возникшие подозрения подтверждаются или опровергаются инвазивными лабораторными методиками.
Некоторые показатели фетометрии могут уточняться. Например, специалисты пользуются во время первого скрининга таблицей средних значений КТР, так как этот размер очень важен для выявления отклонений во внутриутробном развитии плода.
К вариантам нормы врачи относят увеличение КТР на 1-2 недели. Если беременность не осложнена сахарным диабетом матери и резус-конфликтом, это может означать, что малыш родится настоящим богатырём и его вес будет более 4 кг, а это в некоторых случаях может являться показанием для проведения кесарева сечения.
Вот такие важные данные даёт в руки специалистами первая фетометрия.
О сроках. Первый ультразвуковой скрининг проводится именно в этот период из-за показателя ТВП. До 11 недели он настолько мал, что его невозможно измерить. А уже после 14 недели это пространство заполняется лимфой, которая искажает результаты исследования. Именно этот параметр является маркером большинства хромосомных отклонений плода.
II триместр
Временные рамки второй ультразвуковой фетометрии должны укладываться в следующие сроки:
- не раньше 16 недели;
- не позднее 20;
- самый оптимальный вариант — 17 неделя, которая при выявлении отклонений позволит пройти более точные дополнительные генетические обследования;
- иногда УЗИ проводится и на 21-22 недели, но это уже самые крайние и нежелательные сроки.
Первый УЗИ-скрининг выдаёт самые точные результаты, но часто даже их недостаточно для достоверности диагноза. Для этого многие показатели нужно видеть в динамике. Вот её-то как раз и демонстрируют данные второй фетометрии.
Она выполняет следующие задачи:
- выявить пороки, которые нельзя определить в I триместре;
- подтвердить / опровергнуть диагноз, предварительно поставленный по результатам первого скрининга;
- определить уровень риска подозреваемых патологий плода;
- обнаружить отклонения в формировании маленького организма.
Фетометрия II триместра назначается лишь тем женщинам, которые по результатам первого УЗИ попали в группу риска.
Ориентировочные нормы УЗИ на этом сроке беременности представлены в следующих таблицах.
Рост / вес
Окружности живота
Окружности головки
ЛЗР
БПР
Длина голени
Длина бедра
Длина плечевой кости
Длина костей предплечий
Если по каким-то причинам сроки второй фетометрии были сдвинуты, можно использовать таблицу со средними показателями с 21 по 27 недели:
Изучив данные второй фетометрии, гинеколог может направить женщину на консультацию к генетику или самостоятельно назначить инвазивные методики для диагностики подозреваемых патологий. В тех случаях, когда диагноз всё-таки подтверждается, принимается решение о дальнейшей судьбе беременности.
Если терапевтическая корректировка невозможна, проводится искусственное вызывание родов (об искусственных родах, читайте в нашей статье). Если же обнаруженная патология обратима, как можно быстрее назначается лечение, чтобы спасти малыша.
III триместр
Третью фетометрию могут назначить на любой день III триместра беременности. Оптимальным сроком являются 32-33 недели. Так как на данном этапе дело близится к родам, УЗИ проводится более тщательно, чем раньше.
Например, уже прекрасно просматривается личико малыша, что позволяет определить такие патологии, как волчья пасть или заячья губа. Врач выясняет, насколько развит плод в соответствии со сроком беременности.
Обычно не рекомендуется проводить такие исследования позже 34 недели. Однако бывают случаи, когда они назначаются непосредственно перед самыми родами (в 37-38 недель), чтобы принять окончательное решение о кесаревом сечении или естественном рождении малыша.
Таблица средних значений третьей фетометрии плода по неделям
При наличии отклонений на данном этапе женщине предлагается госпитализация. При отрицательной динамике полученных показаний врачи могут решиться на стимуляцию преждевременных родов.Полезная информация. Все вокруг (женщины, а зачастую и сами врачи) любят говорить о важности первых двух фетометрий и необязательности третьей. Но ведь только она позволяет принять верное решение о том, как проводить предстоящие роды с минимальными потерями для мамы и малыша.
https://www.youtube.com/watch?v=H9nrBuBViJg
Информация из таблиц фетометрии плода носит ознакомительный характер. Не рекомендуется родителям делать какие-то самостоятельные выводы, сравнивая полученные результаты с нормами, потому что они не всегда отражают действительность и требуют обязательной расшифровки специалистов.
Источник: https://vse-pro-detey.ru/fetometriya-ploda/
Фетометрия плода: размеры по неделям беременности по УЗИ (таблица норм)

Будущим мамам в процессе вынашивания малыша приходится проходить большое количество обследований, включая фетометрию плода с помощью УЗИ. Это одна из немногих нетравматичных процедур, способных предоставить достоверную информацию о состоянии и развитии ребенка на всем протяжении беременности.
Если возникли сложности с установлением срока зачатия по последним месячным, фетометрия плода позволяет определить его с точностью до 4-х суток.
Поэтому, можно сказать, что данный метод востребован в ранней диагностике нарушений внутриутробного развития и конкретизации сроков беременности.
Все нормативы показателей фетометрии плода приведены к мировым стандартам медицины и указаны в таблицах со среднестатистическими даннами.
Периоды прохождения фетометрического исследования
Ультразвуковые исследования с целью диагностики развития малыша стандартно приурочены к 12-й, 20-й и 32-й неделям беременности. На каждый триместр приходится по одной диагностической процедуре.
Решение по поводу времени проведения УЗИ и фетометрии принимается врачом. На это влияет:
- общее состояние будущей мамы;
- возникновение подозрений на нарушение внутриутробного развития ребенка;
- установленные сроки проведения фетометрии плода.
Благодаря УЗИ, появилась возможность не только оценить основные характеристики плода (рассчитать вес плода по УЗИ, его рост, окружность грудной клетки и головы) и соотнести их со среднестатистическими показателями по неделям беременности, но и выявить функциональное состояние внутренних органов ребенка, определить его пол.
Благодаря современной УЗИ диагностике врач может не только сопоставить фетометрические данные с нормой, но также оценить развитие внутренних органов и определить пол ребенка
Ключевые характеристики фетометрического исследования
Ведущими критериями при фетометрии плода являются:
- КТР (копчико-теменной размер);
- БПР (бипариетальный размер головы);
- ОГ (окружность груди);
- ОЖ (окружность живота);
- ДБ (длина кости бедра).
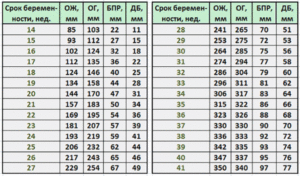
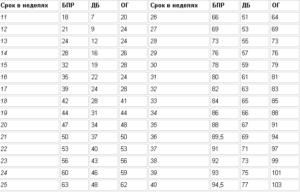
Таблица со средними значениями фетометрии плода по неделям беременности:
| 13 | 24 | — | 69 | 9 | 31 | 10 |
| 14 | 27 | — | 78 | 13 | 52 | 12,3 |
| 15 | 31 | 39 | 90 | 17 | 77 | 14,2 |
| 16 | 34 | 45 | 102 | 21 | 118 | 16,4 |
| 17 | 38 | 50 | 112 | 25 | 160 | 18 |
| 18 | 43 | 53 | 124 | 30 | 217 | 20,3 |
| 19 | 47 | 57 | 134 | 33 | 270 | 22,1 |
| 20 | 50 | 62 | 144 | 35 | 345 | 24,1 |
| 21 | 53 | 65 | 157 | 37 | 416 | 25,9 |
| 22 | 57 | 69 | 169 | 40 | 506 | 27,8 |
| 23 | 60 | 72 | 181 | 42 | 607 | 29,7 |
| 24 | 63 | 76 | 193 | 45 | 733 | 31,2 |
| 25 | 66 | 79 | 206 | 48 | 844 | 32,4 |
| 26 | 69 | 83 | 217 | 49 | 969 | 33,9 |
| 27 | 73 | 87 | 229 | 52 | 1135 | 35,5 |
| 28 | 76 | 89 | 241 | 55 | 1319 | 37,2 |
| 29 | 78 | 92 | 253 | 58 | 1482 | 38,6 |
| 30 | 81 | 95 | 264 | 60 | 1636 | 39,9 |
| 31 | 83 | 97 | 274 | 62 | 1779 | 41,1 |
| 32 | 85 | 100 | 286 | 63 | 1930 | 42,3 |
| 33 | 86 | 102 | 296 | 65 | 2088 | 43,6 |
| 34 | 88 | 104 | 306 | 67 | 2248 | 44,5 |
| 35 | 89 | 106 | 315 | 69 | 2414 | 45,4 |
| 36 | 91 | 108 | 323 | 71 | 2612 | 46,6 |
| 37 | 93 | 109 | 330 | 73 | 2820 | 47,9 |
| 38 | 94 | 110 | 336 | 74 | 2992 | 49 |
| 39 | 95 | 112 | 342 | 75 | 3170 | 50,2 |
| 40 | 96 | 116 | 347 | 76 | 3373 | 51,3 |
Дополнительно могут также определяться следующие показатели УЗИ:
- окружность головки плода;
- лобно-затылочный размер;
- длина кости голени;
- длина большеберцовой кости;
- длина стопы;
- длина костей плеча и предплечья;
- нормы костей носа;
- межполушарный размер мозжечка (МРМ);
- диаметр сердца.
Показатели развития спинки носа очень важны для оценки развития ребенка в рамках выявления хромосомных заболеваний и врожденных дефектов
Ктр как характеристика физического развития плода
КТР на УЗИ — показатель, фиксируемый при фетометрии, который отражает величину ребенка (от копчика до темечка) и используется, как определитель даты зачатия малыша и срока его вынашивания.
Существует специальная таблица, где приведены средне-нормальные показатели, а также указаны рамки допустимых колебаний данного значения.
В пределах этих колебаний здоровому развитию малыша ничего не угрожает.
Довольно часто показатели КТР, полученные с помощью УЗИ, не соответствуют среднему значению, особенно это заметно во II триместре. Срок беременности, определяемый с помощью УЗИ, имеет нормальную погрешность до 4-х дней в обе стороны. КТР измеряют до 16 недели, на поздних сроках значимыми являются иные показатели.
Таблица средних значения КТР (согласно срокам первого скринингового УЗИ):
| Срок, нед. + день | 10 недель | + 1 день | + 2 дня | + 3 дня | + 4 дня | + 5 дней | + 6 дней |
| КТР, мм | 31 | 33 | 34 | 35 | 37 | 39 | 41 |
| Срок, нед. + день | 11 недель | + 1 день | + 2 дня | + 3 дня | + 4 дня | + 5 дней | + 6 дней |
| КТР, мм | 42 | 43 | 44 | 45 | 47 | 48 | 49 |
| Срок, нед. + день | 12 недель | + 1 день | + 2 дня | + 3 дня | + 4 дня | + 5 дней | + 6 дней |
| КТР, мм | 51 | 53 | 55 | 57 | 59 | 61 | 62 |
| Срок, нед. + день | 13 недель | + 1 день | + 2 дня | + 3 дня | + 4 дня | + 5 дней | + 6 дней |
| КТР, мм | 63 | 65 | 66 | 68 | 70 | 72 | 74 |
В данном случае нужно с осторожностью использовать медикаменты, влияющие на метаболизм, в том числе комплексные витамины. Подобные препараты способны привести к рождению очень крупного ребенка от 5-ти кг.
Причины, которые могут приводить к уменьшению КТР, могут быть как вариантами нормы, так и признаком тяжелой патологии.
К вариантам нормы относится возможность более позднего оплодотворения в связи со сроками овуляции. Как видно, время зачатия будет несколько более поздним, чем вычисленное в соответствии с последним днем менструации. В данной ситуации нужно просто повторить УЗИ через неделю.
Причины патологического характера:
- Замершая беременность и гибель эмбриона. Данная ситуация требует немедленного вмешательства и врачебной помощи, т.к. может стать причиной кровотечения, нарушения детородных функций женского организма, токсического шока и смерти матери. Исключить эту патологию можно в том случае, если определяется сердцебиение будущего ребенка.
- Недостаток гормонов (чаще прогестерона) – требует подтверждения с помощью дополнительных методов исследования и гормональной терапии (ее назначить может только врач!). Лечение обязательно, т.к. гормональная недостаточность может явиться причиной самоаборта.
- Инфекции, в том числе ИППП, могут стать фактором, негативно влияющим на рост малыша. В этой ситуации необходимы дополнительные обследования, проводимые с целью выявления инфекционного агента. Затем должна быть проведена терапия в дозволенные сроки.
- Генетические аномалии (синдромы: Дауна, Патау, Эдвардса). При подозрении на подобные нарушения требуется консультация генетика и дополнительные обследования. Серьезные генетические отклонения, как правило, приводят к самоаборту.
- Соматические заболевания матери, в том числе хронические болезни сердца и щитовидной железы. Как правило, они оказывают свое влияние в более поздние сроки. И все же нельзя исключить их влияние с первой недели развития зародыша.
- Патология слизистой, выстилающей матку. Эрозии, аборты, миомы, нарушая целостность слизистого слоя, мешают плодному яйцу правильно закрепиться в стенке матки и полноценно расти, что может вызвать самоаборт.
Недостаточные показатели КТР, согласно таблице нормативов, могут свидетельствовать о нарушениях внутриутробного развития ребенка, поэтому такая беременность нуждается в дополнительном обследовании
КТР – это важный показатель развития крохи, однако не спешите трактовать его величину самостоятельно, дождитесь комментариев лечащего врача.
Бпр как показатель развития нервной системы плода
Бипариетальный показатель, измерямый в ходе фетометрии, опосредованно описывает развитие нервной системы малыша и с большой степенью точности указывает на срок беременности.
Фактически, БПР на УЗИ – это расстояние между внешними видимыми границами противоположно расположенных теменных костей черепа (правой и левой), которое определяется по линии надбровий.
Часто этот параметр измеряется совместно с показателем ЛЗР (лобно-затылочный размер) – расстояние между наружными видимыми границами костей: затылочной и лобной.
Характеристики БПР используют для выяснения степени безопасности для матери и ребенка прохождения его через родовые пути в процессе родоразрешения. В случае, когда значение БПР значительно превышают норму, показано оперативное родоразрешение методом кесарева сечения.
В двенадцать недель рост показателя БПР составляет около 4 мм в неделю, к концу срока вынашивания — едва достигает 1,3 мм. Грамотная трактовка этого показателя дает возможность с высоким уровнем достоверности оценить рост и развитие малыша на протяжении всего периода вынашивания.
Незначительные колебания бипариетального и лобно-затылочного показателей могут быть вариантами нормального роста малыша.
Например, если плод больших размеров (свыше 4-х кг), то все параметры могут быть увеличены на срок от одной до нескольких недель.
Также иногда голова увеличивается несколько больше/меньше, чем другие органы, потому что кроха растет неравномерно. В данной ситуации нужно повторить УЗИ через несколько недель, возможно, показатели выровняются.
Если врач диагностировал пациентке крупноплодную беременность, то показатели БПР и ЛЗР могут быть естественно увеличены в соответствии с размерами и весом малыша
Существенное увеличение этих показателей может быть тревожным симптомом, говорящим о развитии новообразований костных или мозговых структур, появлении мозговых грыж и скоплении ликвора в желудочках головного мозга (гидроцефалии/водянки головного мозга):
- При развитии новообразований и мозговых грыж рекомендовано прервать беременность. Плод, имеющий такую патологию, как правило, нежизнеспособен.
- Гидроцефалия, в большинстве случаев, возникает вследствие внутриутробной инфекции. Инфекция должна быть в обязательном порядке пролечена антибиотиками. Если данное лечение не дает результата, рекомендуют прервать беременность. Если нет развития гидроцефалии, плод, как правило, разрешено сохранить, но мониторинг его состояния посредством УЗИ нужно проводить постоянно.
Уменьшение размера головы плода может свидетельствовать о недостаточном развитии тех или иных мозговых структур, либо об отсутствии таковых. Отсутствие любых мозговых структур – строгое показание к прерыванию беременности, независимо от того, на каком сроке данная патология была обнаружена.
Еще одной причиной уменьшения БПР и ЛЗР является нарушение сроков развития плода. Это явление требует немедленного врачебного вмешательства и коррекции, т.к. может явиться причиной внутриутробной гибели ребенка.
БПР и ЛЗР являются наиболее значимыми характеристиками, которые позволяют оценить развитие головного мозга, его отдельных структур и плода в целом, на протяжении всего срока вынашивания.
Заключение
Для адекватной оценки сведений, полученных фетометрическим методом, надлежит принимать во внимание, что процесс развития плода происходит не плавно, поэтому возможны отклонения тех или иных характеристик, которые с течением времени нормализуются. Кроме того, важно учесть рост родителей малыша. Крупный плод, как правило, бывает у рослых родителей, размеры малыша низкорослых родителей могут быть несколько ниже приведенных норм.
Источник: https://UziMetod.com/prenatal/tablitsa-razmerov-ploda.html
Норма и патология на УЗИ головы плода при беременности в 1, 2 и 3 скрининг
УЗИ для беременных является скрининговым методом обследования. Медицинский термин « ультразвуковой скрининг» — это осмотр абсолютно всех беременных женщин в установленные сроки с целью выявления внутриутробных пороков развития плода.
Скрининговое исследование проводится трехкратно в течение беременности:
- I скрининг – в 11-14 недель;
- II скрининг – в 18-22 недели;
- III скрининг – в 32-34 недели.
Узи головы плода на 1 скрининге
Будущей маме в конце I триместра назначают первый скрининг УЗИ для того, чтобы внутриутробно исключить такие грубые пороки развития головы плода, как патологию головного мозга, костей черепа и лицевого скелета.
Врач оценивает следующие структуры плода:
- контуры костей свода черепа на их целостность;
- структуры головного мозга, которые в норме выглядят в виде «бабочки»;
- проводит измерение длины носовой кости плода (в 11 недель указывают ее наличие или отсутствие, а в 12-14 недель – норма от 2 до 4 мм);
- бипариетальный размер (БПР) головы – измеряется между наиболее выступающими точками теменных костей плода. Среднее нормативное значение БПР в сроке 11-14 недель от 17 до 27 мм. Эти показатели врач посмотрит в специальной таблице.
Если с Вашим плодом все в порядке, в протокол УЗИ врач запишет следующее:
- кости свода черепа – целостность сохранена;
- БПР -21 мм;
- сосудистые сплетения симметричны, в форме «бабочки»;
- длина носовой кости – 3 мм.
Какая встречается патология головы во время проведения первого УЗИ-скрининга?
Особое внимание уделяется оценке длины носовой кости плода. Это информативный критерий ранней диагностики синдрома Дауна.
Осмотр костей черепа уже в конце I триместра дает возможность выявления таких тяжелых отклонений развития, как:
- акрания;
- экзэнцефалия;
- анэнцефалия;
- черепно-мозговая грыжа.
Анэнцефалия — наиболее частый порок ЦНС, при котором полностью отсутствует ткань мозга и кости черепа.
Экзэнцефалия — кости черепа также отсутствуют, но имеется фрагмент мозговой ткани.
Акрания — порок развития, при котором мозг плода не окружен костями черепа.
Важно знать! При этих трех пороках наступает гибель ребенка. Поэтому при их обнаружении в любом сроке беременности предлагается ее прерывание по медицинским показаниям. В дальнейшем женщине необходима консультация генетика.
Черепно-мозговая грыжа — это выпячивание мозговых оболочек и мозговой ткани через дефект костей черепа. В таком случае требуется консультация нейрохирурга, чтобы выяснить, возможно ли исправить этот дефект при помощи операции после рождения ребенка.
Расшифровка УЗИ головы плода на 2 скрининге
Во время второго скрининга также пристальное внимание уделяется головному мозгу и лицевому скелету. Выявление патологии развития плода позволяет предупредить будущих родителей о возможных последствиях и получить информацию о долгосрочном прогнозе.
Важными показателями при осмотре являются бипариетальный размер (БПР), лобно-затылочный (ЛЗР) и окружность головки плода. Все эти важные измерения проводятся в строго поперечном сечении на уровне определенных анатомических структур.
Врач оценивает форму головы плода по цефалическому индексу (соотношение БПР/ ЛЗР). Вариантом нормы считаются:
- долихоцефалическая форма (овальная или продолговатая);
- брахицефалическая форма (когда череп имеет округлую форму).
Важно! Если у плода обнаружена лимонообразная или клубничкообразная форма головы, это плохо. Необходимо исключать генетические заболевания и сочетанные пороки развития.
Уменьшение этих показателей (маленькая голова у плода) – неблагоприятный признак, при котором нужно исключать микроцефалию (заболевание, для которого характерно уменьшение массы мозга и умственная отсталость).
Но не всегда маленькая окружность головы говорит о патологии.
Так, например, если все остальные размеры (окружность животика, длина бедра) также меньше нормы, это будет свидетельствовать о внутриутробной задержке развития плода, а не о пороке развития.
При увеличении БПР и окружности головки (большая голова плода) могут говорить о водянке головного мозга, о наличии мозговой грыжи. Если же при фетометрии (измерение плода) все остальные показатели тоже выше нормы, то увеличение БПР говорит о крупных размерах плода.Ко времени второго скринига уже сформировались все анатомические структуры мозга и они хорошо визуализируются. Большое значение имеет измерение боковых желудочков мозга. В норме их размеры не должны превышать 10 мм (в среднем – 6 мм).
Обратите внимание! Если боковые желудочки головного мозга плода на УЗИ расширены от 10 до 15 мм, но при этом размеры головки не увеличены, такое состояние называется вентрикуломегалия.
К расширению боковых желудочков и вентрикуломегалии могут привести хромосомные аномалии, инфекционные заболевания мамы во время беременности, внутриутробная гипоксия плода.
Вентрикуломегалия может быть:
- симметричной (когда расширены боковые желудочки обоих полушарий мозга);
- асимметричной (расширение одного из желудочков или его рога, например, левосторонняя вентрикуломегалия);
- может существовать изолированно от пороков развития;
- или сочетаться с другими пороками.
При легкой и средней степени необходимо тщательное динамическое наблюдение за размерами желудочков мозга. В тяжелых случаях эта патология может перейти в водянку головного мозга плода (или гидроцефалию). Чем раньше и быстрее произойдет переход из вентрикуломегалии в гидроцефалию, тем хуже прогноз.
Очень трудно бывает ответить на вопрос родителей, насколько будут выражены при таком отклонении неврологические проявления у их будущего малыша и каким будет его психомоторное развитие. И если будет стоять вопрос о прерывании беременности после обнаружения данной патологии, следует последовать рекомендациям врачей.
Гидроцефалия — еще одна патология головного мозга, которая выявляется на УЗИ.
Это состояние, когда наблюдается увеличение размеров желудочков головного мозга более 15 мм за счет скопления жидкости (ликвора) в их полостях с одновременным повышением внутричерепного давления и приводящее к сдавлению или атрофии головного мозга. Как правило, для этой патологии характерно увеличение размеров головки плода.
Следует сказать, что наиболее неблагоприятным будет прогноз при сочетании вентрикуломегалии/гидроцефалии с другими пороками развития, хромосомными аномалиями, а также при изолированной гидроцефалии.
На втором скрининге особое значение отводится оценке анатомии мозжечка (он состоит из двух полушарий, которые соединены между собой, так называемым червем мозжечка). Мозжечок – в переводе означает «малый мозг», отвечает за координацию движений.
Гипоплазия (недоразвитие) червя мозжечка может привести к плачевным последствиям:
- утрачивается способность держать равновесие;
- отсутствует согласованность мышц;
- теряется плавность в движениях;
- появляются проблемы с походкой (она становится пошатывающейся, как у пьяного);
- появляется дрожь в конечностях и головке ребенка, замедленная речь.
Очень важным для выявления этой патологии является измерение межполушарного размера мозжечка.
Делая «срез» через мозжечок врач оценивает размеры мозжечка, определяет червя мозжечка. В норме межполушарный размер мозжечка (МРМ) во 2 триместре равен сроку беременности.
Размер мозжечка плода по неделям беременности: таблица
Срок беременности, нед | 95% | 50% | 5% |
14 | 1,4 | 1,2 | 1 |
15 | 1,5 | 1,3 | 1,1 |
16 | 1,6 | 1,4 | 1,2 |
17 | 1,8 | 1,6 | 1,4 |
18 | 1,9 | 1,7 | 1,5 |
19 | 2 | 1,8 | 1,6 |
20 | 2,2 | 2 | 1,8 |
21 | 2,3 | 2,1 | 1,9 |
22 | 2,6 | 2,3 | 2 |
23 | 2,7 | 2,4 | 2,1 |
24 | 2,9 | 2,6 | 2,3 |
25 | 3 | 2,7 | 2,4 |
26 | 3,2 | 2,9 | 2,6 |
27 | 3,3 | 3 | 2,7 |
28 | 3,5 | 3,2 | 2,9 |
29 | 3,6 | 3,3 | 3 |
30 | 3,8 | 3,5 | 3,2 |
31 | 3,9 | 3,6 | 3,3 |
32 | 4,1 | 3,8 | 3,5 |
33 | 4,3 | 4 | 3,7 |
34 | 4,5 | 4,2 | 3,9 |
35 | 4,7 | 4,4 | 4,1 |
36 | 4,9 | 4,6 | 4,3 |
37 | 5,2 | 4,8 | 4,4 |
38 | 5,4 | 5 | 4,6 |
39 | 5,6 | 5,2 | 4,8 |
40 | 5,9 | 5,5 | 5,1 |
Тщательному изучению подлежат:
- отражение УЗ – сигнала от срединной межполушарной щели (М-эхо);
- полость прозрачной перегородки;
- зрительные бугры;
- форму рогов боковых желудочков;
- мозолистое тело.
На втором скрининге могут быть выявлены аномалии такой структуры мозга, как мозолистое тело. Оно представляет собой сплетение нервных волокон, соединяющих правое и левое полушарие.
Если на срединном срезе головного мозга мозолистое тело четко не визуализируется, то можно думать о дисплазии, гипоплазии или агенезии мозолистого тела. Причиной данного отклонения могут быть наследственные, инфекционные факторы и хромосомные заболевания.
Все полученные цифровые показатели врач сравнивает со средне — статистическими нормами, указанными в специальных таблицах.
Исследование лицевого скелета во II триместре
Лицо плода – еще один важный предмет изучения в ходе ультразвукового скрининга.
При изучении на УЗИ лица плода и носогубного треугольника можно рассмотреть губы, нос, глазницы и даже зрачки. При определенных навыках врач увидит движения губами, включая высовывание языка, жевательные движения, открывание рта.
Можно диагностировать такие пороки, как расщелину губы и твердого неба:
- Расщелина с обеих сторон верхней губы в народе называется «заячьей губой».
- Расщепление тканей твердого и мягкого нёба, при котором имеется сообщение между ротовой и носовой полостью называют «волчьей пастью».
Нетрудно представить замешательство будущей мамы, когда ей сообщают, о таких проделках природы. Конечно, патология сложная и неприятная. Но современная медицина в состоянии провести хирургическую коррекцию и помочь таким малышам.
Для чего нужно УЗИ головы на 3 скрининге?
Цель третьего скрининга – подтвердить или опровергнуть выявленные отклонения и пороки развития, заподозренные при проведении II скрининга.
В обязательном порядке проводится обследование все тех же структур головного мозга и лицевого скелета.
Целью УЗИ- скрининга головы плода является тщательная изучение структур мозга и строения лица с целью выявления отклонений .
Если диагностированный порок развития является несовместимым с жизнью, то такую беременность врачи акушеры-гинекологи рекомендуют прерывать.
Если же прогноз будет благоприятным, то родители смогут получить консультацию специалистов по хирургической коррекции порока и своевременно начать лечение после рождения малыша.
Оксана Иванченко, акушер-гинеколог, специально для Mirmam.pro
Источник: https://mirmam.pro/uzi-golovy-ploda