Полное ножное предлежание плода
Тазовое предлежание плода: как исправить ситуацию
Нормой считается, если к моменту родов ребенок находится в матке головкой вниз. Но бывают ситуации, когда внизу оказываются ножки или ягодицы. Такое состояние называют тазовое предлежание плода и оно всегда диагностируется не ранее 28 недели беременности.
Это может стать следствием патологии матки, низкого расположения плаценты или избытка околоплодных вод. Нередко такое положение малыша становится причиной родов путем кесарева сечения. Но есть способы, позволяющие исправить ситуацию и перевернуть плод. Когда и как это можно сделать?
Виды тазовых предлежаний
Выделяют несколько разных видов тазового расположения малыша в утробе:
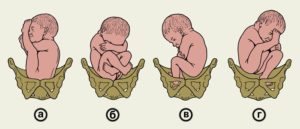
- Ножное. Такое предлежание встречается у 10-30 % будущих мам, в основном при второй или последующей беременности. При этом бедра (1 или сразу 2) разогнуты, а нижняя конечность находится возле выхода из матки;
- Ягодичное. Обычно оно встречается у первородящих женщин. При этом плод находится в положении с прижатыми к животу коленями и согнутыми тазобедренными суставами, а его ягодицы находятся возле выхода из матки;
- Смешанное. В таком случае бедра и колени у плода согнуты.
Причины
Тазовое предлежание плода на 20 неделе считается нормальным явлением. В это время в матке еще достаточно места и малыш может активно в ней двигаться, постоянно переворачиваясь и меняя свое положение.
Со временем, двигательная активность снижается и примерно к 32-36 неделе, плод принимает окончательное положение, в котором будет находиться до момента появления на свет – обычно, головкой вниз.
Но бывают ситуации, которые мешают ему это сделать. К ним относят:
- Слишком большое или, наоборот, недостаточное количество околоплодных вод в матке;
- Наличие миомы в матке, нарушение маточного тонуса и другие патологии органа;
- Низкое расположении плаценты или другие ее патологии;
- Нарушения в развитии плода (гидроцефалия, анэнцефалия и т. д.) О том, как в норме должен развиваться малыш, читайте в статье Развитие ребенка в утробе матери>>>;
- Развитие многоплодной беременности;
- Проведение кесарева сечения во время предыдущей беременности (читайте статью по теме: Естественные роды после кесарева сечения>>>).
Признаки тазового предлежания
Столкнувшись с таким диагнозом, каждая женщина задаст вопрос: «Что значит тазовое предлежание плода»? Данное состояние определить самостоятельно невозможно, так как наличие тазового предлежания не вызывает никаких особенных ощущений у женщины. Ни боли, ни выделений при этом не бывает (читайте, что делать, если болит лобковая кость при беременности>>>).
Выявить неправильное расположение плода в матке способен только врач.
Знайте! Медики отмечают, что если голова малыша находится вверху, то можно заметить более высокое расположение маточного дна, что не соответствует сроку. При этом сердцебиение плода лучше слышно возле пупка.
Во время вагинального, ручного осмотра, гинеколог может прощупать стопы, копчик, крестец, ягодицы или паховый сгиб. Но, окончательный диагноз тазовое предлежание плода на 32 неделе или позже, ставится только во время проведения УЗИ.
Родоразрешение
Решать, каким образом будут проходить роды при тазовом предлежании плода, может только врач. При этом он будет основываться на таких факторах:
- срок беременности;
- возраст будущей мамы;
- наличие заболеваний;
- характер течения беременности;
- размер таза беременной;
- предполагаемая масса плода, его пол и степень разгибания головы;
- вид предлежания.
Женщина может родить самостоятельно, если она имеет нормальное строение таза, срок беременности не менее 37 недель, предполагаемый вес ребенка не более 3500 г, предлежание ягодичное или смешанное.
Бывает, что разрешают рожать самостоятельно только если известно, что родится девочка. Мальчиков в тазовом предлежании принимают неохотно. НО! Это не повод сразу соглашаться на операцию. Настраивайтесь на самостоятельные роды, делайте упражнения для переворота, работайте над своим эмоциональным состоянием.
В моей практике работы с беременными есть случаи, когда ребенок и на 38 неделе переворачивался в головное предлежание. Мама работала по интернет-курсу Пять шагов к успешным родам>>>.
Делала упражнение на психологическое расслабление, снимала тревогу и страх перед предстоящими родами. Переставала метаться из стороны в сторону, начинала погружаться в правильное состояние роженицы. Заказать и начать заниматься по курсу вы можете, пройдя по ссылке. Вы найдете подробное описание программы курса и информацию о том, как приобрести материал.
Операция проводится в обязательном порядке, если роды начались раньше срока, предполагаемый вес малыша менее 2,5 кг или свыше 3,5 кг, выявлено ножное предлежание и переразгибание головки.Бывают ситуации, что во время родов, когда женщина рожает самостоятельно, врач может экстренно принять решение о родоразрешении путем проведения операции. Показания к этому бывают такими:
- слабая родовая деятельность или ее полное отсутствие;
- отсутствие (медленное или недостаточное) раскрытия шейки матки при прогрессирующих схватках;
- выявление признаков гипоксии плода, читайте более подробно о гипоксии плода при беременности>>>;
- выпадение пуповины или конечностей ребенка;
- отслойка плаценты.
Возможные осложнения
Наличие тазового предлежания абсолютно никак не отражается на протекании беременности. С осложнениями вы можете столкнуться только в процессе родов. Чаще всего встречаются такие нарушения:
- Слабая родовая деятельность. Это связано с тем, что таз малыша имеет меньший размер, нежели его головка. Поэтому давление на матку он оказывает недостаточное, что приводит к слабым схваткам и плохому раскрытию шейки матки;
- В процессе родов головка ребенка способна запрокинуться назад, поэтому выйти ей окажется непросто. В таком случае возрастает вероятность получения ребенком травмы;
- При таком положении плода, возможно зажатие пуповины, из-за чего нарушается кровообращение в ней и, соответственно, к ребенку поступает меньше кислорода, что чревато развитием гипоксии;
- Проходя сквозь родовые пути, малыш может запрокинуть ручки, что может привести к травмированию.
Хочется отдельно сказать о том, что если вы хорошо готовы к родам, у вас положительный настрой, вы четко понимаете что и когда будет происходить – то риск каких-то неприятностей стремится к нулю.
Самое простое и доступное каждой маме решение, это начать заниматься по интернет-курсу Легкие роды>>>.
Мы подробно разберем начало родов, что происходит на каждом этапе рождения малыша, как вы можете облегчать схватки и как помочь себе естественными методами, если вдруг схватки идут слабые. Проходите по ссылке, читайте программу и буду рада помочь вам подготовиться к естественным родам.
Как перевернуть малыша
Что делать при тазовом предлежании плода? Обычно, если к 34 неделе малыш все еще находится головкой вверх? Вы можете начать выполнять специальные упражнения, рекомендованные при тазовом предлежании плода. Выполнять их нужно регулярно, чередуя друг с другом:
- Самое простое из них – переворот мамочки с бока на бок. Для этого лягте на твердую, ровную поверхность. Выполнять гимнастику можно на полу. В течение 1 минуты нужно сделать 3-4 переворота через спину. Время выполнения переворотов – около 10 минут. Этот и другие комплексы нужно выполнять ежедневно по несколько раз в сутки. Обычно достаточно недели, чтобы плод принял правильное положение в матке;
- Исходное положение: стоя на четвереньках. Далее нужно согнуть локти и опустить голову на руки. При этом таз следует максимально поднять вверх. В таком положении нужно постараться зафиксировать тело;
Оптимальное время нахождения в этом положении — не менее 5 минут, но, если вы пока не можете так долго простоять, то выполнять нужно до тех пор, пока не почувствуете жжение в мышцах или просто усталость. Но со временем стараться увеличить продолжительность.
- Исходное положение аналогичное второму упражнению. Стоя на четвереньках, нужно голову наклонить максимально низко. На вдохе максимально округлить спину. На выдохе, спину нужно прогнуть в пояснице, а голову поднять вверх;
- Лечь на пол, согнув колени. Под таз подложить подушки таким образом, чтобы он приподнялся примерно на 30-40 см. Важно, чтобы плечи, колени и таз были на одной линии. Задержаться на 5-10 минут. Повторить это упражнение несколько раз в день;
- Лягте удобно на спину, согните ноги и немного их расставьте, хорошо упираясь стопами в пол. Руки вытянуть вдоль туловища и максимально расслабить. На вдохе нужно как можно выше поднять таз и спину, опираясь в это время на плечи и стопы. Делая глубокий выдох, вернитесь в первоначальное положение;
Важно, чтобы мышцы ягодиц и промежности все время были максимально напряжены. Повторять такое упражнение нужно 5-7 раз.
- Исходное положение: стоя с выпрямленной спиной, ноги при этом должны быть на ширине плеч. Поднимаясь на носочки, руки нужно развести в стороны. Делая выдох, постарайтесь сильно прогнуть спину. Далее: принять исходное положение на выдохе. Повторить это упражнение 5 раз.
Обратите внимание, что выполнять зарядку после еды не рекомендуется.
Но, гимнастика при тазовом предлежании плода – не единственный способ перевернуть малыша. Не менее важно правильно питаться и регулярно гулять.
https://www.youtube.com/watch?v=l2jsZ4jc0WQ
Как видите, страшного в тазовом предлежании абсолютно ничего нет. У малыша еще достаточно времени, чтобы принять правильное положение в матке. Если же к 32 неделе этого не произошло, вы можете попытаться сделать это самостоятельно, используя описанные выше упражнения.
При этом очень важно разговаривать с малышом и просить его помочь вам. Это кажется невероятным, но работает и ребенок переворачивается правильно даже перед самыми родами.
Источник: https://uroki4mam.ru/tazovoe-predlezhanie-ploda
Тазовое предлежание и неправильное положение плода
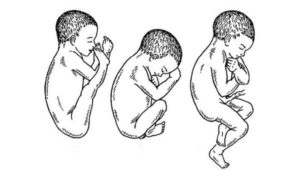
Принято различать:
- Ягодичные предлежания (сгибательные).
- ягодичное (неполное) предлежание (№1 на рисунке): ко входу в малый таз обращены ягодицы плода, ножки согнуты в тазобедренных суставах, разогнуты в коленных суставах и вытянуты вдоль туловища;
- смешанное ягодичное (полное) предлежание (№2 на рисунке): ко входу в малый таз обращены ягодицы и стопы плода, ножки согнуты в тазобедренных и коленных суставах.
- Ножные предлежания (разгибательные).
- полное ножное предлежание (№3 на рисунке): ко входу в малый таз обращены обе стопы плода;
- неполное ножное предлежание (№4 на рисунке): ко входу в малый таз обращена одна стопа плода.
1-ягодичное (неполное) предлежание; 2-смешанное ягодичное (полное)
предлежание
Частота тазовых предлежаний — 3,5-4% к общему количеству родов.
Диагностике тазовых предлежаний
Признаки тазовых предлежаний при обследовании рожениц наружными приемами: характер предлежащей части, наличие головки у дна матки, прослушивание сердцебиения плода выше пупка. Диагноз уточняется при вагинальном исследовании: пальпация копчика, седалищных бугров, ножек при смешанном ягодичном и ножном предлежаниях.
В диагностике тазовых предлежаний большое значение имеет ультразвуковое сканирование, при необходимости используют рентгенографию и фонокардиографию.
3 — полное ножное предлежание;
4 — неполное ножное предлежание
Течение беременности и родов при тазовых предлежаниях может осложниться несвоевременным излитием околоплодных вод, выпадением мелких частей и пуповины, слабостью родовой деятельности, а также внутриутробной гипоксией плода, спастическим сокращением внутреннего зева шейки матки, запрокидыванием ручек и разгибанием головки плода, что ведет к увеличению как детского, так и материнского травматизма, затяжным течением родов, эндометритом в родах, гипотоническими кровотечениями в последовом и раннем послеродовом периодах, послеродовыми септическими осложнениями.
Диагностика тазовых предлежаний должна быть своевременна для назначения корригирующей гимнастики в 29-34 недели беременности.
Противопоказания для занятия физической культурой: заболевания сердечно-сосудистой системы в стадии декомпенсации (расстройства деятельности организма, возникающие при неспособности его приспособительных механизмов компенсировать вызванные болезнью нарушения), болезни печени и почек, поздние токсикозы беременных, явления угрозы невынашивания, кровяные выделения из влагалища, рубец на матке, аномалии таза и мягких родовых путей, препятствующие родоразрешению. Корригирующей гимнастикой рекомендуется заниматься 4-5 дней. В случае отсутствия эффекта от корригирующей гимнастики необходима госпитализация беременной в стационар в сроке 38 недель беременности.
Ведение родов при тазовом предлежании
Очень важно, чтобы врач определил тактику при тазовом предлежании плода у женщин с доношенной беременностью. Она может быть следующей:
- ведение родов через естественные родовые пути;
- кесарево сечение в плановом порядке;
- родовозбуждение в срок или до срока родов.
Ведение родов при тазовых предлежаниях требует от врача особого умения. Он должен правильно оценить ситуацию и спрогнозировать оптимальный план ведения родов в каждом конкретном случае.
Тактика ведения родов зависит от возраста женщины, акушерского анамнеза, готовности организма беременной к родам, размеров таза, состояния плодного пузыря, функционального состояния, размеров плода, вида тазового предлежания, от того согнута или разогнута головка плода.
В связи с опасностью травмирования плода при родоразрешающих операциях через естественные родовые пути большинство акушеров считают обоснованным расширение показаний к кесареву сечению при тазовых предлежаниях, которое встречается в 20-60% случаев.
Течение родов при тазовом предлежании должно контролироваться с помощью мониторного электронного оборудования, а при явных признаках дистресса (любое неблагополучие) плода требуется кесарево сечение.
Неправильное положение плода
Неправильным положением плода называется такая клиническая ситуация, при которой ось плода пересекается с осью матки.
К неправильным положениям плода относятся:
- Поперечные. Поперечным положением называется такая клиническая ситуация, при которой ось плода пересекает ось матки под прямым углом.
- Косые положения. Косым положением называется такая клиническая ситуация, при которой ось плода пересекает ось матки под острым углом. Косое положение — переходное состояние: во время родов оно превращается либо в продольное, либо в поперечное.
Поперечное положение
Причинные факторы поперечного положения плода: многоплодие, недоношенность плода, многоводие, пороки развития матки, узкий таз, аномалии расположения плаценты, пороки развития плода, короткая пуповина.
Распознавание поперечного или косого положения плода возможно на основании одного лишь наружного исследования:
- При поперечном положении плода матка имеет поперечно-овальную форму, дно матки обычно стоит значительно ниже, чем при продольном положении, предлежащая часть отсутствует.
- При косом положении плода матка имеет косоовальную форму. Головка или ягодицы находятся в одной из подвздошных областей, ниже уровня гребня подвздошной кости.
При неправильных положениях плода возможны осложнения: несвоевременное излитие вод, ввиду отсутствия разграничения между передними и задними водами и внутриматочное давление сосредотачивается на нижнем полюсе плодных оболочек.
Раннее излитие вод влечет за собой другие серьезные осложнения, образуется запущенное поперечное положение плода.
Запущенным поперечным положением плода называется поперечное положение при отошедших водах, когда плод в матке совершенно неподвижен.
Запущенное поперечное положение для плода и матери опасно тем, что плод при данной ситуации нередко погибает или находится в состоянии гипоксии, и при продолжающейся родовой деятельности может произойти разрыв матки.
Беременная, у которой за 3-5 недель до родов установлено поперечное или косое положение плода, должна быть госпитализирована в отделение патологии беременных.
С началом родовой деятельности у рожениц с поперечным положением плода следует производить операцию кесарева сечения. Операция может быть произведена и в плановом порядке при сроке беременности 39-40 недель.
Операция поворота плода на ножку очень травматична для плода и при поперечном положении его применяется только при отсутствии условий для операции кесарева сечения (отсутствие операционной, инструментария, соответствующего персонала), при внутриутробной смерти плода.
Операция исправления поперечного положения плода наружными приемами (наружный поворот на головку) ранее широко производилась при сроке беременности 35-36 недель, в настоящее время применяется редко. Эффективность такой операции невысока. Плод чаще всего вновь занимает поперечное! положение, т.к. причина данной патологии поворотом не устраняется.
В ряде случаев операция поворота приводит к тяжелым осложнениям (отслойка плаценты, разрыв матки, асфиксия плода), что также — причина отказа от нее.
© Copyright: kukuzya.ru
Запрещено любое копирование материала без согласия редакции.
Источник: https://www.kukuzya.ru/page/tazovoe-predlezhanie-i-nepravilnoe-polozhenie-ploda
Тазовое предлежание: ведение беременности
Во время очередного посещения женской консультации, приблизительно на 28 недели беременности, врач попытается определить придлежание плода, путем прощупывания частей плода в нижнем сегменте матки.
Какая часть тела ребенка первой появится при рождении, как будет выходить он из родовых путей матери — зависит от предлежащей части плода.
Самым благоприятным положением ребенка в матке считается вертикальное (продольное), когда он лежит головкой вниз. Такое предлежание называют «головным». Самая большая часть тела ребенка в диаметре – это голова.
Поэтому основные трудности при родах связаны с ее выходом. После нее, туловище, ручки и ножки ребенка проходят родовые пути незаметно и легко.
Осложняет роды особое предлежание плода, при котором он занимает поперечное положение в матке. В нижнем сегменте живота можно прощупать ягодицы или ножки, а иногда и плечико ребенка, которые будут появляться первые при рождении. Положение ребенка в матке ягодицами или ножками вниз называют тазовым предлежанием.
Диагностированное на 28 недели беременности, тазовое предлежание плода не обязательно сохраняется до родов, впереди еще 8 недель и можно изменить положение ребенка на более благоприятное. Для этого рекомендуют комплекс упражнений и приемов. О них расскажем подробнее ниже.
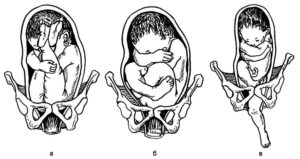
1. Ягодичное предлежание плода в матке
Различают предлежание: ягодичное и смешанно-ягодичное. Если ягодицы ребенка располагаются ко входу в малый таз, а ножки согнуты в тазобедренных суставах, а в коленных — разогнуты и вытянуты вдоль туловища – это чисто ягодичное предлежание. Если ягодицы вместе с ножками, согнутыми в тазобедренных и коленных суставах, обращены ко входу в таз матери — это смешанное ягодичное предлежание.
2. Ножное предлежание плода
Ножное предлежание делят на полное и неполное. При полном — обе ножки слегка разогнуты в тазобедренных и коленных суставах. При неполном — одна ножка разогнута в тазобедренном и коленном суставах, а другая же согнута в тазобедренном суставе и находится выше.
3. Коленное предлежание
Коленное тазовое предлежание относят к разновидности ножного, при котором предлежат согнутые колени.
Тазовое предлежание плода встречается у 3-5% беременных женщин. В 67% случаях это чисто ягодичное предлежание, в 20% — смешанное ягодичное и 13% — ножное.
Причины тазового предлежания плода
Главной причиной считается снижение возбудимости и тонуса матки. Она теряет способность менять положение плода, за счет сокращений своей мускулатуры.
К факторам риска тазового предлежания относят:
* высокую активность плода при многоводии и недоношенной беременности;
* аномалии развития матки и маловодие, которые ограничивают подвижность и возможность переворота плода головкой вниз к концу беременности;
* узкий таз, опухоли в нижнем сегменте матки, предлежание плаценты, некоторые пороки развития плода (например, гидроцефалию) — все, что препятствует постановке головы ребенка во вход в малый таз.
Диагностика тазовых предлежаний плода
При осмотре врач определяет предлежание плода. Если предлежание плода — тазовое, то врач направляет пациентку для подтверждения диагноза на УЗИ.
Диагностика тазового предлежания на сегодняшний день не вызывает особых трудностей, исключения могут составлять случаи ярко выраженного повышенного тонуса матки, напряжения мышц передней брюшной стенки, ожирения, грубых пороков развития плода или многоплодной беременности.
Акушер-гинеколог при осмотре прощупывает в области дна матки твердую, круглую головку плода. Над входом в малый таз располагается мягкая крупная часть плода, переходящая без четких границ в туловище. Как правило, сердцебиение ребенка прослушивается на уровне или выше пупка. Характерно высокое стояние дна матки.
Ультразвуковое исследование определяет не только предлежание плода, но и его размеры, выявляет различные аномалии в развитии, устанавливает местоположение плаценты. При «тазовом предлежании» обязательно определяется его вид, расположение ножек плода, степень разгибания головки (согнута она или разогнута), а также расположение пуповины (на предмет обвития пуповиной шеи плода).При тазовом предлежании очень важно знать маточно-плацентарный кровоток, и есть ли патология пуповины. Для этого применяют ультразвуковой метод определения кровотока (допплерометрию).
Для уточнения состояния плода, переношенной или недоношенной беременности используют амниоскопию, т.е. наблюдение через трубочку, введенную в шейку матки сквозь плодные оболочки, за плодом и околоплодными водами.
Этот метод небезопасен, т.к. вполне возможно повреждение плодных оболочек и истечение околоплодной жидкости.
Поэтому применяют его только в крайних случаях, при угрожающих состояниях плода, например: при гипоксии плода, переношенной беременности и др.
При диагнозе тазового предлежания плода, всем беременным производят измерение размеров таза (пельвиометрию). Иногда оказывается недостаточно наружных измерений (например, при патологическом предлежании), тогда назначают или компьютерную томографическую пельвиометрию или рентгенпельвиометрию. Эти два метода позволяют диагностировать и тип тазового предлежания.
Беременность при тазовом предлежании: есть ли риск?
Беременность при тазовом предлежании не отличается от обычной. То есть, никакой угрозы ни матери, ни ребенку, притакой беременности, нет. Однако проблемы могут возникнуть непосредственно, в родах.
В женской консультации, начиная с 32 недель беременности, рекомендуют начать выполнение комплекса упражнений, с целью перевода тазового предлежания в головное.
Конечно, есть и более радикальный метод: акушерский поворот, при котором врач акушер-гинеколог при помощи специальных манипуляций, переворачивает плод в матке из тазового предлежания в головное.
Однако эта процедура очень рискованная и опасна.Лучше начать с такой гимнастики, упражнения для которой мы приведем ниже, выполняя ее только с разрешения врача.
Упражнения при тазовом предлежании, чтобы малыш перевернулся
Упражнения при тазовом предлежании с целью поворота ребенкана головку не всегда эффективны. Тем не менее, если у Вас нет противопоказаний к упражнениям для поворота ребенка, то можно попытаться их делать.
Предлагаются примерно такие упражнения:
1. Лечь на плоский диван и лежать 3-10 минут на том боку, куда смещена головка ребенка (обычно головка смещена в правое или левое подреберье). Затем перелечь на другой бок и лежать примерно такое же время. Это упражнение выполняют 2-3 раза в день. Спать рекомендуют на том боку, куда смещена головка ребенка.
2. Лечь на спину, подложив под поясницу подушку, чтобы таз приподнялся на 20-30 см выше головы. В таком положении оставайтесь от 5 до 15 минут. Под действием силы тяжести, головка ребенка начинает упираться в дно матки, чем доставляется ему дискомфорт, и он постепенно разворачивается в «головное предлежание». Это упражнение выполняется на голодный желудок 2 раза в день.
Эффективность таких упражнений составляет примерно 75%.
Противопоказания к упражнениям для поворота малыша
Имеются противопоказания для выполнения данных упражнений:
* рубцы на матке от предшествующих операций;
* предлежание плаценты (т.е. плацента прикреплена в нижнем маточном сегменте в области внутреннего зева шейки матки — на пути рождающегося плода);
* опухоли матки;
* поздний токсикоз беременности;
* тяжелые экстрагенитальные заболевания, не связанные с половой системой.
Что такое наружный поворот на головку?
В 25% случаях гимнастические упражнения никакого результата не дают. В таких случаях рекомендуют провести наружный «поворот на головку». Его проводят обязательно в стационаре на сроке 34-37 недель беременности.
Перед проведением «поворота», матку расслабляют под действием лекарств. Процедура проходит под обязательным контролем УЗИ. Необходимо знать, что данная процедура опасна как для матери, так и для плода, и потому имеет довольно большой список противопоказаний, например:
• рубец на матке;
• угроза прерывания беременности;
• ожирение;
• возраст первородящей больше 30 лет;
• бесплодие или невынашивание беременности в анамнезе;
• гестоз (токсикоз);
• предлежание плаценты;
• аномалии развития матки;
• обвитие пуповиной;
• маловодие или многоводие;
• узкий таз;
• тяжелые экстрагенитальные заболевания матери;
• беременность, наступившая с помощью вспомогательных репродуктивных технологий.
Акушерский поворот, как мы уже говорили выше, небезопасен для матери и ребенка, возможны различные осложнения. Например, отслойка плаценты, преждевременные роды, ухудшение состояния и даже гибель плода, развитие иммунологических конфликтов между матерью и плодом.
Эффективность наружного поворота составляет 65%. После удачно проведенной процедуры наружного поворота, роды проходят через естественные родовые пути без особых осложнений. Но из-за большого количества противопоказаний и возможных осложнений, его применяют очень редко.
Если перевод тазового предлежания в головное не произошел, то рекомендуют госпитализацию в акушерский стационар. В стационаре совместно с врачом, выбирается метод родоразрешения и составляется план предстоящих родов.
Обязательно учитываются состояния беременной и плода, течения и исход предыдущих беременностей. Выбор обычно принимается между кесаревым сечением или родами через естественные родовые пути под постоянным наблюдением врача.
Источник: http://www.puzdrik.ru/tazovoevedenie.html
Тазовое предлежание плода: как пройдут роды?
На протяжении почти всей беременности плод свободно двигается в околоплодных водах внутри матки. Но уже после 32–34 недель ему становится тесно, и он принимает постоянное положение. Как правило, это продольное положение головой вниз ко входу в малый таз женщины.
Такое «головное предлежание» плода к родам наблюдается у 95 % будущих мам. Роды в этом случае физиологичны, так как головка плода имеет наибольший диаметр по сравнению с другими частями тела, и после прохождения ею родовых путей остальные части тела рождаются легко.
В 3–5 % случаев плод по разным причинам занимает положение, при котором внизу оказывается его тазовый конец (ягодички или ножки). Такое положение плода называется тазовым предлежанием. Роды в тазовом предлежании менее физиологичны и осложнения случаются чаще.
Причины тазового предлежания плода
Существуют исследования, связывающие формирование тазового предлежания со зрелостью вестибулярного аппарата плода.
По некоторым данным, в конце беременности сформировавшийся вестибулярный аппарат помогает плоду определить свое положение по отношению к силе притяжения земли, запускается рефлекс, при котором головка плода должна занимать нижнее положение.
Так, в 32 недели тазовое предлежание плода определяется в 5 % случаев, а в 40 недель только в 3 %. Преждевременные роды чаще идут в тазовом предлежании, чем роды в срок.
Вторая группа причин связана с повышенной подвижностью плода в матке. Это может быть многоводие (увеличенное количество вод способствует «свободному плаванию»), снижение тонуса матки и брюшной стенки у многорожавших женщин, у женщин с оперированной маткой (последствия кесарева сечения).
Третья группа причин связана, наоборот, с проблемами в принятии плодом правильного положения, когда ему что-то мешает занять головное предлежание.
Это может быть повышенный тонус или маловодие, что блокирует движения плода, могут мешать узлы на матке, выросты в тазу мамы (экзостозы), плацента, расположенная низко в области входа в малый таз.
Также часто в тазовом предлежании располагается один или оба плода из двойни.
Какие бывают тазовые предлежания?
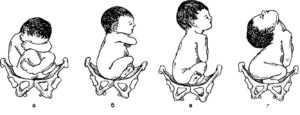
Чистое ягодичное – ножки плода согнуты в тазобедренных суставах, колени выпрямлены и прижаты к животу. Встречается в большинстве случаев тазового предлежания у будущих мам, вынашивающих своего первого малыша.
Ножное – одно или оба бедра разогнуты, ножка находится у выхода из матки. Наблюдается в 25 % случаев, чаще у повторнородящих женщин.
Смешанное (ягодично-ножное) – бедра и колени малыша согнуты. Наблюдается в 5 % случаев тазового предлежания.
Как ставится диагноз – тазовое предлежание плода?
Тазовое предлежание не сопровождается никакими особенными ощущениями у беременной женщины. Обычно этот диагноз ставят при наружном осмотре (после 32 недель беременности), а уточняют при осмотре на кресле и при проведении УЗИ.
Ведение беременности при тазовом предлежании
В связи с повышенным риском родов в тазовом предлежании его стараются изменить на головное. Беременной женщине назначается специальная гимнастика, способствующая перевороту плода. Полезно плавание в бассейне, так как при этом сила тяжести уменьшается и облегчается переворот малыша в правильное положение.
Существует метод принудительного переворота плода – наружный акушерский поворот. Однако он весьма травматичен для плода, сам по себе может вызывать осложнения, поэтому в настоящее время в нашей стране применяется редко.
Можно ли рожать самой?
Всем женщинам с тазовым предлежанием предлагают дородовую госпитализацию за 1–2 недели до предполагаемых родов для определения выбора способа родоразрешения. В стационаре женщину еще раз обследуют для выяснения степени риска естественных родов для мамы и плода.
Само по себе тазовое предлежание не является показаниями к кесареву сечению. Однако достаточно часто имеет место сочетание неправильного положения плода с другими осложняющими факторами.
Так, плановое кесарево сечение чаще всего назначают при сочетании тазового предлежания со следующими состояниями:
- Предполагаемой массой плода более 3600 г или менее 2000 г.
- Ножном предлежании плода. Опасность ножного предлежания заключается в том, что после излития околоплодных вод ножки плода начинают быстро продвигаться по родовому каналу при недостаточно раскрытой шейке матки. При этом головка малыша, как более плотная и крупная часть, не в состоянии пройти через зев шейки матки, что приводит к кислородному голоданию и травме плода.
- Предлежание или низкое расположение плаценты. При этом роды сопровождаются обильным кровотечением, угрожающим жизни мамы.
- Сомнительные состояния плода, например, пороки развития, признаки кислородного голодания (гипоксии). Роды в этом случае могут ухудшить состояние малыша.
- Особенности мышцы матки и родовых путей. Сужение размеров таза, даже 1 степени, операции на матке в прошлом, миоматозные узлы, пороки развития внутренних половых органов и деформации таза, перенашивание беременности в сочетании с отсутствием биологической готовности шейки матки к родам. Все эти причины затрудняют продвижение плода по родовым путям.
- Заболевания мамы, при которых роды могут привести к утяжелению ее состояния (например, пороки сердца, гипертония, близорукость с изменениями на глазном дне).
- Другие данные. Во внимание принимают возраст женщины (юные или старше 35 лет), бесплодие и ЭКО, физическое состояние (выраженное ожирение, ослабленное состояние).
- Пол плода. Отмечено, что у мальчиков, рожденных в тазовом предлежании через естественные родовые пути, впоследствии чаще имеет место бесплодие из-за травмы яичек в родах. Кроме того, болевое раздражение мошонки плода в родах может вызвать рефлекторный вдох и аспирацию околоплодными водами.
При тазовом предлежании женщина может рожать самостоятельно, если:
- ее состояние и состояние плода врачи определяют как удовлетворительное;
- при полной соразмерности таза мамы и размеров плода;
- при биологической готовности организма к родам (признаками биологической готовности является укорочение, размягчение, смещение к центру шейки матки, а также раскрытие канала шейки матки);
- предлежание чисто ягодичное или смешанное ягодичное;
- пол ребенка женский.
Если принято решение, что роды будут естественными, то беременной женщине проводят комплекс дородовой подготовки, включающий общеукрепляющие препараты, витамины, комплекс ЛФК и психологической дородовой подготовки.
Роды при тазовом предлежании
Чем же отличаются роды при тазовых предлежаниях плода от родов, когда малыш находится головкой вниз?
При продвижении по родовому каналу туловище плода несколько раз поворачивается и сгибается, приспосабливаясь к пространству внутри таза мамы. Сначала по очереди рождаются ягодицы плода, располагающиеся одна под одной (сначала нижняя, затем верхняя ягодица). Потом рождается туловище, несколько разворачиваясь спинкой кпереди.
Плечи плода рождаются так же, как и ягодицы, располагаясь одно под одним. Для рождения головки плоду надо повернуться опять, чтобы затылок обернулся к лонному сочленению мамы, затем происходит сгибание головки, и она рождается лицом вперед. Вот такой сложный и извилистый путь проходит плод при рождении в тазовом предлежании.Естественно, такие роды проходят сложнее и дольше, чем роды в головном предлежании.
Первый период родов (период схваток и раскрытия шейки матки)
При тазовом предлежании раскрытие шейки матки происходит более медленно.
Чаще наблюдается преждевременное отхождение околоплодных вод, что чревато развитием следующих осложнений: выпадение петли пуповины и мелких частей плода, преждевременная отслойка нормально расположенной плаценты, инфицирование вод, слабость родовой деятельности.
Чтобы избежать этих осложнений, плодный пузырь при родах в тазовом предлежании стараются сохранить целым до полного или почти полного открытия шейки матки. Плодные оболочки защищают мелкие части от выпадения, а напрягающийся при схватках плодный пузырь работает «клином», раздвигающим родовые пути.
С этой целью будущей маме нужно лежать во время первого периода родов на том боку, к которому повернута спинка малыша. После излития околоплодных вод обязательно проводится влагалищное исследование, чтобы выяснить вид тазового предлежания и исключить выпадение петель пуповины и мелких частей плода.
Роды ведут под постоянным мониторным контролем за состоянием плода и сократительной деятельностью матки с помощью кардиотокографии (КТГ). Развитие слабости родовой деятельности при тазовом предлежании – неблагоприятный признак.
Использование препаратов для стимуляции родовой деятельности может спровоцировать развитие дополнительных осложнений (нарушение маточно-плацентарного кровообращения). С целью предотвращения родового стресса для будущей мамы и для профилактики слабости родовой деятельности матки обязательным является обезболивание родов (чаще методом эпидуральной анестезии).
Обез-боливание начинают в активную фазу родов при открытии шейки матки на 3–4 см. Часто назначают дополнительные препараты с целью улучшения маточно-плацентарного кровотока и расслабления шейки матки. Особую опасность для плода при тазовых предлежаниях представляет дискоординация и слабость родовой деятельности.
Если в данной ситуации дать женщине возможность продолжить рожать самой, то это нередко приводит к увеличению продолжительности родов, развитию гипоксии плода и инфицированию родовых путей.
Таким образом, показаниями для выполнения кесарева сечения в экстренном порядке во время первого периода родов при тазовых предлежаниях плода являются:
- предлежание или выпадение петель пуповины и мелких частей плода;
- незрелая шейка матки при дородовом излитии околоплодных вод;
- развитие слабости родовой деятельности при открытии шейки матки менее, чем на 5 см;
- отсутствие эффекта от стимуляции родовой деятельности в течение 2–3 часов;
- острая гипоксия плода;
- преждевременная отслойка нормально расположенной плаценты.
Второй период родов (потужной)
Этот период является самым ответственным в родах при тазовом предлежании, ведь чаще всего уже нет возможности пересмотреть план ведения в сторону кесарева сечения. Принимают роды в тазовом предлежании только самые опытные врачи в бригаде.
Необходимо по возможности быстро и бережно извлечь малыша с последующим оказанием ему соответствующей помощи.
На протяжении всего второго периода родов проводят постоянный мониторный контроль сердцебиения плода (КТГ), внутривенно вводят препараты, препятствующие спазму шейки матки и усиливающие маточные сокращения.
В таких родах возможно раннее возникновение потуг еще до полного раскрытия шейки матки. Подобные потуги необходимо останавливать, так как они травмируют шейку матки и родовые пути, а также могут привести к преждевременному выпадению мелких частей плода и пуповины. Вот здесь женщине особенно пригодятся приемы техники дыхания, освоенные на специальных курсах.Во втором периоде роженицу укладывают на спину с согнутыми в коленях ногами, которые упираются в подставки. Для усиления потуг и уменьшения угла наклона таза рекомендуется прижимать руками бедра к животу. Обычно при прорезывании ягодиц врач проводит рассечение промежности.
Это делается для того, чтобы уменьшить неизбежные разрывы при рождении головки и уменьшить тем самым вероятность родовых травм. После прорезывания ягодиц плода врач оказывает специальное пособие, чтобы предупредить развитие таких серьезных осложнений, как запрокидывание ручек и разгибание головки в родах.
И то, и другое осложнение приводит к серьезным затруднениям в рождении плода, а попытки их исправить к тяжелым травмам малыша. Для того чтобы их избежать, во время рождения крохи ножки постоянно прижимают к туловищу, не давая тем самым им выйти раньше времени (пока родится плечевой пояс).
В этом случае ножки плода прижимают к груди скрещенные ручки, что предупреждает их запрокидывание.
А поскольку на уровне грудной клетки объем туловища вместе со скрещенными ручками и ножками больше, чем объем головки, последняя рождается без затруднений.
При чистых ножных предлежаниях ножки плода не расширяют родовые пути настолько, чтобы по ним беспрепятственно прошли плечевой пояс и головка плода, поэтому высок риск возникновения осложнений.
Единственный способ предотвращения этих осложнений – достижение полного открытия шейки матки к моменту изгнания плечевого пояса и головки. Для этого необходимо задержать рождение ножек до этого момента.Врач стерильной салфеткой покрывает наружные половые органы роженицы и ладонью противодействует преждевременному выпадению ножек из влагалища. В результате плод во влагалище «садится на корточки» и ножное предлежание переходит в смешанное ягодичное.
Послеродовой период
Последовый период чаще осложняется кровотечениями и требует профилактики путем внутривенного введения препаратов, повышающих тонус матки. Также чаще, чем в обычных родах, встречаются травмы родовых путей, требующие ушивания сразу после родов. Наиболее типичными среди них являются разрывы шейки матки, влагалища и промежности.
Детки, рожденные в тазовом предлежании, требуют особого внимания со стороны неонатологов, так как относятся к группе высокого риска по возникновению различных осложнений, в первую очередь неврологических, в связи с большой вероятностью травмы нервных сплетений и позвоночника.
Источник фото: Shutterstock
Источник: https://www.9months.ru/podgotovka/5770/tazovoe-predlezhanie-ploda-kak-proydut-rody


