Прокол матки при беременности
Анализ околоплодных вод при беременности: для чего нужен и кому
Здравствуйте, дорогие читатели! Период беременности сопряжен со множеством всевозможных исследований, которые позволяют врачам оценить состояние развития плода. И если с обязательными все более или менее понятно, то с рекомендуемыми нередко возникают проблемы.
В лучшем случае после их проведения ставятся неутешительные диагнозы, которые в результате требуют подтверждения через повторные исследования. В худшем – они сами приводят к страшным последствиям. К таковым относится и анализ околоплодных вод при беременности – по сути, оперативное вмешательство, проведения которого многие будущие мамы опасаются.
1. Околоплодные воды и их анализ
С момента появления плода околоплодные воды составляют естественную среду его обитания. При этом они защищают его от негативного влияния внешних факторов и позволяют ему свободно двигаться в материнской утробе. Причем изначально вырабатываются они исключительно организмом матери и представляют собой фильтрат плазмы ее крови.
Со временем в процессе их выработки принимают участие легкие и почки крохи – в них он выделяет продукты своей жизнедеятельности. Происходит это, как правило, во второй половине беременности и легко прослеживается даже невооруженным глазом – изначально светлые околоплодные воды несколько мутнеют.
Столь неразрывная их связь с развитием плода заставила медиков сделать вывод, что по их состоянию можно судить и о его состоянии здоровья. В итоге, в 1966 г. впервые был проведен амниоцентез, который успешно применяют и до сих пор.
Стоит отметить, что это далеко не единственный способ оценки околоплодной жидкости, тем не менее, достаточно серьезный.Он позволяет выявить патологии развития с точностью 99,5% на основании гормонального, биохимического, иммунологического и генетического исследований.
2. Сроки проведения амниоцентеза
По показаниям забор околоплодной жидкости может проводиться чуть ли не с первых недель беременности и вплоть до родов.
Между тем, условно выделяют амниоцентез:
- Ранний – его проводят в 10 – 14 недель. На практике случается это крайне редко, так как в этот момент амниотической жидкости достаточно мало, да и существует огромный риск ранения самого плода. Поэтому, если у врача возникают сомнения относительно его развития, он охотнее назначает биопсию ворсин хориона;
- Поздний – он приходится на 17 – 20 неделю беременности и позволяет определить хромосомный набор плода. В случае получения неутешительных результатов родителям дают возможность принять окончательное решение относительно дальнейшей его судьбы, особенно, если есть угроза здоровью и жизни самой беременной женщины. В редких случаях анализ околоплодных вод проводят позже.
3. Показания для амниоцентеза
Ввиду того, что амниоцентез – это оперативное вмешательство, которое несет определенные риски для здоровья мамы и будущего ребенка, проводится оно строго по показаниям.
Когда его назначают:
- в случае выявления врожденных пороков развития на УЗИ;
- в случае получения неутешительных результатов скрининга;
- если имеет место кровнородственный брак;
- если один из супругов имеет наследственное заболевание;
- если матери больше 35 лет, а отцу – больше 45 лет;
- если у матери ранее рождался ребенок с пороком развития;
- если ранее у пары фиксировались выкидыши, мертворождения или первичное бесплодие;
- если имело место рентгенологическое исследование на первых порах беременности;
- если мать принимала лекарственные препараты в первые месяцы беременности или работала на вредном производстве;
- если имело место радиоактивное облучение;
- если диагностирована гемолитическая болезнь плода;
- если необходимо оценить степень зрелости легких крохи для проведения досрочных родов;
- если имеет место хроническая гипоксия плода;
- если подозревается внутриутробная инфекция;
- если у матери диагностированы сахарный диабет, гестоз, артериальная гипертензия.
Учитывая то, что последствия амниоцентеза порой плачевны, перед его проведением врач в обязательном порядке обследует женщину на предмет наличия противопоказаний к этой процедуре.
Ее откладывают или от нее полностью отказываются, если врач диагностирует:
- воспалительные заболевания у женщины;
- угрозу прерывания беременности;
- миоматозные узлы больших размеров;
- инфекционные заболевания.
4. Подготовка и проведение амниоцентеза
Как и любое оперативное вмешательство, забор околоплодных вод проводится после предоставления женщиной результатов предварительных исследования, а именно:
- клинического анализа крови и мочи;
- маркеров инфекционных заболеваний, включая ВИЧ, сифилис, гепатит;
- анализа крови на группу и резус-фактор;
- крайне редко результатов УЗИ.
Если процедура будет проводиться на ранних сроках, женщину, скорее всего, попросят прийти с наполненным мочевым пузырем. Если на поздних – то с опустошенным мочевым пузырем и кишечником.
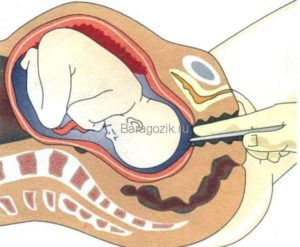
Как правильно сдавать анализ? Для забора околоплодных вод будущей маме сделают пункцию. Каким образом?
Тут возможны два варианта:
- В первом случае прокол производят через переднюю брюшную стенку с обязательным использованием датчика УЗИ. Предварительно он позволяет определить наиболее безопасное место для пункции – подальше от плода, пуповины и плаценты. Если такового не находится, прибегают ко второму способу проведения процедуры;
- Во втором случае прокол производят через влагалище. Но делают это лишь в первом триместре, так как позже возможны тяжелые последствия для плода.
Для анализа достаточно всего лишь 15 – 20 мл жидкости (около 1 – 2 ст. л.) Кстати, судя по отзывам женщин, проходящих амниоцентез, процедура эта безболезненна. И в этом нет ничего необычного, ведь место прокола предварительно обрабатывается не только антисептиком, но и анестетиком местного действия.
5. Результаты амниоцентеза
Результаты анализа околоплодных вод приходят через 2 – 4 недели после проведения самой процедуры.
В норме они составляют:
- рН 6,98 – 7,23. Если показатель меньше, подозревают выраженную гипоксию или гемолитическую анемию;
- количество оранжевых клеток при цитологическом анализе на сроке до 38 недель меньше 10%, после 38 недель – до 50%;
- при бактериологическом посеве не должно быть выявлено болезнетворных бактерий.
Стоит отметить, что расшифровку должен проводить только опытный специалист.
6. Последствия амниоцентеза
Официальная статистика свидетельствует о том, что осложнения после процедуры составляют не более 1%.
На практике же многое зависит от профессионализма врача, имеющегося у него оборудования и, наконец, человеческого фактора. Непосредственно после пункции может начаться подтекание околоплодных вод или повыситься температура. Кроме этого, могут возникать тянущие боли в животе. Стоит ли говорить о том, что во всех этих случаях необходимо немедленно обращаться к врачу.
Чем еще грозит проведенный анализ околоплодных вод:
- преждевременным излитием околоплодных вод;
- преждевременными родами;
- отслойкой плаценты;
- повреждением сосудов плода или внутренних органов матери;
- внутриутробным инфицированием;
- выкидышем.
Зачем же тогда проводить амниоцентез, спросите вы, подвергая риску жизнь и здоровье ребенка?
Ответ очевиден: анализируя концентрацию гормонов, белков и фосфолипидов, специалисты судят о состоянии развития его легких и почек, выявляют проблемы, связанные с обменом веществ и генетические аномалии, определяют хромосомный набор.
На основании амниоцентеза диагностируют синдром Дауна, Эдвардса, Патау, патологии развития нервной трубки, муковисцидоз, наличие внутриутробной инфекции, гипоксии.
Если самые худшие опасения подтверждаются, медики предлагают прервать беременность.
Подробнее про амниоцентез можно узнать из этого видео:
Анализ околоплодных вод – это серьезное обследование, которое не просто дает полную картину происходящего, но и порой приводит к самым негативным последствиям. Поэтому решаясь на его проведение или отказываясь от него, необходимо взвесить все «за» и «против».
Делитесь прочитанным в соцсетях! Подписывайтесь на наши обновления! И будьте здоровы! До новых встреч!
2016-04-21
Источник: https://maminyzaboty.com/analiz-okoloplodnyh-vod-pri-beremennosti-dlya-chego-nuzhen-i-komu.html
Для чего и как проводится генетический анализ при беременности?
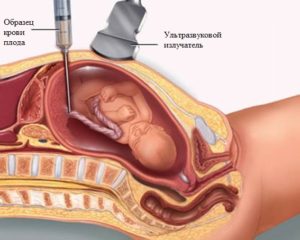
Консультацию у генетиков предпочитают получать не многие родители. В основном, данный вид обследования проходят те супруги, которые не подвергались комплексному осмотру организма непосоедственно до зачатия.
Генетический анализ необходим для того, чтобы исключить возможные заболевания у развивающегося плода. Данный вид обследования относят к наиболее информативным и важным.
Врачи настоятельно рекомендуют прибегнуть к его помощи абсолютно всем будущим родителям.
Для чего проводится анализ на генетику при беременности?
Каждый родитель хочет быть уверенным в том, что его будущий малыш растет и развивается в животике мамы полноценно. Под воздействием многих факторов во время беременности женщина может обнаружить некоторые угрозы для здоровья и жизни плода. Для подтверждения тех или иных аномали, либо же для их опровержения, женщине необходимо посетить специалиста.
Вообще, каждая вставшая на учет по беременности в медицинское учреждение будущая мамочка, должна проходить в обязательном порядке скриниг-тест. Это исследование помогает выявить такие аномалии у зародыша, как:
- синдром Дауна;
- патологии внутренних органов врожденного характера;
- синдром Эдвардса;
- грубый дефект нервной трубки;
- аномалии развития физического плана;
- синдром Патау и многие другие.
Важно! Генетический анализ, проведенный еще в момент планирования беременности, позволяет избежать ряд серьезных проблем со здоровьем и правильным развитием ребенка.
Обязательному проведению скриниг-теста подвергаются следующие категории женщин:
- девушки, забеременевшие ранее 15-летнего возраста;
- женщины, планирующие зачатие в более старшем возрасте (после 40 лет);
- недостаток веса (менее 40 кг) и роста (менее 150 см);
- избыточная масса тела будущей матери;
- имеющиеся у женщины патологии репродуктивных органов;
- сахарный диабет, гипертония, болезни внутренних органов и сердечная недостаточность;
- имеющиеся в роду случаи генетических нарушений;
- многоплодная настоящая беременность или неудачные подобные роды в прошлом;
- заболевания инфекционного характера;
- алкогольная зависимость и табакокурение.
— неинвазивный метод исследования
Неинвазивными методами исследования на отклонения у плода относят:
- Пренатальный скрининг. Включает в себя комплекс диагностических мер (анализ крови и УЗИ). Проводится на начале второго триместра для выявления отклонений развития плода и врожденных пороков у него. Также по результатам данного анализа четко видны хромосомные отклонения. Скрининг проводится два раза. Первый обязательный анализ назначают на 10 -13 неделе беременности. Сюда входит двойной тест крови и УЗИ зародыша.
- УЗИ. Проводится в обязательном порядке трижды за всю беременность женщины. Это наиболее достоверный, и к тому же безопасный метод, который позволяет отслеживать состояние репродуктивной системы будущей мамы и наблюдать правильность развития ее плода. Плановые УЗИ проводятся на сроках 10 — 14, 18 — 20 и 30 — 32 недель. Первый УЗИ способен выявить серьезные нарушения нервной системы и отклонения в хромосомном ряде. Вторая процедура показывает симметричность лица и строение позвоночника. Последний УЗИ показывает общее состояние плода, выявляет возможные отклонения в спинном, головном мозге. Пристальное внимание уделяется рассмотрению плаценты и матки, а также объему околоплодных вод.
- Биохимический или тройной тест. Врачами он назначается во втором триместре, примерно на 16 — 18 неделе. Биохимический тест представляет собой исследование на маркеры следующего порядка: уровень ХГЧ, АФП и уровень свободного эстриола. После сдачи крови из вены проводится расшифровка полученной информации, которая говорит о степени риска рождения генитически аномального ребенка.
Справка! Определение уровня ХГЧ и бета-субъединицы ХГЧ назначается при нормальном ходе течения беременности. Его проводят на раннем сроке каждые три дня. На 9 недели содержание гормона заметно снижается и тест считается неинформативным.
Во время гестации заметно увеличиваются показатели РААР-А. Если это так, то риски развития аномалий минимальны, если же данный показатель снижается, то у малыша в будущем может быть диагностирован синдром Дауна или Эдвардса.
— инвазивные способы исследования
Инвазивные методики не причисляют к обязательным. Их назначают только тем беременным женщинам, у которых в ходе проведения скрининга выявляется высокий риск развития хромосомных аномалий у зародыша.
На основе этих методов специалист может составить полноценную картину развития плода и осуществить генетический прогноз.
Они дают 90% вероятность появления врожденных дефектов и заболеваний генетического характера.
Биопсия хориона
Метод является наиболее современным и передовым. Он основывается пренатальной диагностике. Ведется забор и исследование эмбриональных тканей (своеобразной внешней оболочки ворсинчатого состава). Сначала живот пациентки обрабатывают антисептиком, а потом с помощью пункционной иглы делают небольшой прокол. Через брюшную стенку и матку игла погружается в хориальную ткань.Важно! Биопсия хоритона должна проводиться под неустанным контролем УЗИ.
В ходе изучения полученного материала может выявиться около 3800 различных заболеваний. Самыми опасными из этого числа болезней являются синдромы Дауна, Патау и Эдвардса.
Биопсию хоритона назначают при генетических и хромосомных аномалиях плода в период предыдущих беременностей, при имеющихся наследственных заболеваниях в семье и при высоких степенях риска хромосомных аномалий по результатом проведенного скрининга.
Амниоцентез
В качестве материала исследования выступают околоплодные воды в количестве до 30 мл. Врачи осуществляют прокол матки и амниотического пузыря специальной иглой сквозь живот.
На основе изучения состава околоплодных вод наглядно могут выявляться отклонения хромосомного развития, наследственные пороки обменных веществ, аномальные явления в процессе развития нервной ткани, а также гипоксия плода.
Наиболее достоверные результаты можно получить на первом и втором триместре беременности (примерно на 16 — 18 неделе).
Показаниями для проведения амниоцентоза выступают:
- имеющиеся генетические заболевания по линии женщины и мужчины, а также наследственные пороки у рожденных ранее деток;
- малейшие риски врожденных аномалий по результатам проведенного УЗИ или тройного теста;
- при приеме беременной препаратов, которые могут косвенно оказать влияние на развитие малыша;
- при перенесенных во время вынашивания плода инфекционных заболеваний.
К сведению! Наименее распространенными методами инвазивного исследования выступают кордоцентез и плацентоцентез. В первом случае проводится пункция пуповины и забор крови ребенка, а во втором — изучается состав плацентарных клеток. Эти исследования дают более достоверные результаты, но являются менее безопасными для будущей матери и ее ребенка.
Норма и отклонения генетического анализа при беременности
С помощью определенных величин, полученных в ходе проведения генетического анализа, осуществляется оценка риска возможных отклонений в развитии плода. Есть 3 вида пограничных показателей, по которым врач судит о норме или об отклонении от нормы:
- Высокая степень риска. На результатах будет видно соотношение 1:200. Беременную женщину отправляют на дополнительные обследования.
- Средняя степень риска. Показатель может находится в соотношении 1:201 или 1:3000. Пациентке при таких результатах назначают в обязательном порядке дополнительную процедуру скрининга, которая осуществляется в период гестации с 16 по 18 недели. Второстепенная процедура может подтвердить или опровергнуть результаты анализа по возможной угрозе здоровью и жизни плода.
- Низкая степень риска. Показатели колеблются в пределах 1:300 и менее. Показатель напрямую свидетельствует о том, что степень риска развития аномалий у будущего ребенка отсутствует вовсе.
Каждая женщина заранее должна позаботиться о здоровье своего будущего малыша. Именно по-этому, еще задолго до зачатия, ей следует пройти ряд процедур и сдать все необходимые анализы, в том числе и на генетические аномалии. Если же до оплодотворения будущая мама не сдавала генетические анализы, то она обязана это сделать в ходе настоящей беременности.
Специально для beremennost.net – Елена Кичак
Источник: https://beremennost.net/geneticheskii-analiz-pri-beremennosti
Зачем при беременности назначается амниоцентез и как он проводится, на какой неделе: риски, схема, последствия
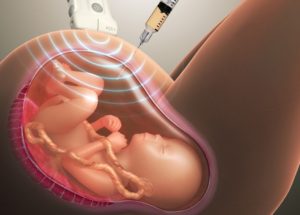
Амниоцентез является распространенной диагностической процедурой, направленной на качественное и количественное исследование водной оболочки плода. Проведение пункции вод позволяет выявить многие патологии на ранних этапах, но сама процедура сопряжена с определенными рисками для ребенка и матери.
Целесообразен ли амниоцентез при беременности и как он проводится
Тщательный контроль состояния женщины и малыша во время беременности – важный аспект для рождения здорового малыша.
Амниоцентез является одним из наиболее информативных методов диагностики здоровья эмбриона.
Он представляет собой пункцию водной оболочки плода, цель которой – взятие жидкости для исследования в лаборатории, дренирования вод или введения лекарственных препаратов.
Амниоцентез при беременности: необходимость
Забор околоплодных вод является диагностической процедурой, которая выполняется по соответствующим показаниям:
- Диагностика врожденных или генетически обусловленных патологий во время внутриутробного формирования плода. Она основывается на проведении цитогенетического и молекулярного исследования взятых во время пункции амниоцитов.
- Необходимость амниоредукции или же дренирования водной оболочки плода. Этот вариант требуется будущим матерям с диагностированным многоводием.
- Введение некоторых медикаментов, цель которых – прерывание беременности во 2 триметре, что осуществляют при наличии медицинских или социальных показаний.
- Диагностика общего состояния ребенка в период 2 и 3 триместра. Это позволяет выявить наличие взвесей в водах, оценить тяжесть гемолитической болезни у малыша или зрелость сурфактанта в его легких, а также помогает в определении инфицирования ребенка внутри утробы.
- Необходимость проведения фетотерапии. Эта процедура представляет собой создание из пунктата водной оболочки специальной сыворотки с эмбриональными тканями плода в сроки с 16 по 21 неделю. Такая сыворотка может применяться для лечения различных патологий.
- Фетохирургия, то есть лечения ребенка еще в утробе матери путем проведения операции. В таком случае забор вод на анализ является диагностическим методом для решения о целесообразности операции. Этот метод новый, но он позволяет на ранних этапах устранить некоторые патологии или пороки развития.
Как проводится прокол живота при беременности
До начала осуществления пункции водной оболочки плода женщине должны сделать УЗИ, чтобы:
- Узнать количество плодов и жизнеспособность каждого из них.
- Уточнить срок гестации.
Женщина ложится на спину на операционный стол, специалист проводит обработку операционного поля, вводит местный анестетик (обезболивание может не проводиться при желании пациентки) и выполняется забор материала.
Методы выполнения инъекции
Процедура может осуществляться одним из двух способов:
- «Свободная рука». Это вариант подразумевает введение пункционной иглы, осуществляемое рукой врача.
- Использование пункционного адаптера. Такой метод дополняется устройством, делающим действия медицинского сотрудника более точным и аккуратным, что необходимо для снижения угрозы повреждения плаценты или тканей плода.
Сроки выполнения прокола
В соответствии со сроками гестации, на которых проводят амниоцентез, он может быть:
- Ранним. Для него выбирают период между 10 и 14 неделями. Целью является диагностика дефектов у ребенка на генетическом уровне.
- Поздним. Наиболее подходящим временем для него являются недели с 15 по 18. Он необходим для разных диагностических мероприятий или имеет терапевтическое значение.
Прокол живота во время вынашивания малыша: возможные последствия
Поскольку амниоцентез — инвазивная процедура, ей сопутствуют определенные риски для здоровья будущей матери и малыша. Диагностическое мероприятие может осложниться:
- Излитие амниотической жидкости раньше начала родовой деятельности. Но в некоторых случаях (приблизительно у 2% пациенток) может быть кратковременное подтекание вод в небольшом количестве, которое может длиться около 24 часов после проведенной операции.
- Отслойка оболочек, окружающих плод. Она чаще всего развивается в результате неоднократно повторяющихся пункций.
- Внутриутробное инфицирование. Особенно опасно такое осложнение во 2 триметре беременности, когда в утробе ослаблены антибактериальные свойства околоплодных вод.
- Аллоиммунной цитопения у малыша. Она формируется из-за резус-конфликта между женщиной с отрицательным резусом и резус-положительным плодом, происходящего из-за нарушения целостности плодных оболочек во время процедуры.
Как долго проводится исследование околоплодных вод
Прокол для забора материала занимает меньше минуты, но вся процедура длиться около 15-20 минут. Последующий анализ пункции водной оболочки плода достаточно трудоемкий процесс, который может занять у специалистов около месяца. Именно поэтому при появлении показаний к проведению диагностики нельзя долго откладывать осуществлении процедуры.
Кому противопоказана пункция водной оболочки плода
Категорически запрещено проведение амниоцентеза женщинам, у которых имеется острое воспаление или обострился хронический процесс. Локализация патологического процесса при этом не имеет значения. В качестве противопоказаний также выступают:
- Лихорадка у беременной.
- Наличие крупного миоматозного узла.
- Угроза самопроизвольного аборта или отслойки плаценты.
Несмотря на определенные риски, с которыми связано проведение амниоцентеза, при отсутствии противопоказаний к процедуре – ее проведение является важной частью мониторинга состояния плода и матери.
Такой диагностический метод не входит в категорию серьезных хирургических вмешательств, потому у него нет периода реабилитации женщины.
Главное для будущей матери после амниоцентеза – избегать поднятия тяжестей и отказаться от физических нагрузок на три дня.
Источник: https://justmama.online/diagnostika/amniotsentez-pri-beremennosti.html
Процедура амниоцентеза во время беременности: показания и возможные последствия
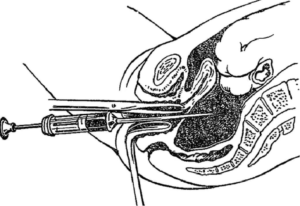
Амниоцентез при беременности – это один из широко применяемых методов в перинатальной медицине.
Это исследование, по проведению которого можно понять, чем болен будущий малыш, имеет ли он отклонения в физическом развитии или на генном уровне.
Что такое амниоцентез
Амниоцентез при беременности – это прокол тонкой иглой брюшной стенки с целью забора околоплодных вод. Амниотическая жидкость забирается шприцом из плодного пузыря.
Данный анализ не является обязательным в период вынашивания ребёнка. Он назначается сугубо по ряду факторов для точной перепроверки диагноза, поставленного лечащим гинекологом женщины.
Согласно медицинским отзывам амниоцентез – это такое исследование, которое проводится в весьма редких случаях, так как он может нанести вред здоровью малыша и повлиять на его развитие. Данная процедура делается исключительно с согласия беременной женщины.
Врач лишь назначает или рекомендует пункцию, а делать её или нет, решать только будущей матери. При отправлении беременной на процедуру гинеколог обязательно должен проконсультировать женщину о возможных рисках.
Процедура амниоцентеза
Амниоцентез делается на разных сроках беременности. Впервые его можно проводить после 10 недели.
В этот период оканчивается формирование многих будущих органов малыша, поэтому благодаря пункции можно получить достоверную информацию о его физическом и генном здоровье.Врачи настаивают, чтобы амниоцентез проводился с 15 до 20 неделю. В этот период значительно снижается риск повреждения плода, количество околоплодных вод увеличивается, поэтому пункцию взять легче. Сроки проведения амниоцентеза напрямую зависят от цели.
Обратите внимание! Если процедура предназначена для диагностики генетических заболеваний, то забор осуществляется на 15 неделе, а если необходимо проверить формирование лёгких, то процедура проводится в третьем триместре.
На последних месяцах исследование делается с целью оценки состояния малыша в ситуации резус-конфликта.
Если по каким-либо медицинским причинам (зачастую это патологии плода, несовместимые с жизнью) женщине предписан аборт, то посредством проведения амниоцентеза в мочевой пузырь вводят инъекционные абортивные препараты для прерывания беременности.
Как проводится процедура амниоцентеза
Техника выполнения амниоцентеза подразумевает под собой прокол живота.
Изначально женщине делается УЗИ с целью оценки расположения плода и плаценты для того, чтобы не поранить малыша. После этого врач обрабатывает живот беременной специальными антисептическими средствами.
Затем в переднюю стенку брюшины аккуратно вводится игла со шприцом. Данный процесс постоянно контролируется врачом ультразвукового исследования. Иглой набирается около 20 – 30 миллилитров амниотической жидкости, которая потом сдаётся в лабораторию.
Процедура осуществляется без применения обезболивающих средств. В редких случаях врач назначает местную анестезию.
После взятия пункции врач при помощи УЗИ оценивает состояние плода.
Если у беременной резус-конфликт, то на протяжении 3 последующих суток ей делаются инъекции антирезусного иммуноглобулина.Результаты анализа приходится ожидать от 2 до 3 недель.
Показаний для амниоцентеза не очень много. Данную процедуру предлагают пройти женщине, если у неё в роду имеются родственники, болеющие хромосомные заболеваниями.
Также она рекомендована беременным после 35 лет. Но делать или нет амниоцентез по возрасту решает только женщина.
Всё дело в том, что после 35 лет у женщин повышается риск появления в яичниках лишней 21 пары хромосом. Это связано с возрастными изменениями в женской репродуктивной системе. Излишняя хромосома вызывает болезнь Дауна у плода.
Проведения амниоцентеза из-за возможного наличия лишней 21-й пары хромосом
Также показаниями будут служить результаты ультразвукового обследования или биохимического скрининга. Если при прохождении УЗИ на 12 неделе ширина воротниковой зоны больше 3 мм (норма 2 мм) — это повод для проведения амниоцентеза.
Увеличенное пространство между шейной костью и кожей плода указывает на генетические аномалии, в частности на синдром Дауна.
Показаниями для прохождения данной процедуры являются результаты биохимического анализа крови: уровень ХГЧ (хорионический гонадотропин человека) больше 288 мЕД/мл, уровень РАРР-А (специфический белок плазмы крови) ниже 0.6 МоМ.
Противопоказания к амниоцентезу
Процедура противопоказана при:
- Повышенной температуре тела.
- Обострениях хронических недугов.
- Наличии инфекций.
- Угрозе выкидыша (тонус матки, отслойка плодного яйца).
- Выделениях с примесями крови.
- Плацентарном расположении на передней стенке матки.
- Миомах.
- Аномалиях строениях матки.
- Поражениях живота вследствие воздействия инфекции.
- Тробоцитопении (плохая свёртываемость крови).
Амниотическая жидкость содержит мелкие частички кожного покрова будущего малыша и вещества, которые позволяют провести полный анализ состояния крохи. Амниоцентез показывает не только генетические заболевания или отклонения, но и группу, резус крови плода.
По результатам анализа можно определить кариотип будущего малыша. Это набор хромосом, определяющий все особенности организма: цвет волос, глаз и кожи, формы частей тела.
По кариотипу можно рассмотреть хромосомные болезни. В норме их должно быть 46, но если анализ показывает, что их больше или меньше, то это означает, что будущий малыш родится с патологией.
Выявление синдрома Эдвардса при процедуре исследования амниоцентеза
Как выглядят результаты амниоцентеза по кариотипу (какие синдромы пункция показывает):
- Дауна.
- Тернера – Шершевского.
- Клайнфельтера.
- Эдвардса.
- Патау.
Синдром Дауна характеризуется кариотипом в 47 хромосом. Заболевание проявляется в замедленном развитии малыша, немного скошенном затылке, приплюснутом носике и косом разрезе глаз.
Синдром Тернера – Шершевского свидетельствует об отсутствии одной Х-хромосомы, то есть у плода их всего 45 вместо положенных 46. Данная патология проявляется в виде умственной отсталости, непропорциональном строении тела, короткой шеи и половом инфантилизме.
При синдроме Клайнфельтера количество хромосом может быть 47 и больше. Кариотип – ХХY. Патология подразумевает умственную отсталость и аномальное строение зубов, костной системы человека.
Обнаружение гемофилии при помощи амниоцентеза
При синдроме Едвардса результат анализа показывает кариотип в 47 хромосом (лишняя в 18 паре – D18+). Патология широко распространена, как и болезнь Дауна. Появляется она в связи с возрастом родителей, а именно матери. «Зарождение» патологии происходит при нерасхождении аутсом на стадии гамет (деления).Синдром Эдвардса характеризуется нарушениями строения лица и наличием спинномозговых грыж. Согласно медицинской статистике 90% детей с данной патологией умирает, не доживая до года.
При синдроме Патау наблюдается 47 хромосом (D13+). Патология характеризуется аномалиями черепа и лица.
Помимо генетических аномалий процедура забора околоплодных вод показывает мышечную дистрофию и серповидно-клеточную анемию. Также по результатам анализа можно увидеть наличие болезни Тея-Сакса, характеризующееся поражением центральной нервной системы и мозга плода.
Помимо неё амниоцентез показывает гемофилию – редкое наследственное заболевание, проявляющееся нарушением свёртываемости крови.
По результатам пункции видны дефекты нервной трубки у плода:
- Миеломенинголецеле (выпадение мозговых оболочек).
- Незаращение нервной трубки.
Возможные последствия процедуры
Медики изначально предупреждают беременную, что иногда амниоцентез вызывает риски для плода. После проведения процедуры может случиться самопроизвольный выкидыш. При взятии пункции можно поранить малыша иглой.
Последствием от амниоцентеза может стать повреждение мочевого пузыря или преждевременная родовая деятельность.
Редко случается хориомниотит – воспалительный процесс оболочек плода и инфицирование околоплодных вод.
Хориомниотит в следствии проведения амниоцентеза
Согласно отзывам женщин, кто делал амниоцентез, часто последствием становится отслойка плаценты. Данная патология не является критической при постоянном наблюдении медиков.Другие последствия после проведения амниоцентеза при беременности согласно отзывам:
- Открытие кровотечений.
- Появление сильной боли.
- Повреждение пуповины.
- Повышение температуры тела.
Пункция взятия амниотической жидкости имеет хоть небольшие, но все же риски для плода. Поэтому иногда женщинам врачи рекомендуют пройти неинвазивный пренатальный тест. Это исследование проводится методом забора венозной крови.
Затем плазма помещается в специальный аппарат, который охлаждает её до нужной температуры. После этого сотрудники лаборатории выделяют ДНК плода из крови, который отправляют в амплификатор. В данном аппарате в искусственных условиях происходит размножение генного материала будущей крохи.
После этого проводится математический обсчёт ДНК малыша при помощи компьютерных программ. Данный тест показывает наличие всех генетических аномалий у крохи в утробе матери.
Неинвазивный пренатальный тест как замена амниоцентезу
Расшифровать результаты анализа может только врач-генетик. Многие беременные с появлением данного исследования начали задумываться, а что лучше: амниоцентез или неинвазивный пренатальный тест?
Однозначно ответить нельзя. Всё зависит от показаний и противопоказаний.
Амниоцентез – это забор жидкости с плодного пузыря, поэтому возможность получения нежелательных последствий от данного вмешательства выше. При неинвазивном пренатальном тесте риски отсутствуют, но и точность результата не такая, как при пункции.
Амниоцентез назначается врачом, а кровь сдать можно по желанию. Многие беременные изначально делают неинвазивный пренатальный тест для перестраховки. Если по его результатам видны отклонения от нормы, то женщины проходят процедуру забора амниотической жидкости.
Заключение
Согласно отзывам амниоцентез больше полезен, чем вреден для женщин. Да, негативные последствия после его проведения имеются.
Но сделав пункцию, женщина знает о возможных пороках и патологиях своего будущего малыша и может принимать решение оставить его или прервать беременность.
: Мнение эксперта: опасен ли амниоцентез при беременности — Изабелла Воскресенская
Источник: https://detieco.ru/encyclopedia/besplodie-zhenskoe/amniocentez-pri-beremennosti/
Прокол живота при беременности — что это такое и для чего назначают. Опасен ли прокол живота на патологии во время беременности. Последствия прокола живота при беременности
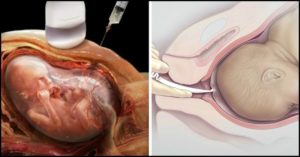
Прокол живота во время беременности производится с целью забора тканей плода и дальнейшего их исследования — это так называемая пренатальная (дородовая) диагностика. Как делают прокол живота при беременности? В каких случаях показана подобная процедура, насколько она точна? Каковы риски для течения беременности?
Прокол живота при беременности: как называется?
Прокол живота при беременности относится к инвазивной (то есть связанной с проникновением через естественные внешние барьеры организма) диагностике состояния здоровья будущего ребенка, которая представлена такими исследованиями, как амниоцентез, биопсия ворсин хориона, кордоцентез, фетоскопия.
Прокол живота при беременности — амниоцентез
Амниоцентез — процедура, в ходе которой амниотический пузырь прокалывается либо для введения лекарственных препаратов в амниотическую полость, либо для нормализации количества околоплодных вод, либо для получения образца амниотической жидкости и его дальнейшего исследования. Зачастую производится абдоминальная пункция и только лишь при невозможности таковой практикуется доступ через влагалище.
Прокол живота при беременности — сроки проведения амниоцентеза
Рекомендация не проводить амниоцентез раньше 14 акушерской недели связана с потенциальной нехваткой клеток плода в околоплодных водах. Однако при острой необходимости амниоцентез можно проводить уже с 8 акушерской недели и по 38 неделю беременности.
Прокол живота при беременности — техника забора околоплодных вод
- Перед проколом осуществляется местное обезболивание, обработка кожных покровов пятипроцентным спиртовым раствором йода.
- Пункция осуществляется внеплацентарно, в наибольшем кармане, свободном от петель пуповины.
По технике доступа процедура может быть проведена методом «свободной руки», при котором в одной (доминирующей) руке располагается пункционная игла, а в другой — датчик УЗИ или с применением пункционного адаптера (специальная насадка на датчик УЗИ).
- Из амниотической полости забирается до 30 мл околоплодных вод. Находящиеся в амниотической жидкости фрагменты отмершего эпидермиса плода выращиваются в питательной среде, поэтому результаты анализов будут готовы только через несколько недель.
- Через несколько часов после завершения процедуры беременная может отправляться домой. В ближайшие несколько дней рекомендуется ограничить нагрузки, физическую активность.
Прокол живота при беременности — биопсия ворсин хориона
Хорионбиопсия — получение образцов ткани плаценты (которая, зачастую, имеет идентичную с плодом генетическую структуру) путем пункции беременной матки через переднюю брюшную стенку или влагалище.
Прокол живота при беременности — сроки проведения
Оптимальные сроки проведения хорионбиопсии: 7–16 акушерских недель, максимальный срок, на котором проводится хорионбиопсия — 32 акушерские недели.
Прокол живота при беременности — техника проведения прокола плаценты при беременности
- Кожа живота беременной дезинфицируется.
- Под контролем УЗИ при помощи пункционного адаптера осуществляется прокол.
- Одноигольным или двухигольным методом осуществляется забор материала. Для генетического ответа достаточно 10–15 мг ткани хориона. Результаты будут готовы уже спустя несколько суток.
- Первое время после процедуры женщине показан щадящий режим.
Прокол живота при беременности — кордоцентез
Кордоцентез — забор и исследование пуповинной крови плода.
Прокол живота при беременности — техника забора пуповинной крови
- Производится внеплацентарно, через переднюю брюшную стенку или трансцервикально.
- Кожные покровы в области предстоящего прокола дезинфицируются, в амниотическую полость под контролем ультразвуковой аппаратуры аккуратно вводится пункционная игла.
- Берется до 5 мл крови из сосуда пуповины.
- После кордоцентеза рекомендуется на несколько дней уменьшить физическую активность.
Прокол живота при беременности — фетоскопия
Фетоскопия — инвазивное исследование плода при помощи специального устройства (фетоэндоскопа).
Прокол живота при беременности — срок проведения
Наиболее удачный период для фетоскопии — промежуток между 18 и 20 акушерскими неделями. На этом сроке плод и плацента отлично видны, что облегчает обнаружение возможных проблем.
Прокол живота при беременности — техника проведения фетоскопии
- За 8 часов до обследования следует отказаться от приема пищи и жидкости.
- Непосредственно перед процедурой беременной дается успокоительное для минимизации риска резких движений плода.
- Место будущего разреза дезинфицируется, под контролем УЗИ производится надрез кожных покровов передней брюшной стенки и матки.
- Через надрез в полость матки опускается фетоэндоскоп, при помощи которого можно осмотреть плод или взять биопсию тканей.
- Следующие после процедуры несколько дней следует провести в щадящем режиме.
Кому показан прокол живота при беременности на патологии
- Нахождение в группе риска по результатам скрининговых биохимического анализа крови, УЗИ.
- Возраст матери 35 лет и более, возраст отца 40 лет и более.
- Наличие генетических заболеваний у одного или обоих будущих родителей
- Отягощенный акушерский анамнез: потеря нескольких беременностей, рождение детей с пороками развития.
- Проживание в экологически неблагополучных регионах, облучение, прием опасных для здоровья плода препаратов на ранних сроках беременности, первичное заражение беременной токсоплазмозом, краснухой.
Прокол матки при беременности: противопоказания
- Острый воспалительный процесс.
- Обострение хронических заболеваний беременной.
- Большие миоматозные узлы.
- Отслойка плаценты.
- Угрожающий аборт.
Противопоказания к проколу живота при беременности относительны.
Иногда последствия бездействия могут быть не менее опасными, чем проведение процедуры, и врачи дают согласие на инвазивную диагностику под прикрытием, к примеру, мер, направленных на недопущение самопроизвольного прерывания беременности.
Опасен ли прокол живота при беременности
Любая инвазивная процедура несет риск, пренатальная диагностика не является исключением. При осуществлении прокола живота при беременности возможны последствия:
- инфицирование через прокол;
- преждевременное отхождение вод;
- кровянистые выделения из половых путей;
- кровотечение из пуповины (после кордоцентеза или из-за травматизации пуповины);
- ранение плода;
- аллоиммунная цитопения плода (для амниоцентеза);
- ретроплацентарная гематома (для хорионбиопсии);
- боль;
- самопроизвольный аборт.
Риск не выносить одноплодную беременность примерно равен 2%. У ожидающих двоих и больше деток вероятность невынашивания увеличивается в два раза. Также риск потерять ребенка несколько увеличивается с возрастом будущей матери.
Прокол живота при беременности: отзывы
Вероятность рождения ребенка с патологией согласно скрининговым биохимическим анализам крови часто завышена. Процедуры пренатальной инвазивной диагностики обходятся будущей маме в круглую сумму и сопряжены с некоторым риском, однако в большинстве случаев позволяют без волнений выносить малыша.
Впрочем, точность этих процедур также не равна 100%. Во-первых: проверяется наличие всего нескольких хромосомных аномалий, в то время как медицине известны около 6 тысяч наследственных недугов. Во-вторых: неправильный забор материала (слишком малое его количество) не позволит провести анализ.
В-третьих: возможно искажение результатов, как, например, при мозаицизме.
Вывод
Инвазивная пренатальная диагностика: амниоцентез, хорионцентез, кордоцентез и фетоскопия — вот что такое скрывается под «проколом живота при беременности». Это ряд дорогостоящих, имеющих, порой, серьезные побочные действия, но высокоэффективных исследований, позволяющих исключить множество патологий, передающихся от родителей к ребенку.
Источник: https://beremennuyu.ru/prokol-zhivota-pri-beremennosti-chto-eto-takoe-i-dlya-chego-naznachayut-opasen-li-prokol-zhivota-na-patologii-vo-vremya-beremennosti-posledstviya-prokola-zhivota-pri-beremennosti